Författare:
Kai Knudsen
Uppdaterad:
28 augusti, 2025
Medvetandegradering och diagnostik av vakenhet – skalor, kliniska metoder och bedömning. Guide till akut utvärdering, övervakning och behandling av medvetandepåverkan. Olika skalor används för att bestämma och observera patienternas vakenhet och medvetandenivå inom intensivvården. Här presenteras bl.a. MAAS-nivåer och RASS-nivåer.
- Målrelaterad sedering
- Motor Activity Assessment Scale (MAAS-skalan)
- Richmond Agitation-Sedation Scale (RASS)
- Ramsey Sedation Scale
- Nu-DESC The Nursing Delirium Screening Scale
- Riker Sedation-Agitation Scale (SAS)
- Confusion Assessment Method for the ICU (CAM-ICU)
- The Critical-Care Pain Observation Tool (CPOT)
- National Early Warning Score (NEWS)
- Glascow Coma Scale (GCS)
- Glascow Coma Scale
- Reaction Level Scale (RLS)
- Glasgow Coma Scale Children
- Fokalneurologi
- NIH stroke-skala
- Glasgow Outcome Scale
- Fisher Scale (modified) – SAH
- Hunt & Hess / WFNS grading
- CPC – Cerebral Performance Categories
- West Haven skala för gradering av hepatisk encefalopati
Målrelaterad sedering
Olika skalor används för att bestämma och observera patienternas vakenhet och medvetandenivå inom intensivvården. Här nedan presenteras bl.a. MAAS-nivåer och RASS-nivåer. Ökad sedering (låg siffra) kan öka risken för respiratoriska och cirkulatoriska komplikationer, samtidigt som patientsäkerheten ibland kräver detta.
En önskad RASS-nivå bör varje dygn fastställas för den enskilda patienten efter diskussion i vårdlaget. Oftast RASS 0 eller −1. Läkaren ordinerar lämplig RASS, t.ex. −1. Om patienten sedan noteras motsvara RASS −3 stänger sjuksköterskan av det sederande läkemedlet till dess att patienten åter är RASS −2, varefter sederingen startas med lägre hastighet än tidigare.
Motor Activity Assessment Scale (MAAS-skalan)
MAAS skalan ger en uppfattning om vakenhet och komfort hos IVA-patienter. Vakenhet kontrolleras och dokumenteras var 3:e timme på patienter som behandlas med respirator eller med CPAP/noninvasiv ventilation eller spontanandas på tub/trach. MAAS-skalan bedöms enligt följande:
MAAS - Skala
| Score: | Klinisk bild |
|---|---|
| 0: | Ingen reaktion |
| 1: | Reaktion endast vid smärtstimulering |
| 2: | Reaktion vid beröring eller tilltal |
| 3: | Lugn och samarbetsvillig |
| 4: | Rastlös och samarbetsvillig |
| 5: | Agiterad |
| 6: | Farligt agiterad och samarbetsovillig |
Olika MAAS-nivåer efterfrågas för olika patienter. Ökad sedering (låg siffra) kan öka risken för respiratoriska och cirkulatoriska komplikationer, samtidigt som patientsäkerheten ibland kräver detta.
Patientkomforten vid olika grad av sedering vet vi ännu alltför lite om. Nya rön antyder att patienter som tydligt kan minnas sin intensivvård har färre obehagliga minnen (hallucinationer, mardrömmar, paranoida föreställningar) än de som inte minns så väl. I RACHEL- studien framkom att patienter som hållits djupt sederade under längre tid var mer drabbade av hallucinationer och mardrömmar.
Målrelaterad sedering
En önskad MAAS-nivå bör varje dygn fastställas för den enskilda patienten efter diskussion i vårdlaget. Oftast MAAS 2 eller 3. Läkaren ordinerar lämplig MAAS, t.ex. 2. Om patienten sedan noteras motsvara MAAS 1 stänger sjuksköterskan av det sederande läkemedlet till dess att patienten åter är MAAS 2, varefter sederingen startas med lägre hastighet än tidigare
Richmond Agitation-Sedation Scale (RASS)
| Poäng | Klinisk bild |
|---|---|
| +4 | Stridslysten. Uppenbart stridslysten eller våldsam, direkt fara för personal. |
| +3 | Mycket agiterad. Drar i eller drar ut tub/katetrar eller har ett aggressivt beteende mot personal. |
| +2 | Agiterad. Frekventa oavsiktliga rörelser eller dålig följsamhet med ventilator. |
| +1 | Rastlös. Ängslig eller orolig men ej aggressiva eller kraftfulla rörelser. |
| ±0 | Alert och lugn. |
| -1 | Slö. Ej helt alert men upprätthåller (mer än 10 sekunder) vakenhet med ögonkontakt vid tilltal |
| -2 | Lätt sederad. Kortvarig (mindre än 10 sekunder) vakenhet med ögonkontakt vid tilltal. |
| -3 | Måttligt sederad. Någon form av rörelse (men ingen ögonkontakt) vid tilltal. |
| -4 | Djupt sederad. Ingen respons vid tilltal men någon form av rörelse vid fysisk stimulering. |
| -5 | Ej väckbar. Ingen respons vid tilltal eller fysisk stimulering. |
RASS är ett validerat instrument för bedömning av mentala parametrar som gör det möjligt att tidigt identifiera kritisk sjukdom. Dokumenteras var 3:e timme på patienter som behandlas med respirator eller med CPAP/noninvasiv ventilation eller spontanandas på tub eller trachealkanyl.
Procedur för RASS-bedömning
- Observera patienten. Är patienten alert och lugn (0 poäng)? Uppvisar patienten ett beteende som är överensstämmande med rastlöshet eller agitation (poäng +1 till +4 genom användning av kriterier under beskrivning)?
- Om patienten inte är alert, uttala med hög röst patientens namn och uppmana patienten att öppna ögonen och titta på talaren. Upprepa en gång om nödvändigt. Försök förmå patienten att fortsätta tita på talaren. Patienten öppnar ögonen och ha ögonkontakt, som upprätthålls mer än 10 sekunder (poäng −1). Patienten öppnar ögonen och har ögonkontakt, men som ej upprätthålls under 10 sekunder (poäng −2). Patienten gör någon form rörelse som respons vid tilltal, men ingen ögonkontakt (poäng −3).
- Om patienten inte ger respons på tilltal, stimulera patienten fysiskt genom att skaka axlarna och gnugga sedan bröstbenet om respons uteblir vid skakning av axlar. Patienten har någon form av rörelse vid fysisk stimulering (poäng −4). Patienten ger ingen respons vid tilltal eller fysisk stimulering (poäng −5).
Olika RASS-nivåer efterfrågas för olika patienter. Ökad sedering (låg siffra) kan öka risken för respiratoriska och cirkulatoriska komplikationer, samtidigt som patientsäkerheten ibland kräver detta. Patientkomforten vid olika grad av sedering vet vi ännu alltför lite om. Nya rön antyder att patienter som tydligt kan minnas sin intensivvård har färre obehagliga minnen (hallucinationer, mardrömmar, paranoida föreställningar) än de som inte minns så väl. I RACHEL- studien framkom att patienter som hållits djupt sederade under längre tid var mer drabbade av hallucinationer och mardrömmar

Ramsey Sedation Scale
| Medvetandegrad | Poäng |
|---|---|
| Patienten är orolig och upprörd eller rastlös, eller båda | 1 |
| Patienten är samarbetsvillig, orienterad och lugn | 2 |
| Patienten svarar endast på kommandon. | 3 |
| Patienten uppvisar en snabb reaktion vid lätt knackning över glabella eller vid ett starkt hörselstimulus | 4 |
| Patienten reagerar fördröjt vid lätt knackning över glabella eller vid ett starkt hörselstimulus | 5 |
| Patienten uppvisar ingen reaktion | 6 |
Nu-DESC The Nursing Delirium Screening Scale
Majoriteten av alla IVA-patienter (upp till 80 %) drabbas någon gång under vårdtiden på IVA av delirium. Delirium innebär att man får en förvrängd verklighetsuppfattning i form av förvirring, hallucinationer och mardrömmar. Detta orsakar ett oerhört lidande hos patienterna och leder till sämre prognos och längre vårdtider. Det finns tre typer av delirium: hyperaktivt, hypoaktivt samt ett blandtillstånd av dessa. En patient som är hyperaktiv d.v.s. agiterad och stressad kan vara lätt att fånga upp och ge diagnosen delirium. Det är dock svårare att fånga upp de patienter med hypoaktivt delirium d.v.s. de som verkar trötta och inte kommunicerar. Lidandet och de negativa effekterna är dock lika allvarliga. Därför är det viktigt att upptäcka och behandla dessa patienter.
Nu-DESC The Nursing Delirium Screening Scale
Gradering av symptom på delirium med poängsättning enligt följande: 0: symtomet förekommer aldrig under arbetspasset 1: symtomet förekommer under någon del av arbetspasset men av lindrig grad 2: symtomet förekommer under någon del av arbetspasset och var mycket uttalat eller störande
| Kategori | Symptom | Nattpass | Förmiddagspass | Kvällspass | |
|---|---|---|---|---|---|
| Desorientering/förvirring | Verbala eller beteendemässiga symtom som tyder på att personen inte är orienterad till tid och rum eller förväxlar en person med en annan eller feltolkar personerna i omgivningen. | Poäng (0-2) | Poäng (0-2) | Poäng (0-2) | |
| Inadekvat beteende | Inadekvat beteende i relation till situationen, t ex personen drar ut kanyler, katetrar, tar bort förband eller försöker ta sig ur säng när det är kontraindicerat. | ||||
| Inadekvat kommunikation | Inadekvat kommunikation i relation till situation, t ex osammanhängande, obegripligt eller meningslöst tal. | ||||
| Illusioner/hallucinationer | Ser eller hör saker som inte existerar, feluppfattning/misstolkning eller förvanskning av synintryck. | ||||
| Psykomotorisk förlångsamhet | Fördröjd reaktion, få eller inga spontana reaktioner eller svar, till exempel när man stimulerar patienten får man ingen reaktion (ej väckbar) och/eller reaktionen är mycket fördröjd. | ||||
| Definition för IVA delirium enligt Nu-DESC är en totalsumma på ≥ 2. | Summa: | Summa: | Summa: | ||
| 0: symtomet förekommer aldrig under arbetspasset 1: symtomet förekommer under någon del av arbetspasset men av lindrig grad 2: symtomet förekommer under någon del av arbetspasset och var mycket uttalat eller störande |
|||||
Riker Sedation-Agitation Scale (SAS)
| Score | Term | Descriptor |
|---|---|---|
| 7 | Dangerous Agitation | Pulling at ET tube, trying to remove catheters, climbing over bedrail, striking at staff, thrashing side-to-side |
| 6 | Very Agitated | Requiring restraint and frequent verbal reminding of limits, biting ETT |
| 5 | Agitated | Anxious or physically agitated, calms to verbal instructions |
| 4 | Calm and Cooperative | Calm, easily arousable, follows commands |
| 3 | Sedated | Difficult to arouse but awakens to verbal stimuli or gentle shaking, follows simple commands but drifts off again |
| 2 | Very Sedated | Arouses to physical stimuli but does not communicate or follow commands, may move spontaneously |
| 1 | Unarousable | Minimal or no response to noxious stimuli, does not communicate or follow commands |
| Guidelines for SAS Assessment 1. Agitated patients are scored by their most severe degree of agitation as described 2. If patient is awake or awakens easily to voice (“awaken” means responds with voice or head shaking to a question or follows commands), that’s a SAS 4 (same as calm and appropriate – might even be napping). 3. If more stimuli such as shaking is required but patient eventually does awaken, that’s SAS 3. 4. If patient arouses to stronger physical stimuli (may be noxious) but never awakens to the point of responding yes/no or following commands, that’s a SAS 2. 5. Little or no response to noxious physical stimuli represents a SAS 1. |
||
| This helps separate sedated patients into those you can eventually wake up (SAS 3), those you can't awaken but can arouse (SAS 2), and those you can’t arouse (SAS 1). | ||
Confusion Assessment Method for the ICU (CAM-ICU)
CAM-ICU är ett snabbt sätt att kliniskt skatta förekomsten av delirium hos en intensivvårdad patient. Man bedömer fyra olika mentala igenkänningstecken.
Kännetecken 1: Akut insättande eller fluktuerande förlopp.
Är patientens mentala status förändrat jämfört med patientens tidigare status? Eller
Finns det tecken på förändring i mentalt status de senaste 24 timmarna som framgår av fluktuationer i sederingsskalan (dvs. RASS, MAAS), RLS 85, GCS eller tidigare deliriumbedömning.
Om nej; CAM-ICU negativt – inget delirium.
Om ja: Kännetecken 2. Ouppmärksamhet.
ASE bokstavstest: Säg till patienten: ”Jag kommer nu högt att säga 10 bokstäver i följd. Varje gång du hör bokstaven A ska du krama min hand.” Läs bokstäverna SAVEAHAART i normalt tonläge med 3 sekunders mellanrum. Felaktigt svar: Ingen handtryckning vid bokstaven A eller handtryckning vid andra bokstäver. Om nu 0-2 fel: CAM-ICU negativt – inget delirium.
Fler än 2 fel:
Kännetecken 3: Förändrad medvetandenivå.
Förekommer om RASS är något annat än 0 eller MAAS är något annat än 3. Om RASS är annat än 0: CAM-ICU positivt – delirium. MAAS annat än 3: CAM-ICU positivt – delirium.
Om RASS=0:
Kännetecken 4: Osammanhängande tankar.
- Kan en sten flyta i vatten?
- Finns det fiskar i havet?
- Väger ett kilo mer än två kilo?
- Använder man hammare för att slå i spik?
Uppmaningar (säg till patienten)
- ”Håll upp lika många fingrar som jag gör.” (håll upp två fingrar framför patienten).
- ”Gör nu samma sak med andra handen.” (utan att hålla upp två fingrar).
- Om patienten inte kan röra båda armarna be istället patienten: ”Håll upp ett finger till”.”
Fler än 1 fel: CAM-ICU positivt – delirium.
0-1 fel: CAM-ICU negativt – inget delirium.
IVA-delirium = kännetecken 1 och 2 förekommer tillsammans med kännetecken 3 eller 4.
The Critical-Care Pain Observation Tool (CPOT)
| Indicator | Score | Description | Score |
|---|---|---|---|
| Facial expression | Relaxed, neutral | No muscle tension observed | 0 |
| Tense | Presence of frowning, brow lowering, orbit tightening and levator contraction or any other change (e.g. opening eyes or tearing during nociceptive procedures) | 1 | |
| Grimacing | All previous facial movements plus eyelid tightly closed (the patient may present with mouth open or biting the endotracheal tube) | 2 | |
| Body movements | Absence of movements or normal position | Does not move at all (doesn’t necessarily mean absence of pain) or normal position (movements not aimed toward the pain site or not made for the purpose of protection) | 0 |
| Protection | Slow, cautious movements, touching or rubbing the pain site, seeking attention through movements | 1 | |
| Restlessness/Agitation | Pulling tube, attempting to sit up, moving limbs/thrashing, not following commands, striking | 2 | |
| Compliance with the ventilator (intubated patients) | Tolerating ventilator or movement | Alarms not activated, easy ventilation | 0 |
| Coughing but tolerating | Coughing,, alarms may be activated but stop spontaneously | 1 | |
| Fighting ventilator | Asynchrony: blocking ventilation, alarms | 2 | |
| OR | |||
| Vocalization (extubated patients) | Talking in normal tone or no sound | Talking in normal tone or no sound | 0 |
| Sighing, moaning | Sighing, moaning | 1 | |
| Crying out, sobbing | Crying out, sobbing | 2 | |
| Muscle tension | Relaxed | No resistance to passive movements | 0 |
| Evaluation by passive flexion and extension of upper limbs when patient is at rest or evaluation when patient is being turned | Tense, rigid | Resistance to passive movements | 1 |
| Very tense or rigid | Strong resistance to passive movements or incapacity to complete them | 2 | |
| Total | _/8 | (Gélinas et al., 2006) |
Comparison of three of the commonly used sedation scores
| Sedation score by Ready et al. | Pasero opioid-induced sedation scale | Sedation score recommended by ANZCA FPM |
|---|---|---|
| 0 (none) alert | S = Sleep, easily aroused | 0 = wide awake |
| 1 (mild) occasionally drowsy, easy to arouse | 1 = Awake and alert | 1 = easy to rouse (and can stay awake) |
| 2 (moderate) frequently drowsy; easy to arouse | 2 = Occasionally drowsy | 2 = easy to rouse but unable to remainawake |
| 3 (severe) somnolent, difficult to arouse | 3 = Frequently drowsy, arousable, drifts off to sleep difficult to arouse during conversation. | 3 = difficult to rouse Score of 2 = early opioid-inducedventilatory impairment. Titrate opioid so that score is always < 2. |
| S (sleeping) normal sleep, easy to arouse | 4 = Somnolent, minimal or noresponse to stimulation. Subsequently updated, and nowaccompanied by instructions outlining appropriate actions | |
| ANZCA FPM, Australian and New Zealand College of Anaesthetists and Faculty of Pain Medicine | ||

National Early Warning Score (NEWS)
NEWS (National Early Warning Score) används för att bedöma den vuxna patientens (≥ 16 år) vitala funktioner såsom andning, cirkulation och medvetande. NEWS har utarbetats i Storbritannien [1, 2]. Det är ett validerat instrument för bedömning av vitala parametrar som gör det möjligt att tidigt identifiera kritisk sjukdom. De vitala parametrarna består av:
- Andningsfrekvens
- Syremättnad
- Temperatur
- Systoliskt blodtryck
- Hjärtfrekvens
- Medvetandegrad
Vid jämförelse mellan olika bedömningsinstrument för att identifiera kritisk sjukdom var NEWS det som bäst identifierade patienter i behov av intensivvård samt mortalitet inom 24 timmar [3].
Övervakning av vitalparametrar med NEWS
| Fysiologiska parametrar | 3 | 2 | 1 | 0 | 1 | 2 | 3 |
|---|---|---|---|---|---|---|---|
| Andningsfrekvens | ≤ 8 | 9-11 | 12-20 | 21-24 | ≥ 25 | ||
| Syresättning | ≤ 91 | 92-93 | 94-95 | ≥ 96 | |||
| Syrgastillförsel | Ja | Nej | |||||
| Temperatur | ≤ 35.0 | 35.1-36.0 | 36.1-38.0 | 38.1-39.0 | ≥ 39.1 | ||
| Systoliskt blodtryck | ≤ 90 | 91-100 | 101-110 | 111-219 | ≥ 220 | ||
| Hjärtfrekvens/puls | ≤ 40 | 41-50 | 51-90 | 91-110 | 111-130 | ≥ 131 | |
| Medvetandenivå | A | V, P eller U |
NEWS-poäng bör dokumenteras i datajournalen under en egen rubrik. NEWS-poäng >5 bör följas av en kommentar och åtgärd, vilket är en läkarordination.
Glascow Coma Scale (GCS)
En medvetandegradering som summerar poäng från tre olika reaktioner, ögonöppning, verbalt svar och motoriskt svar. Svarspoäng under 10 anges som medvetslöshet.
Glasgow Coma Scale - klinisk gradering
| Poäng---> | 1 p | 2 p | 3 p | 4 p | 5 p | 6 p |
|---|---|---|---|---|---|---|
| Klinisk bedömning | Reaktion på stimuli | |||||
| Ögonöppning | Ingen reaktion | På smärtstimuli | På uppmaning | Spontant | ||
| Verbalt svar | Ingen reaktion | Oförståeliga ord, grymtar | Talar osammanhängande men begripliga ord | Desorienterad, förvirrad | Orienterad (bästa svar) | |
| Motoriskt svar | Ingen reaktion | Stereotyp sträckrörelse vid smärtstimulering | Stereotyp böjrörelse vid smärtstimulering | Undandragande rörelse vid Lokaliserar smärtasmärtstimulering | Lyder uppmaning (bästa svar) | |
| Sammantagen bedömning | 3 p: Ingen reaktion | 3-8: Komatös | 8-14: Stuporös, vakenhetssänkt | 15: Helt vaken | ||
Glascow Coma Scale
Glasgow Coma Scale – GCS – är en internationellt använd skala för bedömning av medvetandegrad. Skalan består av tre tester, ögonöppning, verbalt svar och motoriskt svar. Svaren på detta bedöms med poäng enligt nedan. I Sverige används även den svenska modellen RLS-85.
Ögonöppning
4: Ögonen hålls spontant öppna
3: Ögonen öppnas vid tilltal
2: Ögonen öppnas efter smärtstimulering
1: Ingen ögonöppning vid smärtstimulering
Svar på tilltal
5: Fullt orienterad
4: Desorienterad, förvirrad
3: Reagerar på tilltal med enstaka ord. Talar osammanhängande men begripliga ord
2: Reagerar på tilltal med oartikulerat ljud. Oförståeliga ord, grymtar
1: Ingen reaktion på tilltal
Motorisk reaktion
6: Lyder uppmaning adekvat
5: Lokaliserar smärta
4: Undandragande rörelse vid smärtstimulering. Drar undan armen vid smärtstimulering av fingernagelbädd
3: Flexion i armbågen vid smärtstimulering. Stereotyp böjrörelse vid smärtstimulering
2: Extension i armbågen vid smärtstimulering. Stereotyp sträckrörelse vid smärtstimulering
1: Ingen reaktion vid smärtstimulering
Summera poängen:
Maximal poäng för en helt vaken patient är 15 poäng. Komatös patient får minst 3 poäng.
Reaction Level Scale (RLS)
Definitioner RLS-85
- RLS 1 Vaken. Ej fördröjd reaktion. Orienterad.
- RLS 2 Slö eller oklar. Kontaktbar vid lätt stimulering som tilltal, enstaka rop, beröring.
- RLS 3 Mycket slö eller oklar. Kontaktbar vid kraftig stimulering som upprepade tillrop, omskakning, smärtstimulering. Kan t.ex. följa med blicken och fixera, lyda en uppmaning, yttra enstaka ord eller avvärja smärtstimulering.
………………………… Gräns för medvetslöshet ……………………………………………………………….
- RLS 4 Medvetslös. Lokaliserar men avvärjer inte smärta.
- RLS 5 Medvetslös. Undandragande rörelse vid smärta.
- RLS 6 Medvetslös. Stereotyp böjrörelse vid smärta (dekortikering). Handled, fingrar, armbåge flekteras. Benet sträcks och inåtroteras.
- RLS 7 Medvetslös. Stereotyp sträckrörelse vid smärta (decerebrering). Opistotonus, extension av nacke, sammanbitna käkar, pronerade, adducerade, extenderade armar och ben.
- RLS 8 Medvetslös. Ingen smärtreaktion.
Vaken: Ej slö, fullt orienterad. Intuberad patient: Inga tecken på fördröjd reaktion
Slö: Patienten är slö om han/hon känner sig eller medverkar dåligt samt svarar eller reagerar med fördröjd reaktion.
Oklar: Om patienten svarar fel på någon av nedanstående tre frågor är han oklar: a/ ”Vad heter du?”(för- och efternamn). b/ ”Var är du?” (plats t.ex. stadens namn eller ”på sjukhus” ). c/ ”Vilket år och vilken månad är det nu?”.
Kontaktbar: Kan väckas. Patienten kan utföra något av följande: Föra samtal eller yttra ord – följa med blicken – lyda uppmaning – avvärja smärta.
Följa med blicken: ögonöppning med blickkontakt och vid något tillfälle tydligt försök att följa med blicken.
Lyda uppmaning: På uppmaning utför patienten en specifik rörelse t. ex. ”lyft armarna”, ”sträck ut tungan” eller ”blunda”.
Avvärja smärta: Patienten lokaliserar smärtstimuleringen, griper aktivt och försöker föra bort den.
Medvetslös: Kan ej väckas. Kan inte utföra någon av prestationerna vid kontaktbarhet.
Lokalisera smärta: Patienten undersökes då han ligger på rygg med armarna vilande på underlaget utmed kroppens sidor. a/ Vid smärtstimulering i käkvinkeln för patienten någon hand ovan haknivån eller b/ vid smärtstimulering mot nagelbädden på ena handen för patienten andra handen över medellinjen.
Undandragande rörelse: a/ Vid smärtstimulering i käkvinkeln vrider patienten bort ansiktet eller b/ vid smärtstimulering mot nagelbädden lokaliserar patienten inte smärtan men drar tydligt undan armen från bålen.
Stereotyp böjrörelse: Vid smärtstimulering böjer patienten på ett långsamt mekansikt sätt i armbågen och handleden men kan ej lokalisera eller dra undan.
Stereotyp sträckrörelse: Vid smärtstimulering gör patienten sträckrörelser med armarna eller benen. Om både böj- och sträckrörelser förekommer noteras böjrörelsen dvs bästa svaret gäller.
Ingen smärtreation: Patienten rör vare sig armar eller ben eller grimaserar vid smärtstimulering.

Glasgow Coma Scale Children

Fokalneurologi
Muscle Strength Grading-scale (MSG-Scale)
| Kraften i extremiteterna bedöms med hjälp av Muscle Strength Grading-scale (MSG-Scale) där fem är normal kraft och noll är paralys | ||
|---|---|---|
| 0 | No contraction | Paralys |
| 1 | Flicker of contraction | Synlig eller palpabel kontraktion |
| 2 | Active movement; can’t resist gravity | Rör men ej mot gravitation (d.v.s. lyfter ej från underlaget) |
| 3 | Active movement against gravity | Rör mot gravitation (d.v.s. lyfter från underlaget) |
| 4 | Active movement against resistance | Rör mot gravitation och aktivt mot |
| 5 | Normal strength | Normal kraft |
NIH stroke-skala
| Neurologiska parametrar | Poäng skattning | Summa poäng | |
|---|---|---|---|
| 1a. Vakenhetsgrad Enligt RLS-85. | 0 = Vaken och alert (RLS 1). 1 = Slö, men kontaktbar vid lätt stimulering (RLS 2). 2 = Mycket slö, kräver upprepade eller smärtsamma stimuli för kontaktbarhet eller för att följa uppmaning (RLS 3). 3 = Koma. Pat okontaktbar. Reflex- eller automatiska rörelser (RLS 4–8). | ||
| 1b. Orientering Fråga patienten om aktuell månad och patientens ålder. Ge inga ledtrådar. Första svaret gäller. | 0 = Två rätt. 1 = Ett rätt. Ges också om intuberad/dysartri/annan språksvårighet. 2 = Inget rätt. Ges om afasi/koma. | ||
| 1c. Förståelse Ge kommando (visa inte). Slut ögonen! Knyt handen! (icke paretisk sida). Om afatisk patient utförs pantomim. | 0 = Två rätt. 1 = Ett rätt. 2 = Inget rätt. | ||
| 2. Ögonmotorik/ögonställningar Observera först ögonställningen, testa sedan ögonrörelserna åt höger och vänster sida. Om patienten inte lyder uppmaningen, prova doll’s eye-manöver (vrid huvudet). | 0 = Ua. 1 = Partiell blickpares (= déviation conjugée) som kan övervinnas viljemässigt eller med doll’s eye. Partiell ögonmuskelpares. 2 = Komplett blickpares (= deviation conjugée) som inte kan övervinnas viljemässigt eller med doll’s eye. | ||
| 3. Synfält Använd konfrontationstest, t.ex. fingerräkning eller genom att föra handen ”hotfullt” mot patientens öga. Om patienten är blind på ett öga, kontrollera det friska ögat. | 0 = Ua. 1 = Partiell hemianopsi (t.ex. kvadrantanopsi). Om visuell utsläckning föreligger (testas med bimanuell konfrontation) registrera 1 poäng under punkt 11. 2 = Komplett hemianopsi. 3 = Bilaterala synfältsdefekter (t.ex. blind inklusive kortikal blindhet). | ||
| 4. Facialispares Be patienten att visa tänderna, höja ögonbrynen och blunda. Vakenhetssänkt eller afatisk patient testas genom att skatta reaktionen på smärtsamt stimuli. | 0 = Ua. 1 = Partiell central facialispares (utslätad nasolabialfåra, asymmetri vid leende). 2 = Komplett central facialispares (total eller nästan total pares av nedre ansiktshalvan). 3 = Perifer facialispares (övre och nedre ansiktshalvan). Bilateral facialispares. | ||
| 5. Pares i arm Sträck ut armen 45 grader om liggande eller 90 grader om sittande. Be patienten hålla kvar i 10 sekunder. Testa icke-paretiska sidan först. Amputation eller kontraktur ger 0 poäng. | 0 = Håller kvar i 10 sekunder. 1 = Sjunker men når ej sängen inom < 10 sekunder. 2 = Faller till sängen inom < 10 sekunder. Visst motstånd mot gravitation. 3 = Armen faller omedelbart men kan röras mot underlaget. 4 = Ingen rörlighet i armen. | Höger Vänster | |
| 6. Pares i benen Patienten i liggande. Rakt benlyft till 30 grader. Be patienten hålla kvar benen i 5 sekunder. Testa ickeparetiska sidan först. Amputation eller kontraktur ger 0 poäng. | 0 = Håller kvar i 5 sekunder. 1 = Sjunker men når ej sängen inom <5 sekunder. 2 = Faller till sängen inom <5 sekunder. Visst motstånd mot gravitation. 3 = Benet faller omedelbart, men kan röra mot underlaget. 4 = Ingen rörlighet i benet. | Höger Vänster | |
| 7. Ataxi Testas med häl-knä och finger-näs prov. Avser endast cerebellär symtomatologi (öppna ögon). Om patienten är amputerad, inte förstår eller är hemiparetisk ges 0 poäng. | 0 = Ua. 1 = Ataxi i en extremitet. 2 = Ataxi i två extremiteter. | ||
| 8. Sensibilitet (smärta) Testas med nål. Avses endast dysfunktion p.g.a. stroke. Vakenhetssänkt eller afatisk patient skattas med smärtsamt stimuli. Patient i koma ges 2 poäng. | 0 = Ua. 1 = Lätt till måttlig nedsättning, olika grader av förändrad känselupplevelser men patienten är medveten om att han/hon berörs. 2 = Svår, eller total nedsättning, patienten omedveten om beröring. Patient med hjärnstamsstroke och bilateral känselnedsättning. Patient i koma. | ||
| 9. Språk/kommunikation Be patienten beskriva bilden, namnge föremålen och läsa meningarna. | 0 = Ua. 1 = Lätt-måttlig dysfasi. Svårighet att namnge och att finna ord, parafasi, omskrivningar eller lätta-måttliga svårigheter att förstå eller uttrycka sig. 2 = Svår afasi. 3 = Stum eller global afasi, inget användbart språk eller hörförståelse. | ||
| 10. Dysartri Be patienten läsa ord från listan, tala inte om varför! Intuberad patient ges 0 poäng. | 0 = Ua. 1 = Lätt dysartri, sluddrar på några ord eller förståeligt med svårigheter. 2 = Svår dysartri, oförståeligt tal eller är stum. | ||
| 11. Utsläckning/neglekt A. Utgå från tidigare test, särskilt synfält och språk. B. Be patienten blunda. Berör samtidigt hö/vä sida. Vid uttalat synfältsbortfall men samtidigt normal uppfattning av hudstimulering ges 0 poäng. Om afasi ges också 0 poäng om patienten förefaller reagera normalt vid hudstimulering. | 0 = Ua. 1 = En modalitet nedsatt (d.v.s. visuell eller kutan ouppmärksamhet vid bilateral simultan stimulering). 2 = Uttalat halvsidigt neglekt. Ouppmärksamhet vid såväl visuell som kutan stimulering. Känner inte igen sin egen hand. |
Glasgow Outcome Scale
Glasgow Outcome Scale (GOS) är en global skala för funktionellt utfall som kategoriserar patientens status i en av fem kategorier: död, vegetativt status, allvarligt funktionshinder, måttlig funktionsnedsättning eller god återhämtning. Den utvidgade GOS (GOSE) ger mer detaljerad kategorisering i åtta kategorier genom att dela upp kategorierna av allvarliga funktionshinder, måttlig funktionsnedsättning och bra återhämtning till en lägre och övre kategori:

Glasgow Outcome Scale
| Degree | Outcome | |
|---|---|---|
| 1 | Death | Severe injury or death without recovery of consciousness |
| 2 | Persistent vegetative state | Severe damage with prolonged state of unresponsiveness and a lack of higher mental functions |
| 3 | Severe disability | Severe injury with permanent need for help with daily living |
| 4 | Moderate disability | No need for assistance in everyday life, employment is possible but may require special equipment. |
| 5 | Low disability | Light damage with minor neurological and psychological deficits. |

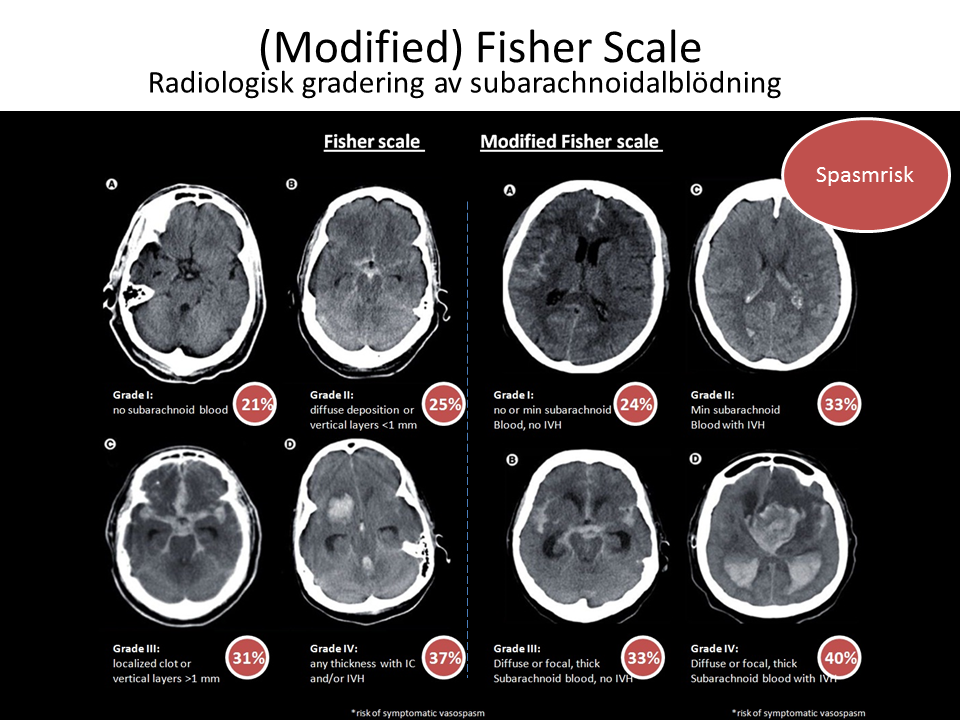
Fisher Scale (modified) – SAH
| Score | Degree of subarachnoid haemorrhage |
|---|---|
| Grade 1 | No subarachnoid (SAH) or intraventricular haemorrhage (IVH) detected |
| | Incidence of symptomatic vasospasm: 21% |
| Grade 2 | Diffuse thin (<1 mm) SAH |
| No clots | |
| Incidence of symptomatic vasospasm: 25% | |
| Grade 3 | Localised clots and/or layers of blood >1 mm in thickness |
| No IVH | |
| Incidence of symptomatic vasospasm: 37% | |
| Grade 4 | Diffuse or no SAH |
| ICH or IVH present | |
| Incidence of symptomatic vasospasm: 31% |
Hunt & Hess / WFNS grading
Klinisk gradering av en subarachnoidalblödning.
The Hunt and Hess scale describes the severity of subarachnoid haemorrhage, and is used as a predictor of survival.
The Hunt & Hess Scale
| Grade 1 | Asymptomatic or minimal headache and slight neck stiffness | 70% survival |
|---|---|---|
| Grade 2 | Moderate to severe headache; neck stiffness; no neurologic deficit except cranial nerve palsy | 60% survival |
| Grade 3 | Drowsy; minimal neurologic deficit | 50% survival |
| Grade 4 | Stuporous; moderate to severe hemiparesis; possibly early decerebrate rigidity and vegetative disturbances | 20% survival |
| Grade 5 | Deep coma; decerebrate rigidity; moribund | 10% survival |
Hunt & Hess Classification of Subarachnoid Hemorrhage
| Clinical picture | Class |
|---|---|
| Mild Headache, Alert and Oriented, Minimal (if any) Nuchal Rigidity | +1 |
| Full Nuchal Rigidity, Moderate-Severe Headache, Alert and Oriented, No Neuro Deficit (Besides CN Palsy) | +2 |
| Lethargy or Confusion, Mild Focal Neurological Deficits | +3 |
| Stuporous, More Severe Focal Deficit | +4 |
| Comatose, showing signs of severe neurological impairment (ex: posturing) | +5 |
CPC – Cerebral Performance Categories
| Outcome of Brain Injury: | The Glasgow-Pittsburgh Cerebral Performance Scale | Overall Performance Categories |
|
|---|---|---|---|
| 1 | Good cerebral performance | Conscious. Alert, able to work and lead a normal life. May have minor psychological or neurological deficits (mild dysphasia, nonincapacitating hemiparesis, or minor cranial nerve abnormalities). | Good overall performance. Healthy, alert, capable of normal life. Good cerebral performance (CPC 1) plus no or only mild functional disability from noncerebral organ system abnormalities. |
| 2 | Moderate cerebral disability | Conscious. Sufficient cerebral function for part-time work in sheltered environment or independent activities of daily life (dressing, traveling by public transportation, and preparing food). May have hemiplegia, seizures, ataxia, dysarthria, dysphasia or permanent memory or mental changes. | Moderate overall disability. Conscious. Moderate cerebral disability alone (CPC 2) or moderate disability from noncerebral system dysfunction alone or both. Performs independent activities of daily life (dressing, traveling, and food preparation). May be able to work part-time in sheltered environment but disabled for competitive work. |
| 3 | Severe cerebral disability | Conscious. Dependent on others for daily support because of impaired brain function (in an institution or at home with exceptional family effort). At least limited cognition. Includes a wide range of cerebral abnormalities from ambulatory with severe memory disturbance or dementia precluding independent existence to paralytic and able to communicate only with eyes, as in the locked-in syndrome. | Several overall disability. Conscious. Severe cerebral disability alone (CPC 3) or severe disability from noncerebral organ system dysfunction alone or both. Dependent on others for daily support. |
| 4 | Coma, vegetative state | Not conscious. Unaware of surroundings, no cognition. No verbal or psychological interactions with environment. | Same as CPC 4 |
| 5 | Death | Certified brain dead or dead by traditional criteria. | Same as CPC 5. |
West Haven skala för gradering av hepatisk encefalopati
| Grad av encefalopati | Klinisk bild |
|---|---|
| MINIMAL HEPATISK ENCEFALOPATI: | Onormala testfynd men inga kliniskt märkbara förändringar |
| WEST HAVEN GRAD I: | Kognitiv eller beteendestörning jämfört med normalt tillstånd, enligt patient, närstående eller undersökare |
| WEST HAVEN GRAD II: | Uppenbar personlighetsförändring, nedsatt uppmärksamhet, desorientering gällande tid, dyspraxi |
| WEST HAVEN GRAD III: | Somnolens, uppenbar förvirring, desorientering gällande tid och plats, bisarrt beteende |
| WEST HAVEN GRAD IV: | Koma |




