Warning: Undefined array key "file" in /home/narkosguiden/public_html/wp-includes/media.php on line 1788
Warning: Undefined array key "file" in /home/narkosguiden/public_html/wp-includes/media.php on line 1788
Författare:
Kai Knudsen
Uppdaterad:
20 mars, 2026
Här beskrivs allvarliga och livshotande infektioner med sepsis och septisk chock med utredning och rätt behandling. Val av relevant antibiotikaterapi vid olika typer av infektioner med preparatval och rätt dosering. Här beskrivs bakteriers känslighet för olika antibiotika samt antibiotikas olika verkningsmekanismer.
- Livshotande infektioner
- SEPSISIDENTIFIERING — PRAKTISK GUIDE 2025
- Avsnitt 1: qSOFA vs SIRS — Vad ska användas (och när)?
- Avsnitt 2: Laktat — Mål och tolkning
- Avsnitt 3: Vätskebehandling — Hur mycket, hur snabbt (uppdaterad syn)
- Dynamiska bedömningsverktyg:
- Avsnitt 4: Vasopressorterapi (tidigt, inte sent)
- Avsnitt 5: Antibiotika — Tid är viktigare än val
- Avsnitt 6: Vanliga fallgropar (hög klinisk relevans)
- Nyckelbudskap
- Duration av behandling med antibiotika
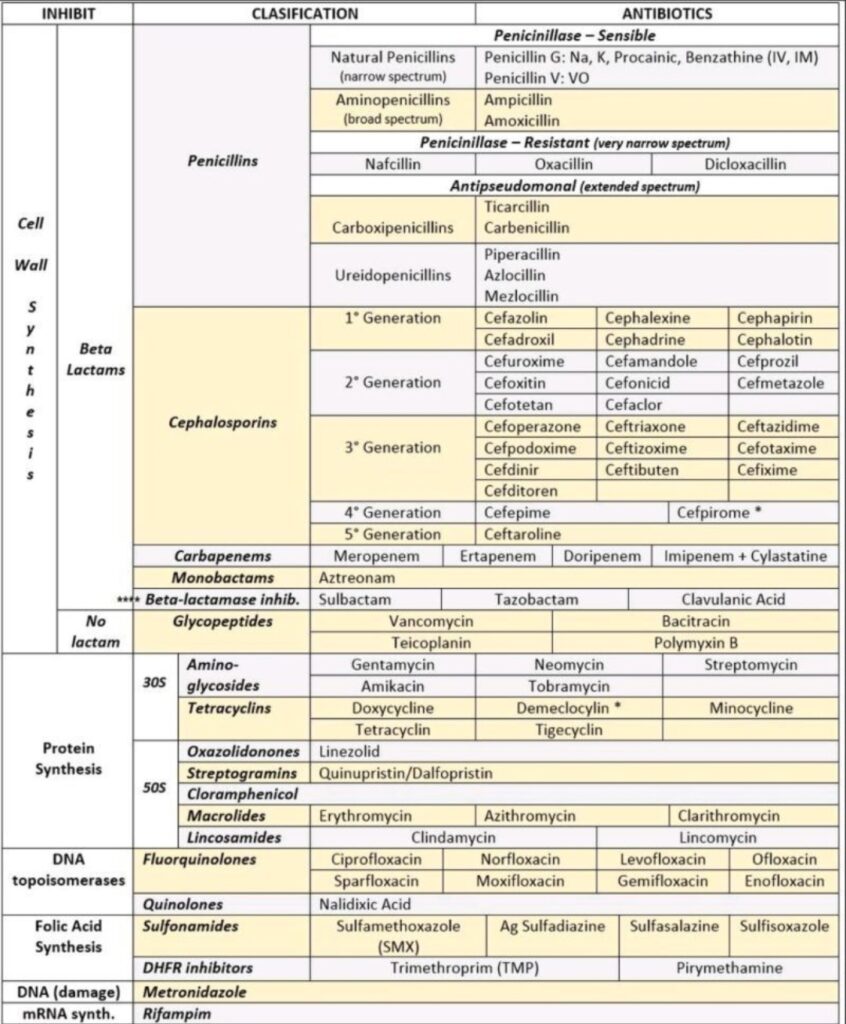
- Antibiotikas verkningsmekanismer
- Klassificering av antibiotika
- Sepsis och septisk chock
- Antibiotikabehandling i intensivvården
- Antibiotikaval vid svår sepsis
- Bakteriers känslighet för olika antibiotika
- Antibiotika vid nedsatt njurfunktion
- Parenterala antibiotika till barn
- Svampinfektioner i intensivvården
Livshotande infektioner
Sepsis och andra svåra infektioner innebär att en allvarlig infektion påverkar hela kroppen och gör att viktiga organ som hjärtat, lungorna, hjärnan och njurarna tar skada och inte fungerar som de ska. Ibland kan även en lindrig infektion snabbt utvecklas till ett allvarligt tillstånd som utvecklas till multiorgansvikt. Den som drabbas känner sig oftast mycket sjuk och har svårt att klara sig själv. Symtomen kommer ofta plötsligt, ibland på några timmar. Utredning och identifiering av infektionsfokus med kirurgisk intervention (incision, dränering, excision, amputation, debridering, avlastning etc.) när så är möjligt görs skyndsamt i relevanta fall – man strävar efter ”Source control” jämte relevant antibiotikabehandling. Antibiotikabehandling utgör grundstenen i all behandling av svåra infektioner som är ett vanligt tillstånd bland intensivvårdskrävande patienter. Relevanta odlingar (luftvägssekret, sårodling, urinodling, blododling, likvor) inför antibiotikabehandling är av yttersta vikt men får inte fördröja insättandet av antibiotika vid livshotande infektioner. Vid septisk chock ge alltid extra laddningsdos av β-laktamantibiotika (cefotaxim, pip/taz eller meropenem) ca 3 timmar efter första dosen. Allvarliga och komplicerade infektioner ska bedömas av infektionskonsult/-bakjour inom 24 timmar eller senast nästa vardag.
Tillägg med aminoglykosid (AG) ska övervägas vid septisk chock om infektionen misstänks orsakas av G-neg bakterier (okänt fokus, urosepsis, bukinfektion) och annat betalaktamantibiotikum än meropenem.
Kontraindikationer mot aminoglykosid: kronisk/(akut) njursvikt, hörselnedsättning. Tobramycin (Nebcina©) doseras 7 mg/kg x 1.Vid ökad risk för ESBL-bakterier (tidigare ESBL-infektion, vård/vistelse i ESBL-endemiskt land senaste 3 mån.) ges istället amikacin (ESBL-bakterier ofta resistenta mot tobramycin). Amikacin (Biklin©) doseras 25mg/kg x 1. Vid BMI >30 doseras AG utifrån “adjusted body weight” (ABW) enligt formeln: ABW=IBW+0,4 x (TBW-IBW). Ofta tillräckligt med en dos AG men ev. fortsatt dosering styrs med hjälp av konc. bestämning efter 24-tim. (dalvärde).
Tilläggsbehandling med vancomycin vid känt bärarskap av MRSA (ej vid urinvägsfokus) samt vid misstanke om CVK-relaterad KNS-infektion. Laddningsdos 30 mg/kg (max 2 g), härefter 15 mg/kg x 3 (lägre dos vid etablerad njursvikt – infektionsläkarkontakt) Koncentrationsbestämning före den 4:e dosen (dalvärde). Vancomycin kan även ges som kontinuerlig infusion.
Echinocandin (caspofungin, micafungin, anidulafungin) ska övervägas vid riskfaktor för invasiv svampinfektion.
Njursvikt/dialys: Ge startdos av β-laktamantibiotika, samt extra laddningsdos (3 timmar) vid septisk chock, som vid normal njurfunktion

Vanliga svåra infektioner:
- Bukinfektioner
- Tarminfektioner
- CNS-infektioner
- Endokardit
- Gynekologiska infektioner
- Hud- och mjukdelsinfektioner
- Led och skelettinfektioner
- Nedre luftvägsinfektioner (influensa, Covid-19, pneumoni, kolexacerbationer, kronisk bronkit)
- Neutropen feber
- Misstänkt infektion utan sepsis/septisk chock
- Sepsis och septisk chock
- STI (ger sällan allmänsymptom)
- Urinvägsinfektioner (cystit, pyelonefrit, pyelit)
- Thoraxabscesser
Vanliga symtom vid allvarliga infektioner:
- Feber
- Frossa
- Svårt att andas, dyspné, tachypné
- Förvirring, grumlat medvetande, somnolens
- Diarré eller kräkningar
- Kraftig magvärk, eller ont i rygg, muskler eller leder
- Muskelsvaghet (framför hos äldre)
- Ev. lokal svullnad, rodnad och smärta vid mjukdelsinfektioner
Man har inte alla symtom, men ju fler symtom desto större sannolikhet för sepsis. Feber är vanligt, men alla får inte det.
Riskstratifiering för sepsis
| Parameter | Grönt ljus (låg risk) | Gult ljus (medelhög risk) | Rött ljus (hög risk) |
|---|---|---|---|
| Beteende/Medvetandegrad | Normalt/Alert | Anamnes på förändrat beteende | Objektivt förändrat beteende / Ej alert |
| Andningsfrekvens | 12–20 /min | 21–24 /min | ≥25 /min |
| Saturation på luft | ≥96% | 92–95% | <92% (<88% vid KOL) |
| Blodtryck (systoliskt) | >100 mmHg | 91–100 mmHg | ≤90 mmHg eller >40 mmHg lägre än normalt |
| Hjärtfrekvens | ≤90 /min | 91–130 /min eller nytillkommen arytmi | >130 /min |
| Temperatur | ≥36°C | <36°C | |
| Urinproduktion | Ej kissat senaste 12–17 timmarna | Ej kissat sedan ≥18 timmar | |
| Hud | Rodnad; Svullnad eller sekretion från operationssår; Sårruptur | Cyanos; Marmorerad eller blek hud; Petekialt utslag | |
| Komorbiditet och riskfaktorer | Allvarlig komorbiditet; Riskfaktor | ||
| Social situation | Avsaknad av säkerhetsnät |

Utredning och diagnostik av allvarliga infektioner
| Typ av infektion | Okänt fokus | Pneumoni | Bukinfektion | Akut bakteriell meningit |
|---|---|---|---|---|
| Odling | • Perifert blod • CVK, CDK + artärnål • Urin/sår/sputum | • Perifert blod • CVK + artärnål • Trakealsekret/ sputum/NPH/mini-BAL | • Perifert blod • CVK + artärnål | • Perifert blod • Likvor |
| Övrig mikrobiologisk diagnostik | • Ev. betaglukan [risk för invasiv candida: långvarig IVA-vård (> 10 dgr), neutropeni, tarmperforation, CVVHD] | • Ev. u-antigen pnk + Legionella • Ev. luftvägsblock (virus-PCR) • Ev. atypiska bakterier (PCR) u-ag pnk + legionella • Ev. TB-diagnostik • Ev. pneumocystis-PCR + β-glukan multiplex virus-PCR | • Ev. betaglukan [risk för invasiv candida: långvarig IVA-vård (> 10 dgr), neutropeni, tarmperforation, CRRT] | • Likvor-PCR (bakterier) • Ev. HSV-1 PCR (diff - diagnos herpesencefalit) likvor: snabb-PCR för bakterier och virus (FilmArray©) likvor: bakterie-PCR (16srRNA) ev. tbc-diagnostik |
Initial antibiotikabehandling vid livshotande infektioner
| Typ av infektion | Okänt fokus3 | Pneumoni3 | Bukinfektion | Akut bakteriell meningit |
|---|---|---|---|---|
| Samhällsförvärvad infektion | a. pip/taz 4g x 41 b. cefotaxim 2g x 3 kontinuerlig infusion +/- aminoglykosid vid chock2 | a. pip/taz 4g x 41 b. cefotaxim 2g x 3 kontinuerlig infusion + erytromycin 1g x 3 eller moxifloxacin 400 mg x 1 + Solu-Cortef 50 mgx4 | a. pip/taz 4g x 41 +/- aminoglykosid vid chock2 | meropenem 2g x 3 + betametason 8 mg x 4 |
| Sjukhusförvärvad infektion (>48 tim. efter ankomst till sjukhus) | a. pip/taz 4g x 41 +/- aminoglykosid vid chock2 b. meropenem 1g x 31 +/- echinocandin4 +/- vancomycin3 +/- aminoglykosid vid chock | a. pip/taz 4g x 41 b. meropenem 1g x 31 kontinuerlig infusion | a. pip/taz 4g x 41 +/- aminoglykosid vid chock2 b. meropenem 1g x 31 +/- echinocandin4 | meropenem 2g x 3 + linezolid 600mg x 2 alt. vancomycin 15# mg/kg x 3 |
| Neutropeni (neutrofila ≤ 0,5) | a. meropenem 1g x 31 b. pip/taz 4g x 41 +/- aminoglykosid vid chock2 +/- vancomycin3 | a. meropenem 1g x 31 b. pip/taz 4g x 41 + moxifloxacin 400mg x 1 | a. meropenem 1g x 31 b. pip/taz 4g x 41 +/- aminoglykosid vid chock2 +/- vancomycin3 | meropenem 2g x 3 intermittent dosering |
| Allvarlig akut allergi mot betalaktamantibiotika (anafylaktisk chock, svullnad/obstruktion andningsvägar) | meropenem 1g x 31 (vid allvarlig allergi mot meropenem: kontakta konsult/bakjour infektion) | meropenem 1g x 31 + moxifloxacin 400 mg x 1 (vid allvarlig allergi mot meropenem: kontakta konsult/bakjour infektion) | meropenem 1g x 31 (vid allvarlig allergi mot meropenem: kontakta konsult/bakjour infektion) | a. meropenem 2g x 3 (ej vid chock av beta-laktamantibiotika) b. moxifloxacin + vancomycin 15mg/kg x 3 + trim/sulfa 20 ml x 2 (vid chock av beta-laktamantibiotika) |
| Tänk på | • Rek. för ”okänt fokus” inkluderar urinvägsfokus • Nekrotiserande mjukdelsinfektion (fasciit) meropenem 1g x 4 + klindamycin 600 mg x 3-4 + ev. iv immunoglobulin (GAS/ S. aureus) • Endokardit vid klaffsjukdom eller blåsljud • Malaria: Afrika/Asien/Sydamerika | • Legionella: utlandsresa, immunosuppression, kronisk lungsjukdom • Pneumocystis/aspergillus: immunosuppression • Tuberkulos: härkomst, ålder, immunosuppression, missbruk, långdraget förlopp • Influensa: Tamiflu 75mg x 2 p.o. + cefotaxim 2g x 3 Covid-19: cefotaxim 2g x 3, överväg Remdesivir | • Tidig ”source control” • Invasiv candida: långvarig IVA-vård, neutropeni, tarmperforation, CRRT fluconazol i.v. 800 mg x 1 dag 1, sen 400 mg x 1, vid sepsis micafungin 100 mg x 1 | Alltid betametason 8 mg x 4 vid ABM Tbc-meningit: härkomst Svampmeningit: immunsuppression Herpesencefalit: förvirring, fokalsymtom acyklovir 10 mg/kg x 3 Startdos vancomycin: 30 mg/kg (max 2 g) |
| Allvarliga och komplicerade infektioner bör bedömas av infektionskonsult/bakjour inom 24 timmar eller senast nästa vardag | ||||
| 1Betalaktamantibiotika: Vid septisk chock skall, på grund av ökad distributionsvolym, alltid höga och täta doser ges (pip/taz 4g x 4, cefotaxim 2g x 3, meropenem 1g x 4). Ge dessutom en extra laddningsdos av valt betalaktamantibiotikum ca 3 timmar efter första dosen. Då tillståndet stabiliserats bör man som regel övergå till normal dosering av betalaktamantibiotika. | ||||
| 2Tillägg med aminoglykosid (AG) ska övervägas vid septisk chock om infektionen misstänks orsakas av G-neg bakterier (okänt fokus, urosepsis, bukinfektion) och annat betalaktamantibiotikum än meropenem. Kontraindikationer mot AG: kronisk/(akut) njursvikt, hörselnedsättning. Tobramycin (Nebcina©) doseras 7 mg/kg x 1.Vid ökad risk för ESBL-bakterier (tidigare ESBL-infektion, vård/vistelse i ESBL-endemiskt land senaste 3 mån.) ges istället amikacin (ESBL-bakterier ofta resistenta mot tobramycin). Amikacin (Biklin©) doseras 25mg/kg x 1. Vid BMI >30 doseras AG utifrån “adjusted body weight” (ABW) enligt formeln: ABW=IBW+0,4 x (TBW-IBW). Ofta tillräckligt med en dos AG men ev. fortsatt dosering styrs med hjälp av konc. bestämning efter 24-tim. (dalvärde). | ||||
| 3Tilläggsbehandling med vancomycin vid känt bärarskap av MRSA (ej vid urinvägsfokus) samt vid misstanke om CVK-relaterad KNS-infektion. Laddningsdos 30 mg/kg (max 2 g), härefter 15 mg/kg x 3 (lägre dos vid etablerad njursvikt – infektionsläkarkontakt) Koncentrationsbestämning före den 4:e dosen (dalvärde). Vancomycin kan även ges som kontinuerlig infusion. | ||||
| Patient med njursvikt/dialys: Ge startdos av β-laktamantibiotika, samt extra laddningsdos (3 timmar) vid septisk chock, som vid normal njurfunktion. För fortsatt dosering vid dialys, se nationellt kunskapsunderlag: Klicka här! | ||||
Antibiotikabehandling efter diagnos och alternativ behandling vid Pc-allergi.
| Diagnos | Terapi | Alt beh vid Pc-allergi |
|---|---|---|
| Pneumoni | Inj. Bensyl-pc 1 g x 3 i.v. (även vid KOL) alt. T. Kåvepenin 1 g x 3 alt. T. Amoxicillin 500 mg x 3 (vid KOL) | Inf. Abboticin 1 g x 3 i.v. alt. T. Ery-Max 500 mg x 2 alt. T. Doxyferm 100 mg x 1 (vid KOL; dubbel dos första dygnet) |
| Pyelonefrit/febril UVI | Inj. Nebcina* 4,5 mg/kg x 1 i.v. alt. Inj. Cefotaxim 1 g x 3 i.v. alt. T. Ciprofloxacin 500 mg x 2 | Inj. Nebcina* 4,5 mg/kg x 1 i.v. |
| Akut cystit (kvinnor och män) | T. Furadantin 50 mg x 3 alt. T. Selexid 200 mg x 3 | |
| Erysipelas (Streptokocker) | Inj. Bensyl-pc 1-3 g x 3 i.v. alt. T. Kåvepenin 1 g x 3 | Inf. Clindamycin 300 mg x 3 i.v. alt. K. Dalacin 300 mg x 2- |
| Hud- och mjukdels-infektion (S. aureus) | Inf. Cloxacillin 2 g x 3 i.v. alt. T. Heracillin 1 g x 3 | Inf. Clindamycin 300 mg x 3 i.v. alt. K. Dalacin 300 mg x 2-3 |
| Bukinfektion | Inj. Piperacillin/Tazobactam 4 g x 3 i.v. alt. Inj. Cefotaxim 1 g x 3 i.v. + Inf. Metronidazol 1 g x 1 i.v. alt. Inj. Meropenem 0,5 g x 3 i.v. (vid svår, komplicerad infektion) | Inf. Ciprofloxacin 400 mg x 2 i.v. + Inf. Clindamycin 600 mg x 3 i.v. |
| Svår bakteriell infektion med oklart fokus. | Inj. Bensyl-pc 1 g x 3 i.v. + Inj. Nebcina* 4,5 mg/kg x 1 i.v. alt. Inj. Cefotaxim 1 g x 3 i.v. | Inj. Nebcina* 4,5 mg/kg x 1 i.v. + Inf. Clindamycin 600 mg x 3 i.v. |
*Vid svår sepsis tillägg av Nebcina under första dygnet i dosen 5-7 mg/kg×1 om Kreatinin-clearance >80; 4,5-2,2 mg/kg×1 om Kreatinin-clearance 80-41; 2,2-1 mg/kg×1 om Kreatinin-clearance 40-20; vikt ~ lean body mass. Serumkonc. av tobramycin, som ges 1 gång/dygn, bestäms 8 tim. efter given dos och bör då uppgå till 1,5-4,0 mg/L.
Absolut. Här är en fullständig och kliniskt anpassad svensk översättning av hela innehållet i bilden:
SEPSISIDENTIFIERING — PRAKTISK GUIDE 2025
Avsnitt 1: qSOFA vs SIRS — Vad ska användas (och när)?
SIRS (Tidig screening — hög sensitivitet)
- Temperatur >38 °C eller <36 °C
- Hjärtfrekvens >90/min
- Andningsfrekvens >20/min eller PaCO₂ <32 mmHg
- LPK >12 000 / <4 000 eller bandformer >10 %
≥2 kriterier + misstänkt infektion = TÄNK SEPSIS
qSOFA (Riskbedömning vid sängkanten — svårighetsgrad & prognos)
- Andningsfrekvens ≥22/min
- Påverkat mentalt status (GCS <15)
- Systoliskt blodtryck ≤100 mmHg
≥2 = HÖG MORTALITETSRISK (ej diagnostiskt)
qSOFA är inte ett screeningverktyg
Avsnitt 2: Laktat — Mål och tolkning
- Mät inom 1 timme
- Upprepa var 2–4:e timme
⚠ ≥2 mmol/L → Vävnadshypoperfusion
⚠ ≥4 mmol/L → Hög risk för septisk chock (även vid normalt blodtryck)
🎯 Mål: Nedåtgående trend / laktatclearance ≥10 %
⚠ Fallgrop: Normalt blodtryck ≠ normal perfusion (kryptisk chock).
Lita på laktat.
Avsnitt 3: Vätskebehandling — Hur mycket, hur snabbt (uppdaterad syn)
- Starta 20–30 mL/kg balanserade kristalloider
→ Ge i bolus med frekvent omvärdering
Dynamiska bedömningsverktyg:
- Kapillär återfyllnadstid
- Passiv benlyft
- IVC-variation (om kompetens finns)
🚫 Undvik blind högvolymsresuscitering
🛑 Avbryt vid lungödem, tilltagande venös stas eller försämrad syresättning
Avsnitt 4: Vasopressorterapi (tidigt, inte sent)
- Förstahandsval: Noradrenalin
Om MAP <65 mmHg kvarstår:
- Lägg till Vasopressin (fast dos)
- Därefter Adrenalin vid behov
Refraktär chock:
- Överväg Hydrokortison 200 mg/dygn
🎯 Mål: MAP ≥65 mmHg
(Individualisera vid kronisk hypertoni)
Avsnitt 5: Antibiotika — Tid är viktigare än val
- Starta inom 1 timme
- Initialt bredspektrum
- De-eskalera efter 48–72 timmar
- Ta odlingar före antibiotika om detta inte fördröjer behandlingen
⚠ Utebliven infektionsfokus-kontroll = behandlingssvikt
Avsnitt 6: Vanliga fallgropar (hög klinisk relevans)
❌ Fördröjd identifiering av chock
❌ Övervätskning
❌ Ignorera laktattrender
❌ För sent insatta vasopressorer
❌ Missade dolda infektionsfokus (infarter, buk, urinvägar, lungor)
❌ Feltolkning av delirium som ”IVA-psykos”
Nyckelbudskap
💡 Sepsis är i första hand ett perfusionsproblem — blodtrycksproblemet kommer senare.
Duration av behandling med antibiotika
| Infektionsgrupp | Infektion | Population | Rekommenderad behandlingstid | Kommentarer (svenska) |
|---|---|---|---|---|
| Urinvägsinfektioner | Okomplicerad cystit | Kvinnor/ungdomar | Nitrofurantoin – 5 dagar; TMP-SMX – 3 dagar; Fosfomycin – 1 dagar | Unga icke-gravida kvinnliga ungdomar eller vuxna med normala urinvägar och normal njurfunktion |
| Urinvägsinfektioner | Komplicerad cystit | Män | 7 dagar | Afebril; urinanalys avvikande och förenlig med UVI |
| Urinvägsinfektioner | Febril UVI | Barn | 7–10 dagar | Antas vara övre UVI vid feber |
| Urinvägsinfektioner | Pyelonefrit och urosepsis | Vuxna | Initial IV aminoglycoside or ceftriaxone; Quinolones or β-lactams – 7 dagar | Minst 7 dagar, överväg längre behandling för långsamt svarande patienter eller vid underliggande urinvägspatologi. Exkluderar patienter med stentar/dränage. |
| Luftvägsinfektioner | Streptokockfaryngit | Barn och vuxna | 10 dagar (penicillin V or amoxicillin) | Främst pediatriska studier; vissa föreslår 5 dagars behandling med penicillin x4/dygn enbart för eradikering |
| Luftvägsinfektioner | Akut otitis media | Barn och vuxna | 6 månader–2 y: 10 dagar; >2 y: 5 dagar | Diagnoskriterier inkluderar feber ≥39 °C, buktande trumhinna |
| Luftvägsinfektioner | Akut sinuit (okomplicerad) | Barn och vuxna | 5–7 dagar | Exkluderar komplicerad sinuit (t.ex. epidural, subdural, orbital); utvärdera på nytt om ingen förbättring |
| Luftvägsinfektioner | Samhällsförvärvad pneumoni (CAP) | Barn och vuxna | 5–7 dagar | Förbättring + normala vitalparametrar i ≥2 dagar för 5 dagars behandlingskur. Samma gäller för okomplicerad S. pneumoniae-bakteriemi. |
| Luftvägsinfektioner | Sjukhus-/ventilatorassocierad pneumoni (HAP/VAP) | Barn och vuxna | ≤ 7 dagar | Överväg längre behandling vid svår immunosuppression, abscesser, S. aureus, Pseudomonas |
| Luftvägsinfektioner | Akut bakteriell KOL-exacerbation | Barn och vuxna | 5–7 dagar | Endast för patienter som uppfyller kriterier för antibiotikabehandling |
| Intraabdominella infektioner | Okomplicerad appendicit | Barn och vuxna | Endast preoperativ antibiotika | Gangrän/perforerad utan abscess: ytterligare 24–48 tim postoperativt |
| Intraabdominella infektioner | Traumatisk tarmperforation | Barn och vuxna | ≤ 24 h post-op | Opererad inom 12 tim efter trauma |
| Intraabdominella infektioner | Gastroduodenal perforation | Barn och vuxna | ≤ 24 h post-op | Opererad inom 24 tim efter perforation |
| Intraabdominella infektioner | Intraabdominell infektion/abscess | Barn och vuxna | <7 dagar after source control | Source control med dränage krävs. Ingen ytterligare behandlingstid behövs om adekvat dränage finns. |
| Hud- och mjukdelsinfektioner | Cellulit (okomplicerad, purulent/icke-purulent) | Barn och vuxna | 5–7 dagar (unless hospitalized with extensive or severe disease) | Vanligen orsakad av S. pyogenes vid icke-purulent, S. aureus vid purulent. Incision och dränage med odling rekommenderas vid abscesser. |
| Osteoartikulära infektioner | Akuta osteoartikulära infektioner | Barn | 3–4 veckor | Övergå till peroral behandling när extremiteten kan användas och CRP sjunker. Längre behandling vid MRSA eller komplicerade infektioner. |
| Osteoartikulära infektioner | Akut spondylit | Vuxna | 6 veckor | Ej associerad med implantat. Vanligen S. aureus; längre behandling vid Salmonella eller Brucella. |
| Osteoartikulära infektioner | Akut nativ ledinfektion | Vuxna | Small joints: 2 veckor post-drainage; Large joints: 4 veckor post-drainage | Behandlingstiden beror på agens och resistensprofil. |
| Bakteriemi | Gramnegativ bakteriemi (t.ex. E. coli, urinvägskälla) | Barn och vuxna | 7 dagar | Förutsätter source control (t.ex. borttag av infart, dränering av abscess) och att infektionen inte är kopplad till ett syndrom som kräver längre behandling. Meningit ska uteslutas hos spädbarn. |
| Bakteriemi | S. aureus-bakteriemi (okomplicerad) | Barn och vuxna | 14 dagar IV if unkomplicerad or after infart borttag | Måste utesluta endokardit med ekokardiografi eller andra undersökningar. Infektionsläkarkonsult rekommenderas. Peroral nedtrappning är möjlig hos barn med muskuloskeletal infektion. |
| Bakteriemi | S. aureus-bakteriemi (komplicerad) | Barn och vuxna | 4–6 veckor IV | Endokardit, metastatiska fokus eller persisterande bakteriemi >72 tim trots behandling. Infektionsläkarkonsult rekommenderas. |
HAP/VAP = Sjukhus- och ventilatorassocierad pneumoni, S. aureus = Staphylococcus aureus
KOL = Kroniskt obstruktiv lungsjukdom (KOL) IV = Intravenöst S. pyogenes = Streptococcus pyogenes
CRP = C-reaktivt protein MRSA = Meticillinresistent Staphylococcus aureus E. coli = Escherichia coli
Antibiotikas verkningsmekanismer
Klassificering av antibiotika
Sepsis och septisk chock
Bakgrund
Sepsis innebär att en infektion påverkar hela kroppen och gör att viktiga organ som hjärtat, lungorna, hjärnan och njurarna inte fungerar som de ska. Ibland kan även en lindrig infektion utvecklas till ett allvarligt eller livshotande tillstånd. Den som drabbas känner sig oftast mycket sjuk och har svårt att klara sig själv. Symtomen kommer ofta plötsligt vid sepsis, ibland på några timmar.
Vanliga symtom vid sepsis
- Frossa
- Feber
- Svårt att andas, dyspné, tachypné
- Förvirring
- Diarré eller kräkningar
- Kraftig magvärk, eller ont i rygg, muskler eller leder
- Muskelsvaghet (framför hos äldre)
Man har inte alla symtom, men ju fler symtom desto större sannolikhet för sepsis. Feber är vanligt, men alla får inte det.
Definition av sepsis
Sepsis definieras som infektion som ger ett systemiskt svar i form av:
- Feber/undertemperatur >38 ̊C eller < 36 ̊C
- Takykardi > 90 slag per min
- Förhöjd andningsfrekvens >20 andetag per min
- Leukocyter >12 x109/L eller <4 x109/L
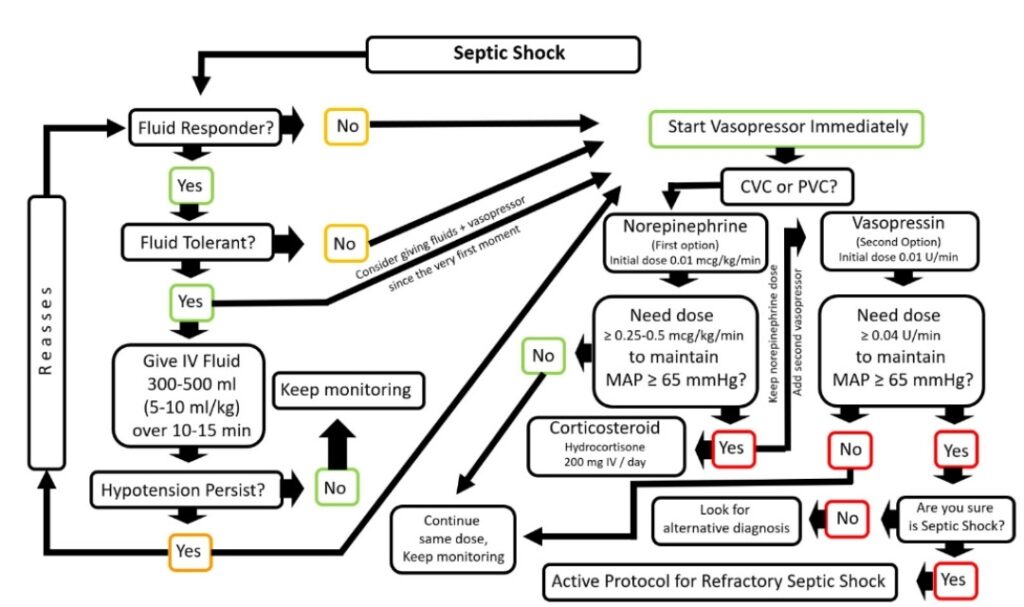

Tidig identifiering och korrekt behandling av patienter med svår sepsis (blodförgiftning) minskar dödligheten. Svår sepsis kan drabba alla, men spädbarn och äldre löper en ökad risk, liksom personer med kroniska sjukdomar eller nedsatt immunförsvar. Säkra prevalensdata saknas i Sverige men troligen drabbas 100–300 personer per 100 000 invånare och år. Dödligheten har i tidigare studier angetts mycket hög, vid svår sepsis 20 % och vid septisk chock 45 %. Senare studier visar snarare på en dödlighet runt 15–20 %. Svår sepsis är ett av de tillstånd på en akutmottagning som är förenat med högst dödlighet. Enligt internationella och nationella rekommendationer ska patienter med svår sepsis erhålla korrekt antibiotikabehandling inom en timme efter ankomst till sjukhus. Forskning har visat att tidigt insatt behandling med antibiotika, intravenös vätska, syrgas och understödjande behandling är livsavgörande vid svår sepsis. Inadekvat initial antibiotikaterapi vid svår sepsis med positiv blododling leder till en fördubbling av mortaliteten. Fördröjd adekvat antibiotikabehandling vid septisk chock ökar mortaliteten med nästan 8 procentenheter per timme under de första 6 timmarna. Ju fler organsystem som sviktar och ju högre initial laktatnivå, desto högre är mortaliteten. Detta vårdprogram beskriver en sepsiskedja för akut omhändertagande av patienter som har eller misstänkts ha drabbats av svår sepsis och septisk chock. Målet med sepsiskedjan är att tidigt identifiera patienter med infektion som löper risk att utveckla svår sepsis. Som del i sepsiskedjan har vi utarbetat stöd för handläggning prehospitalt, på akutmottagningen och fram till korrekt vårdplats. Vårdkedjan stöds av samarbete mellan flera olika delar av sjukvården och fokus ligger på tidig identifiering och behandling utan fördröjning.
SOFA-Score (Sequential Organ Failure Assessment)
| Organsystem | |||||
|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | |
| Respiration | |||||
| paO2/FiO2, kPa | ≥ 53,3 | < 53,3 | < 40 | < 26,7 a | < 13,3 a |
| Koagulation | |||||
| Trombocyter, × 109/l | ≥150 | <150 | <100 | <50 | <20 |
| Leverfunktion | |||||
| Bilirubin, μmol/l | <20 | 20–32 | 33–101 | 102–204 | >204 |
| Cirkulation | |||||
| Blodtryck/katekolaminer | Medelartärtryck ≥70 mm Hg | Medelartärtryck <70 mm Hg | Dopamin <5 b eller dobutamin (oavsett dos) | Dopamin 5,1–15 b eller adrenalin ≤0,1 b eller noradrenalin ≤0,1 | Dopamin >15 b eller adrenalin >0,1 b eller noradrenalin >0,1 b |
| CNS-status | |||||
| Glasgow Coma Scale | 15 | 13–14 | 10–12 | 6–9 | <6 |
| Reaction Level Scale | 1 | 2 | 3 | 4–5 | 6–8 |
| Njurfunktion | |||||
| Kreatinin, μmol/l och/eller diures, ml/dygn | <110 | 110–170 | 171–299 | 300–440 <500 | >440 <200 |
| aI orginalpublikationen för SOFA krävs också andningsstöd för 3 eller 4 poäng [17]. Svenska intensivvårdsregistret har valt att avstå från detta krav, vilket vi föreslår ska gälla som allmän svensk praxis. | |||||
| b Enhet: μg/kg/min. Katekolaminer ska ha givits under minst 1 timme. | |||||
| FiO2 = Fraktion inandad syrgas; paO2 = Partialtryck oxygen i artärblod. | |||||
Nya definitioner, diagnostiska kriterier och koder för sepsis och septisk chock enligt Sepsis-3
| Sepsis | Septisk chock | |
|---|---|---|
| Definition | Livshotande organdysfunktion som orsakas av stört systemiskt svar på infektion | En undergrupp av sepsis där bakomliggande cirkulatoriska och cellulära/metabola rubbningar är tillräckligt uttalade för att avsevärt öka dödligheten |
| Diagnostiska kriterier | Infektion med akut förändring motsvarande minst 2 SOFA-poäng 1 | Kvarstående hypotoni som kräver vasopressor för att upprätthålla medelartärtryck ≥65 mm Hg tillsammans med laktat >2 mmol/l trots adekvat vätsketillförsel |
| Koder (ICD-10 SE) | R65.1 Sepsis, infektion med organsvikt enligt Sepsis-3 (ökning med minst 2 SOFA-poäng) Systemiskt inflammatoriskt svarssyndrom [SIRS] av infektiöst ursprung med organsvikt 2 | R57.2 Septisk chock |
| 1 Om 2 poängs ökning uppnåtts genom ökning med 1 poäng i två organsystem ska dessa förändringar ha skett med tillräcklig samtidighet: inom som mest 36 timmar. SOFA = Sequential organ failure assessment. | ||
| 2 Tyvärr kommer även den hittillsvarande äldre texten att finnas kvar, eftersom den är fastställd av WHO och för närvarande inte kan ändras. | ||
Föreligger två av ovanstående faktorer uppfyller patienten kriterierna för sepsis, emellertid är det vi i dagligt tal kallar ”sepsis” i själva verket svår sepsis och septisk chock, d.v.s. infektionen har medfört hypotension, hypoperfusion och/eller organpåverkan.

Svenska infektionsläkarföreningens har utarbetat riktlinjer för bedömning av svår sepsis och septisk chock enligt nedan. Förändringarna ska orsakas av den systemiska reaktionen och inte vara en direkt effekt av lokalt infektionsfokus, förändringarna ska vara nytillkomna och inte orsakade av annan underliggande sjukdom. För att definitionen svår sepsis ska vara uppfylld krävs att patienten har sepsis enligt ovanstående och att ett eller flera av nedanstående kriterier föreligger;
Hypotension
- Systoliskt blodtryck <90 mm Hg
Organdysfunktion
- Förändrat mentalt status; nytillkommen konfusion, oro, aggressivitet eller somnolens
- Njurpåverkan; kreatininökning >45 μmol/L eller oliguri, timdiures < 0.5 ml/kg i minst 2 tim trots adekvat vätsketillförsel lungpåverkan:
- pO2 <7,0 kPa på luft (SO2 cirka <86 %), pO2 <5,6 kPa på luft (SO2 cirka <78 %) om lungan är fokus för infektionen
- Koagulopati; peteckier, eckymoser, INR >1,5, APT-tid >60 s eller TPK < 100
- Leverpåverkan; s-bilirubin > 45 μmol/L.*
Hypoperfusion
- Laktat >1 mmol över övre referensvärde alt BE ≤-5 mmol/L
- Minskad kapillär återfyllnad, kall fuktig hud, marmorering.
*Tarmpåverkan (avsaknad av tarmljud) bedöms som organpåverkan i internationella riktlinjer, men ej i Svenska infektionsläkarföreningens riktlinjer.
Det många gånger snabba och svårförutsägbara sjukdomsförloppet vid svår sepsis betonar vikten av tydliga rutiner för övervakning av vitalparametrar och bestämda gränsvärden för läkarkontakt och IVA-vård. Framförallt är det under första dygnet efter sepsisdebut som patienterna riskerar försämring, vilket motiverar skärpt övervakning och handlingsberedskap under denna period, för att förhindra utveckling till;
- Progredierande svår sepsis: Försämring av vitalparametrar eller stigande laktat under observationstiden.
- Septisk chock: Sepsis med hypotension trots adekvat vätsketerapi.
Epidemiologi
Svår sepsis kan drabba alla, men spädbarn och äldre löper en ökad risk, liksom personer med kroniska sjukdomar eller nedsatt immunförsvar. Säkra prevalensdata saknas i Sverige men troligen drabbas 100–300 personer per 100 000 per invånare och år.
Förebyggande behandling
Adekvat behandling av antibiotikakrävande infektioner utan onödigt dröjsmål är viktigt för att förebygga utvecklingen till svår sepsis. Arbetet med STRAMA-riktlinjer är ett gott hjälpmedel för öppenvårdsläkare att ge antibiotika på korrekt indikation. Ett alltför brett antibiotikabruk kan riskera att skapa förutsättningar för utveckling av antibiotikaresistens, vilket i sin tur kan inverka negativt på resultatet vid svår sepsis. För mer information kring STRAMA:s riktlinjer för öppenvård; länk
Allmänna vaccinationsprogram är av stor vikt för att förebygga utveckling av vissa allvarliga infektionssjukdomar. Årlig influensavaccination av riskgrupper kan särskilt framhållas som viktig åtgärd för att förebygga sekundära sepsisfall, liksom pneumokockvaccination enligt givna rekommendationer. Immunsupprimerade patienter utgör en särskilt utsatt grupp och det är därför av stor vikt att dessa patienter vid infektionskomplikationer får träffa läkare med rätt kompetens att bedöma de ibland diffusa symtom som kan föregå eller indikera en allvarlig infektion. Det är vidare av vikt att man upplyser patienter med immunsupprimerande behandling hur de ska agera vid tecken på infektion. Ibland kan särskild vaccination vara indicerad vid immunsuppression.
Symtom, kliniska fynd och tidig identifiering
Svår sepsis är en allvarlig infektion som karaktäriseras av organskada. De flesta patienterna med samhällsförvärvad svår sepsis och septisk chock klassificeras som röda eller orange enligt akutmottagningens triageringssystem (RETTS) redan vid ankomst till akutmottagningen, emellertid kan den initiala bilden ibland vara svårtolkad och en rad symtom och kliniska fynd kan förekomma vilka kan variera beroende på ingångsport för infektionen, infekterande agens och på patientens ålder och komorbiditet.
Patienter med svår sepsis eller septisk chock har ofta feber eller anamnes på feber och något av följande; förhöjd hjärtfrekvens >90/min, förhöjd andningsfrekvens >20/min, sjunkande blodtryck, låg saturation <90 %, oro och konfusion, gastrointestinala besvär såsom buksmärta, diarré eller kräkningar. Med typiska symtom och ett akut insjuknande med frossa, hög feber och påverkat allmäntillstånd är det lätt att misstänka svår sepsis, men många patienter, speciellt äldre, uppvisar ofta en mer atypisk bild med t ex förvirring som enda symtom på svår sepsis. Det är viktigt att alltid ha sepsis i åtanke när man undersöker en svårt sjuk patient med oklar diagnos.
Beakta följande larmsymtom för svår infektion:
V-BAS; Vakenhet/Blodtryck/Andningsfrekvens/Saturation eller 90/30/90-regeln:
- Vakenhet; sänkt/nytillkommen mental påverkan
- Blodtryck systoliskt <90 mmHg
- Andningsfrekvens >30 andetag per min
- Saturation <90%
Sepsislarm
För tidig identifiering ska sepsislarm användas, vilket innebär en modifierad version av RETTS för fokus på patienter som riskerar allvarlig infektion. RETTS (Rapid Emergency Triage and Treatment System) är det sorteringssystem som används på många akutmottagningar runt om i landet. RETTS bygger på vitalparametrar (blodtryck, puls, andningsfrekvens, vakenhet och temperatur) med angivna gränsvärden för att sortera patienterna till rätt prioritetsgrupp. Röd RETTS betyder att patientens syresättning är under 90 % trots syrgasbehandling, andningsfrekvensen är över 30 eller under 8, blodtryck <90 mm Hg, puls >130 eller att patienten har kramper eller är medvetslös.
Till vitalparametrar ska också ett s.k. ESS (Emergency Signs and Symtoms) tillfogas, vid svår sepsis tillfogas ESS 47 (infektion, feber, lokal infektion). Även ESS 51 ska tillfogas (känd binjurebarkssvikt, immunbrist eller immunsuppression) vilket slutligen avgör patientens prioritet.
Sepsislarm utlöses hos patienter med röd RETTS som har feber eller anamnes på feber. I dessa fall triageras patienten enligt en speciell algoritm och infektionsläkare/medicinjour/akutläkare tillkallas till akutrummet omedelbart då patienten inkommer.
Genom tidigt fokus på patienter som har eller riskerar svår sepsis, säkerställs att patienten erhåller adekvat antibiotika inom 60 minuter efter blododlingar 2+2 samt att korrekt understödjande behandling inleds och fortgår med i.v. vätska och syrgas.
NÅGRA PUNKTER ATT TÄNKA PÅ FÖR ATT INTE MISSA PATIENTER MED SVÅR SEPSIS
- Feber (>38.0°C) förekommer inte alltid och örontermometrar är opålitliga. Undertemperatur (<36.0°C) kan vara ett allvarligt tecken vid svår sepsis.
- ”Funnen på golvet” kan vara sekundärt till sepsis
- Sepsis-utlöst konfusion kan misstolkas som stroke.
- Tänk på att gastrointestinala symtom och influensaliknande tillstånd kan bero på svår sepsis.
- CRP kan vara normalt eller bara måttligt förhöjt initialt.
- Obs huden – peteckier? Infekterade sår?
- Obs nedsatt immunsvar i vissa grupper t.ex. patienter med reumatiska systemsjukdomar, IBD, maligna tumörsjukdomar, transplanterade patienter, splenektomerade patienter samt patienter med pågående eller nyligen avslutad behandling med immunmodulerande läkemedel såsom Prednisolon 15 mg eller mer, Metothrexate®, Remicade® (infliximab), Enbrel® (etanercept) cytostatika med flera.
Primära åtgärder
- Övervakning – följ blodtryck, puls, saturation, vakenhet!
- Etablera perifer venväg.
- Syrgas 2–5 liter på grimma, >5 liter på mask, saturationsmål >93 %. Försiktighet vid KOL! Informera akutmottagningen om patienten har KOL.
- Infusion Ringer acetat, om BT <90 mm Hg ges bolusdos 500–1 000 ml under 30 min, upprepa till behandlingsmål d.v.s. BT >90 mm Hg. Sammantaget bör minst 30 ml/kg i.v. ges inom 3 timmar vid svår sepsis med hypotension.
- Paracetamol ges endast då patienten är kliniskt påverkad av febern eller vid pågående cerebral ischemi/ kramptillstånd/kardiell ischemi.
PREHOSPITAL IDENTIFIERING OCH HANDLÄGGNING
- Misstänkt infektion identifieras allmänt med hjälp av RETTS
- Till vitalparametrar ska också ESS 47 tillfogas vilket bestämmer patientens prioritet. I vissa fall ska även ESS 51 (känd binjurebarkssvikt, immunbrist eller immunsuppression) användas.
- Man ska utöver denna analys även notera följande kriterier som är tecken på misstänkt svår infektion;
Feber (temp >38,0°C) eller låg temp (<36,0°C)/anamnes på feber och något av följande symtom/tecken:
- Peteckier/utslag
- Tecken till infekterad hud/mjukdelar/leder
- Nytillkommen svår värk
- Cerebral påverkan/svår huvudvärk
- Urinvägssymtom (särskilt samtidig KAD)
- CVK eller annan invasiv port där infektionstecken finns
Epidemiologi? Fråga alltid om utlandsresa!
Tänk på att feber kan saknas hos immunsupprimerade patienter och hos patienter som tagit paracetamol och NSAID samt att diarré/ buksmärta/ kräkningar är vanliga symtom vid svår sepsis.
- Syrgas, styrs efter saturation, 2–5 liter grimma, >5 liter mask, saturationsmål >93 %. Försiktighet vid KOL! Informera akutmottagningen om patienten har KOL.
- Etablera perifer venväg.
- Överväg intraosseös infart om svårighet med PVK hos kritiskt sjuka patienter som är i omedelbart behov av infart för administrering av vätska/läkemedel.
- Infusion Ringer acetat, om BT <90 mm Hg bolusdos 500–1 000 ml under 30 min, upprepa till behandlingsmål d.v.s. BT >90 mmHg. Sammantaget bör minst 30 ml/kg i.v. ges inom 3 timmar vid svår sepsis med hypotension.
- Avstå generell ordination av paracetamol vid indikation feber, febernedsättande ges endast då patienten är kliniskt påverkad av febern eller vid pågående cerebral ischemi/ kramptillstånd/kardiell ischemi.
Intrahospital diagnostik och behandling
- Initialt omhändertagande enligt A – B – C – D – E
- Perifer venväg x 2
- Överväg CVK eller intraosseös infart om svårighet med PVK hos kritiskt sjuka patienter som är i omedelbart behov av infart för administrering av vätska/ läkemedel.
- Blododla 2+2
- Blodgas arteriell eller venös för analys av laktat.
- Blodprover; CRP, leuk, trc, PK, APT-tid, leverstatus u-sticka, p-glukos.
- Urinodling (vid behov KAD) och andra relevanta odlingar efter ordination.
- Föreligger misstänkt bakteriell infektion? Värdera infektionsfokus. Efter adekvata odlingar ställningstagande till antibiotika enl. punkt 15.
- Vid meningitmisstanke LP, se nationella riktlinjer www.infektion.net
- EKG
- Överväg rtg pulm bedside.
- Vitalparametrar var 5 min initialt, tills patienten stabiliserats.
- Epidemiologi? Fråga alltid om utlandsresa!
- Tänk på att feber kan saknas hos immunsupprimerade patienter och hos patienter som tagit paracetamol och NSAID samt att diarré/ buksmärta/ kräkningar är vanliga symtom vid svår sepsis.
Behandling
- Infektionsjour/medicinjour/akutläkare* ansluter i akutrummet vid sepsislarm, om infektionsjour ej finns att tillgå på sjukhuset kontaktas infektionsjour frikostigt per telefon för råd kring utredning och antibiotikaval, inte minst hos Immunsupprimerade patienter och hos patienter med misstänkt bärarskap av resistenta bakterier.
- Syrgas, styrs efter saturation, 1–5 liter på grimma, > 5 liter på mask, behandlingsmål >93 %. Försiktighet vid KOL!
- Infusion Ringer acetat, om BT <90 mm Hg bolusdos 500–1 000 ml under 30 min, upprepa till behandlingsmål BT >90 mm Hg. Sammantaget bör minst 30 ml/kg i.v. ges inom 3 timmar vid svår sepsis med hypotension eller laktat >4.
- Val av antibiotika baseras på infektionens svårighetsgrad och ev. misstänkt fokus.
Om antibiotika är ordinerat, ska det ges utan fördröjning på akutmottagningen!
- Överväg invasiv åtgärd av infektionsfokus (s.k. source control) vid t.ex. septisk artrit, abscess, avstängd pyelit, empyem, tarm-perforation, gynekologisk infektion eller nekrotiserande fasciit.
- Om patienten står på eller nyligen avslutat behandling med kortison ge Solucortef 100 mg i.v.
- KAD – koppla aggregat för timdiures, målnivå 0,5 ml/kg/tim.
- Ge Albumin 20 % 100 ml om fortsatt hypotoni efter 2–3 liter Ringer acetat, använd inte stärkelsepreparat (t.ex. Voluven), i de fall Albumin inte finns att tillgå, fortsätt med Ringer acetat.
- Avstå generell ordination av paracetamol vid indikation feber. Febernedsättande ges endast då patienten är kliniskt påverkad av febern eller vid pågående cerebral ischemi/ kramptillstånd/kardiell ischemi.
*Vilken jourlinje som tillkallas får anpassas till respektive sjukhus, på de sjukhus infektionsjour finns att tillgå bör denna tillkallas/tillfrågas, i annat fall medicinjour eller akutläkare enl. lokala riktlinjer.
Vårdnivå – inläggning
- Beslut om vårdnivå; intensivvårdsenhet/intermediärvård eller vårdavdelning.
- Överför till infektionsavdelning, akutvårdsavdelning eller annan avdelning med tillräckliga övervakningsresurser utan dröjsmål, under väntetid till avdelning kontrolleras vitalparametrar var 15 min.
- Värdera om det föreligger skäl för behandlingsbegränsning.
Akutrummet – fortsatt sviktande vitala funktioner efter inledande åtgärder
Etablera kontakt med MIG-team eller IVA-jour (infektionsjour) för ställningstagande till IVA-vård.
- Om BT <90 trots i.v. vätska eller saturation <90 trots syrgas
- Om laktat >4 eller stigande
- Om AF >30 trots behandling
- Vid allvarlig organdysfunktion såsom medvetandesänkning
Diagnostik
- Perifer venväg x2
- Blododla 2+2
- Blodgas arteriell eller venös för analys av laktat, om >3,5 ska patienten höjas till röd RETTS och sepsislarm utlöses, se ovan.
- Blodprover; CRP, leuk, trc, PK, APT-tid, leverstatus u-sticka, p-glukos
- Urinodling (KAD vid behov) och andra relevanta odlingar efter ordination.
- Föreligger misstänkt bakteriell infektion? Värdera infektionsfokus. Efter adekvata odlingar ställningstagande till antibiotika enl. punkt 15.
- Vid meningitmisstanke LP, se nationella riktlinjer www.infektion.net
- Vitalparametrar och tillsyn med 15 min intervall.
- Epidemiologi? Fråga alltid om utlandsresa!
- Tänk på att feber kan saknas hos immunsupprimerade patienter och hos patienter som tagit paracetamol och NSAID samt att diarré/ buksmärta/ kräkningar är vanliga symtom vid svår sepsis.
Behandling
- Dagtid företrädesvis handläggning av dagjour infektion*, under jourtid konsultation av infektionsjour per telefon som v.b. bedömer patienten på akutmottagningen, inte minst hos immunsupprimerade patienter och hos patienter med känt bärarskap av resistenta bakterier.
- Syrgas, styrs efter saturation, 1–5 liter på grimma, > 5 liter på mask, behandlingsmål >93 %. Försiktighet vid KOL!
- Infusion Ringer acetat 1 000 ml, sammantaget bör minst 30 ml/kg i.v. ges inom 3 timmar vid svår sepsis med hypotension eller laktat >4.
- Val av antibiotika baseras på infektionens svårighetsgrad och ev. misstänkt fokus.
Om antibiotika är ordinerat, ska det ges utan fördröjning på akutmottagningen!
- Överväg invasiv åtgärd av infektionsfokus (s.k. source control) vid t.ex. septisk artrit, abscess, avstängd pyelit, empyem, tarm-perforation, gynekologisk infektion eller nekrotiserande fasciit.
- Om patienten står på eller nyligen avslutat behandling med kortison ge Solucortef 100 mg i.v.
- Febernedsättande ges endast då patienten är kliniskt påverkad av febern eller vid pågående cerebral ischemi/kramptillstånd/kardiell ischemi, avstå generell ordination vid indikation feber.
*Vilken jourlinje som tillkallas får anpassas till respektive sjukhus, på de sjukhus infektionsjour finns att tillgå bör denna tillkallas/tillfrågas, i annat fall medicinjour eller akutläkare enl. lokala riktlinjer.
Antibiotikabehandling i intensivvården
Samhällsförvärvad infektion - Svår sepsis/septisk chock
| Sepsis med okänt fokus | A) Piperacillin/Tazobaktam 4 g x 4 + Nebcina 5-7 mg/kg x 1 B) Meropenem 1 g x 4 + Nebcina 5-7 mg/kg x 1 |
| Pneumoni | A) Cefotaxim 1 g x 3 +Abboticin 1 g x 3 + Nebcina 5-7 mg/kg x 1 B) Bensylpc 3 g x 4 + Avelox 400 mg x 1 + Nebcina 5-7 mg/kg x 1 |
| Bukinfektion | A) Piperacillin/Tazobaktam 4 g x 3 + Nebcina 5-7 mg/kg x 1 B) Meropenem 1 g x 4 + Nebcina 5-7 mg/kg x 1 |
| Fasciit/myosit | A) Meropenem 1 g x 4 (alt. Bensylpc 3 g x 4 vid verif grp A strpk) + Klindamycin 600 mg x 3 + Nebcina 5-7 mg/kg x 1 (ej vid strp A) |
| Meningit | Meropenem 2 g x 3 |
Samhällsförvärvad infektion - Ej svår sepsis/septisk chock
| Sepsis med okänt fokus | Piperacillin/Tazobaktam 4 g x 3-4 |
| Pneumoni | A) Cefotaxim 1 g x 3 + Abboticin 1 g x 3 B) Bensylpc 3 g x 4 + Avelox 400 mg x 1 + |
| Bukinfektion | A) Piperacillin/Tazobaktam 4 g x 3 B) Cefotaxim 1 g x 3 + Metronidazol 1,5 g x1 C) Meropenem 0,5 g x 3 |
| Fasciit/myosit | Meropenem 1 g x 4 (alt. Bensylpc 3 g x 4 vid verif grp A strpk) + Klindamycin 600 mg x 3 |
| Meningit | Meropenem 2 g x 3 |
Sjukhusförvärvad infektion (>48 tim på sjukhus)
| Sepsis med okänt fokus | A) Meropenem 0,5-1 g x 3-4 + ev. Nebcina 5-7 mg/kg x 1 B) Piperacillin/Tazobaktam 4 g x 3 + ev. Nebcina 5-7 mg/kg x 1 |
| Pneumoni | A) Piperacillin/Tazobaktam 4 g x 3-4 + ev. Nebcina 5-7 mg/kg x 1 B) Meropenem 0,5-1 g x 3-4 + ev. Nebcina 5-7 mg/kgx1 |
| Bukinfektion | A) Piperacillin/Tazobaktam 4 g x 3-4 + ev. Nebcina 5-7 mg/kg x 1 B) Meropenem 0,5-1 g x 3-4 + ev. Nebcina 5-7 mg/kg |
| Fasciit/myosit | Meropenem 1 g x 3-4 + ev. Nebcina 5-7 mg/kg |
| Meningit | Meropenem 2 g x 3 + Vancomycin 1 g x 3 (efter neurokirurgi) |
Sjukhusförvärvad infektion (>48 tim på sjukhus)
| Sepsis med okänt fokus | A) Meropenem 0,5-1 g x 4 + ev. Nebcina 5-7 mg/kg B) Piperacillin/Tazobaktam 4 g x 4 + ev. Nebcina 5-7 mg/kg |
| Pneumoni | A) Meropenem 0,5-1 g x 4 + Abboticin 1g x 3 + ev. Nebcina 5-7 mg/kg B) Piperacillin/Tazobaktam 4 g x 4 + Abboticin 1g x 3 + ev. Nebcina 5-7 mg/kg |
| Bukinfektion | A) Piperacillin/Tazobaktam 4 g x 4 + ev. Nebcina 5-7 mg/kg B) Meropenem 0,5-1 g x 4 + ev. Nebcina 5-7 mg/kg |
| Fasciit/myosit | Meropenem 1 g x 3-4 + ev. Nebcina 5-7 mg/kg |
| Meningit | Meropenem 2 g x 3 + Vancomycin 1 g x 3 (efter neurokirurgi) |
Vid allvarlig penicillin/cefalosporin allergi
| Sepsis med okänt fokus | Klindamycin 600 mg x 3 + Ciprofloxacin 400 mg x 3 + Nebcina 5-7 mg/kg |
| Pneumoni | Klindamycin 600 mg x 3 + Avelox 400 mg x 1 (vid VAP Ciprofloxacin 400 mg x 3) + ev. Nebcina 5-7 mg/kg |
| Bukinfektion | Klindamycin 600 mg x 3 + Ciprofloxacin 400 mg x 3 + ev. Nebcina 5-7 mg/kg |
| Fasciit/myosit | Klindamycin 600 mg x 3 + Ciprofloxacin 400 mg x 3 + ev. Nebcina 5-7 mg/kg |
| Meningit | A) Meropenem 2 g x 3 (ej vid anafylaktisk chock av pc) + Vancomycin 1 g x 3 B) Avelox 400 mg x 1 + Vancomycin 1 g x 3 + Bactrim 20 ml x 2 |
OBS! Ta alltid odlingsprov från relevanta lokaler innan antibiotikabehandling påbörjas, till exempel blod, sputum, sår och urin.
Vid svår sepsis tillägg av Nebcina under första dygnet i dosen 5-7 mg/kg×1 om Kreatinin-clearance >80; 4,5-2,2 mg/kg×1 om Kreatinin-clearance 80-41; 2,2-1 mg/kg×1 om Kreatinin-clearance 40-20; vikt ~ lean body mass. Serumkonc. av tobramycin, som ges 1 gång/dygn, bestäms 8 tim. efter given dos och bör då uppgå till 1,5-4,0 mg/L.
Doseringsanvisningarna förutsätter vuxen patient med normal njurfunktion. Kreatinin clearance (ml/min) = F x (140-ålder) x vikt/S-kreatinin; F≈1,2 för män; F≈1,0 för kvinnor.
Vid ökad risk för ESBL-bildande tarmbakterier (utlandsresa, utlandsvård, känt bärarskap): Meropenem 1g x 4 + amikacin (Biklin) 20-25 mg/kg x 1. Vid fasciit/myosit kontakta infektionsläkare för ställningstagande till ev i.v. immunoglobulin. Vid meningit alltid tilläggsbehandling med betametason (Betapred) 8 mg x 4.
Högre doser och tätare dosering vid svår sepsis/septisk chock på grund av ökad distributionsvolym och nedsatt mikrocirkulation. Oftast lägre/glesare dosering senare i förloppet. Tillägg av Nebcina 1 dos/dygn vid svår sepsis/septisk chock. Normaldos 7 mg/kg. Lägre dos (5 mg/kg) vid hög ålder eller kronisk njursvikt. Avstå från Nebcina vid GFR < 20 ml/min. Vid behandling med Biklin tag dalkoncentration, dvs omedelbart före nästa dos.
Antibiotikaval vid svår sepsis
Svår sepsis och septisk chock är mycket allvarliga tillstånd som kräver tidig korrekt behandling. Det är angeläget att inleda med bred antibiotikabehandling.
Kontrollera om förekomst av tidigare bärarskap av resistenta bakterier föreligger och gå igenom mikrobiologidomänen, värdera också lokala resistensförhållanden.
Kontakt med infektionsjour ska etableras vid handläggning av patienter med progredierande svår sepsis och septisk chock, i synnerhet vid infektion som misstänks orsakad av resistenta bakterier eller när det gäller immunsupprimerade patienter. Nedanstående antibiotikadosering avser den initiala handläggningen, fortsatt dosering och antibiotikabehandling vid kvarstående svår sepsis eller septisk chock ska diskuteras med infektionskonsult.
Nedanstående antibiotikaförslag gäller endast vid svår sepsis och septisk chock, för korrekt behandling se tidigare definitioner s. 6. Eftersträva riktad behandling om misstänkt infektionsfokus föreligger. Generellt ges högre initiala antibiotika doser och med tätare intervall (en extra dos efter 4 timmar, nästa dos 4 timmar därefter, vid behandling med betalaktamantibiotika såsom Bensyl-pc, Cefotaxim, Piperacillin/Tazobactam och Meropenem/Imipenem) vid behandling av svår sepsis/septisk chock då distributionsvolymen vid dessa tillstånd är ökad och föranleder låga vävnadskoncentrationer vid normaldosering Vid stabiliserat tillstånd gäller normaldosering. För fördjupad information se nationellt vårdprogram www.infektion.net.
Antibiotikaval hos patienter med sepsis eller septisk chock**
| Infektionsfokus | Val av antibiotika |
|---|---|
| Misstänkt pneumoni | Cefotaxim 2 g + Tavanic 0,5 g |
| Misstänkt urosepsis** | Cefotaxim 2 g + aminoglykosid* 4,5-7 mg/kg |
| Misstänkt bukfokus** | Piperacillin/tazobactam 4 g/ Meropenem 1 g/Imipenem 1 g + ev. en dos aminoglykosid* 4,5–7 mg/kg |
| Misstänkt hud/mjukdelsinfektion |
|
| Misstänkt meningit | Cefotaxim 3 g + Doktacillin 3 g + Betapred |
| Okänt fokus** | Piperacillin/Tazobactam 4 g/Meropenem 1 g/Imipenem 1 g + aminoglykosid* 4,5–7mg/kg. Hos stabil pat. med snabbt övergående organpåverkan kan man överväga behandling med Cefotaxim 2 g + aminoglykosid* 4,5 mg/kg |
| Okänt fokus och typ 1 överkänslighet mot penicillin | Klindamycin 600 mg + Ciprofloxacin 400 mg + en överkänslighet mot penicillin dos aminoglykosid* 4,5–7 mg/kg |
* Ge den högre dosen aminoglykosid vid progredierande svår sepsis och septisk chock. Vid lindrigare svår sepsis som svarat väl på inledande vätsketerapi kan man avvakta med aminoglykosid.
** Om aktuellt eller tidigare bärarskap av ESBL-producerande patogen ska Meropenem/ Imipenem 1g ges inledningsvis. Om riskfaktorer för infektion orsakad av ESBL-producerande patogen såsom uppgift om utlandsvistelse i region med hög förekomst av antibiotikaresistens eller vistelse på vårdboende med hög förekomst av resistenta bakterier, kontakta infektionskonsult.
ANTIBIOTIKAVAL HOS GRAVIDA PATIENTER MED SVÅR SEPSIS ELLER SEPTISK CHOCK
Penicilliner, cefalosporiner, karbapenemer, klindamycin går bra att ge. En dos aminoglykosid kan övervägas om indikationen är stark, konsultera infektionsläkare. Undvik kinoloner under hela graviditeten, undvik makrolider under 1:a trimestern (doxycyklin kan däremot ges 1:a trimestern, men undvik 2:a och 3:e trimestern), se www.infpreg.se.
ANTIBIOTIKAVAL HOS PATIENTER MED NJURSVIKT OCH SVÅR SEPSIS ELLER SEPTISK CHOCK
Njursvikt är mycket vanligt vid svår sepsis och septisk chock. I princip kan första dos alltid ges som fulldos, men därefter får doser justeras efter njurfunktion.
ANTIBIOTIKAVAL HOS GRAVT ÖVERVIKTIGA PATIENTER MED SVÅR SEPSIS ELLER SEPTISK CHOCK
Oklarhet råder angående optimala antibiotikadoser vid kraftig övervikt/fetma. Tillsvidare rekommenderar svenska infektionsläkarföreningen justering för vissa antibiotika vid BMI >30 kg/m2 (BMI=vikt/längd2). Kontakta infektionskonsult för rådgivning.
ANTIBIOTIKAVAL HOS PATIENTER MED SEPSIS UTAN ORGANPÅVERKAN (FEBRIL BAKTERIELL INFEKTION)
Antibiotikaval vid svår sepsis
| Okänt fokus | Bensyl 1–3 g + aminoglykosid 4,5 mg/kg alternativt Cefotaxim 1 g. Om riskfaktorer för aminoglykosidrelaterade biverkningar föreligger såsom känd hörsel- nedsättning, kroniskt nedsatt njurfunktion |
|---|---|
| Misstänkt fokus; t.ex. pneumoni, febril UVI/pyelonefrit, erysipelas. | Antibiotikabehandling i enlighet med lokala riktlinjer alt STRAMA:s riktlinjer för infektioner i slutenvården |
Övrig behandling vid svår sepsis
- DVT profylax: Lågmolekylärt heparin samt stödstrumpor ska ges till alla patienter med svår sepsis, avstå om blödningsrisk eller annan kontraindikation föreligger.
- PPI: Om PK >1,5 eller TPK <50 eller hypotension ges PPI (protonpumpsinhibitor) som ulcusprofylax, Nexium 40 mg x 1 iv. Behandlingen utsättes då patienten är stabiliserad och försörjer sig per os.
- B-glukoskontroll: Eftersträva glukosvärden <10 mmol/l.
Etiska överväganden vid svår sepsis
Vårdprogrammet är ett stöd för initial handläggning, det är angeläget att etiska principer, eventuellt underliggande kroniska sjukdomars prognos och den akuta sjukdomens prognos inkluderas i bedömningen och att varje patient värderas individuellt avseende lämpliga vårdinsatser och vårdnivå. Behandlingsavsteg ska motiveras och journalföras.
I gruppen multisjuka äldre förekommer att patienten efter grundat ställningstagande inte önskar inneliggande akutsjukvård. I dessa fall kan man ombesörja behandling i hemmet med stöd av mobilt äldreteam där så är möjligt. Om denna vård inte finns att tillgå får man anpassa vården på bästa vis efter de givna förutsättningarna.
Uppföljning
Korrekt övervakning i väntan på vårdplats och utvärdering av behandlingseffekt genom kontroll av laktatnivå och vitalparametrar i enlighet med patientens RETTS.
Ett rimligt behandlingsmål är att patienten inom 1 timme från behandlingsstart har ett systoliskt blodtryck >90mmHg och syrgassaturation >93 % (gäller ej patient med KOL). Inom 6 timmar bör urinproduktionen vara adekvat >0,5 ml/kg/tim och ett eventuellt förhöjt laktatvärde bör då ha sjunkit. Efter 3–6 timmar bör ansvarig läkare utvärdera om patienten uppnått de uppsatta behandlingsmålen. Risken för snabb försämring är högst under de första 24 timmarna på sjukhus. Om sviktande vitala parametrar, NEWS >6 kontakt med MIG samt telefonkontakt med infektionsjour*
Innan patienten lämnar Akutmottagningen ska NEWS utföras och vid ankomst till avdelningen ska NEWS åter utföras. Vid rapport till avdelningen ska rapporteras tydliga nivåer för fortsatt vätskebehandling, fortsatt syrgasbehandling, målnivåer för saturation och blodtryck samt när nästa antibiotikados ska ges och i vilken dos, samt intervall för NEWS bedömning.
*Vilken jourlinje som tillkallas får anpassas till respektive sjukhus, på de sjukhus infektionsjour finns att tillgå bör denna tillkallas/tillfrågas, i annat fall medicinjour eller akutläkare enl. lokala riktlinjer.
- Surviving Sepsis Campaign, via länken http://www.survivingsepsis.org
- Infektionsläkarföreningens vårdprogram, version 2013 via länken www.infektion.net
- Glickman et al 2010, Acad Emerg Med. 2010 Apr;17(4):383-90. doi: 10.1111/j.1553-2712.2010.00664
- Widgren B et al. The Journal of Emergency Medicine, 2011;40:623-628.
Bakteriers känslighet för olika antibiotika
Indelning av bakterier i Kocker/Stavar, G +/-, Aerob/Anaerob
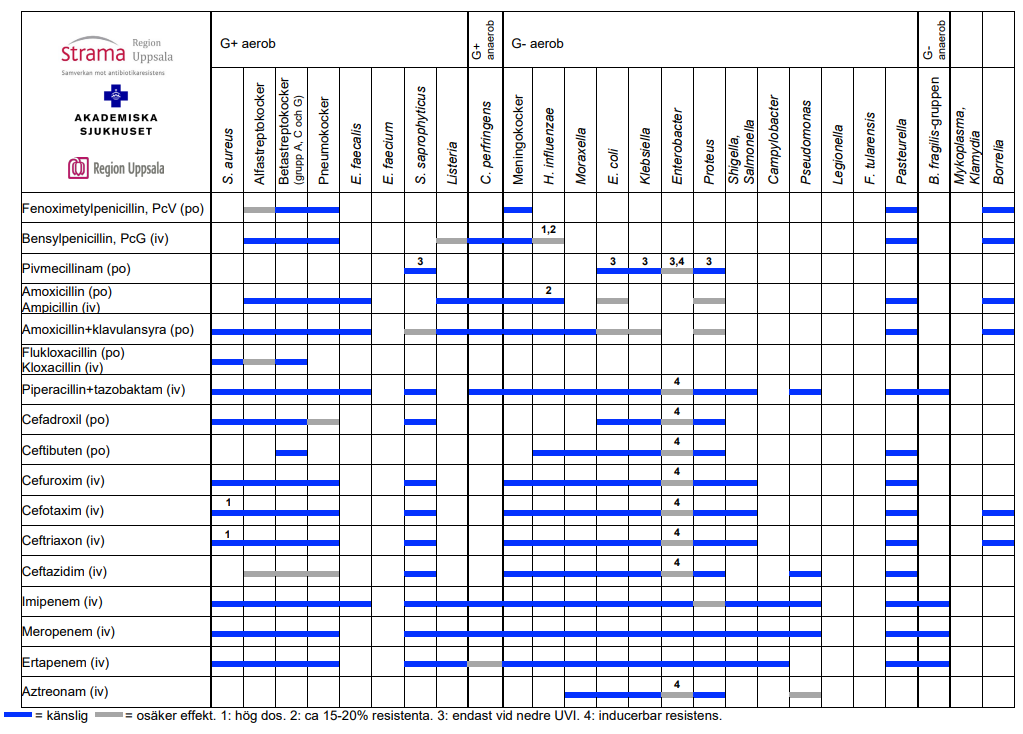

Tabellerna ovan visar bakteriers känslighet för olika antibiotika. Publicerad med tillstånd från UAS. Bilderna är klickbara för att kunna ses mer detaljerat i högre upplösning.


Antibiotika vid nedsatt njurfunktion
| Kreatinin clearance (ml/min) | > 80 ml/min | 80-41 ml/min | 40-20 ml/min | < 20 ml/min |
|---|---|---|---|---|
| Ampicillin | 2 g x 3 | 2 g x 3 | 2 g x 2 | 1 g x 2 |
| Bensylpenicillin | 1 g x 3 | 1 g x 3 | 1 g x 2 | 1 g x 2 |
| Kloxacillin | 2 g x 3 | 2 g x 3 | 1 g x 3 | 1 g x 3 |
| Piperacillin + tazobaktam | 4 g x 3 | 4 g x 3 | 4 g x 3 | 4 g x 2 |
| Cefotaxim | 1 g x 3 | 1 g x 3 | 1 g x 2 | 1 g x 2 |
| Ceftazidim vid neutropeni | 1 g x 3 1 g x 4 | 1 g x 2 1 g x 3 | 0,5 g x 2 0,5 g x 3 | 0,5 g x 1 0,5 g x 2 |
| Meropenem vid neutropeni | 0,5 g x 3 0,5 g x 4 | 0,5 g x 3 0,5 g x 4 | 0,5 g x 2 0,5 g x 3 | 0,25 g x 2 0,5 g x 2 |
| Ciprofloxacin | 400 mg x 2 | 400 mg x 2 | 400 mg x 1 | 400 mg x 1 |
| Tobramycin* | 6-4,5 mg/kg x 1 | 4,5-2,2 mg/kg x 1 | 2,2-1 mg/kg x1 |
Antibiotika med dosering oberoende av njurfunktion
| Generisk substans | Olika varunamn | |||
|---|---|---|---|---|
| Doxycyklin | Doxyferm | Doryx | Doxyhexal | Doxylin |
| Erytromycin | Abboticin | Ery-Max | Erythrocin | Eryc |
| Fucidin | Fucidin | Fucithalmic | Stafine | |
| Klindamycin | Dalacina | Clindamycin | Cleocin | Clinacin |
| Metronidazol | Flagyl | Metro | ||
| Rifampicin | Rimactan | Rifadin | ||
Hög biotillgänglighet efter peroral administration
| Generisk substans | Olika varunamn: | |||
|---|---|---|---|---|
| Doxycycline | Doxyferm | Doryx | Doxyhexal | Doxylin |
| Fluconazol | Fluconazol | Diflucan | ||
| Klindamycin | Dalacina | Clindamycin | ||
| Metronidazol | Flagyl | Metro | ||
| Trimetoprim Sulfametoxazol | Eusaprim | Bactrim | ||
Parenterala antibiotika till barn
| Läkemedel | Koncentration | Dos | Kommentar |
|---|---|---|---|
| Abboticin | 10-15 mg/kg x 3 | Försiktighet vid nedsatt leverfunktion och vid hjärtsjukdom (arytmirisk). Dosreduktion vid nedsatt njurfunktion, se ovan. | |
| Bensyl PC | 100 mg/ml | 25-50 mg/kg x 3 (3g x 3) alt. 50-100 mg/kg x 4 (3 g x 4) | Spädes med sterilt vatten. 3-5 min |
| Cefotaxim | 100 mg/ml | 30 mg/kg x 3. (1g x 3) alt. 75-100 mg/kg x 3 (3 g x 3) | Spädes med sterilt vatten. 3-5 min |
| Ceftazidim | 100 mg/ml | 25 mg/kg x 3 (1 g x 3) alt. 50 mg/kg x 3 (2 g x 3) alt. 35 mg/kg x 3 (2 g x 3) Barn< 2 mån: 25 mg/kg x 2 | Spädes med sterilt vatten. Ges under 3-5 min |
| Cefuroxim | 100 mg/ml | 20-30 mg/kg x 3 (0,75-1,5 g x 3) | Spädes med sterilt vatten. Ges under 3-5 min |
| Clindamycin | 10 mg/kg x 3 (600 mg x 3) Ej barn < 4 veckor | ||
| Cloxacillin | 50 mg/ml | Spädes med sterilt vatten. Ges i CVK 3-5 min. Alt infusion i pvk: Späd då en gång till med NaCl 9 mg/ml till 20 mg/ml. Ges under 20-30 min. | |
| Meronem | 50 mg/ml | 40 mg/kg x 3 (2 g x 3) alt. 20 mg/kg x 3-4 (2 g x 3-4) alt. 10-20 mg/kg x 3 (0,5-1 g x 3) | Spädes med sterilt vatten. Ges under 3-5 min. |
| Nebcina | 10 mg/ml | 7,5 mg/kg x 1. Högre dos 8-10 -(12) mg/kg x1 kan användas vid CF och neutropen feber | Nebcina 40 mg/ml späds med NaCl 9 mg/ml alt glukos 50 mg/ml. Infusion i 20-60 min. |
| Vancocin | 5 mg/ml | 20 mg/kg x 2 (-3) (1 g x 2) ev x 3 | Spädes i två steg. Först stamlösning med sterilt vatten till 50 mg/ml. Därefter med NaCl 9 mg/ml eller glukos 50 mg/ml till 5 mg/ml. Infusion i minst 60 min. |
| Piperacillin/ Tazobactam | 80 mg/kg x 3-4 alt. 100 mg/kg x 3-4 (4 g x 3-4) | ||
| Rocephalin | 100 mg/kg x 1. (2 g x 1) | ||
| Zyvoxid | 10 mg/kg x 2 (600 mg x 2) | (max 28 dagar) |
Svampinfektioner i intensivvården
Svampinfektioner och svampsepsis är vanligt inom intensivvården, särskilt hos patienter med långvarig behandling med bredspektrumantibiotika, immunosupprimerade patienter, allmänt nergångna patienter med dåligt nutritionsstatus eller patienter med utbredda nekroser eller brännskador. Tillägg av svampmedel blir därför vanligt i behandlingen av intensivvårdspatienter. Förekomsten av djup svampinfektion kan bekräftas med provtagning av betaglukan. Betaglukan är ett svampantigen som kan påvisas i blod vid invasiv svampinfektion. Värden över 100 pg/mL betecknas som positivt och värden under 100 pg/mL som negativt. Betaglukan reagerar dock inte mot mucormyces, cryptococcus eller blastomyces. Behandling mot invasiv svampinfektion behöver i regel pågå under lång tid. Rekommenderad behandlingstid är minst 2 veckor efter första negativa testet. Ibland behövs behandling i 1-3 månader.
Här kommer några enkla minnesregler för behandling med antimykotika vid invasiv svampinfektion.
- Flukonazol (Diflucan, Fluconazol) – vid behandling av candida albicansinfektioner
Dosering: 800 mg dag 1. Efterföljande dos: 400 mg en gång dagligen
- Cancidas (caspofungin) – vid candida glabrata eller resistens mot Flukonazol
Dosering: En 70 mg engångsbolusdos bör administreras dag 1, därefter följt av 50 mg dagligen. För patienter som väger mer än 80 kg rekommenderas, efter den initiala 70 mg bolusdosen, 70 mg dagligen
- Vfend (vorikonazol) – vid invasiv aspergillos
Dosering: Laddningsdos: 400 mg var 12:e timme första dygnet, därefter 200 mg var 12:e timme
- Mycamine (mikafungin) – som Cancidas: invasiv candidiasis
Dosering: 100 mg/dygn
- Noxafil (posakonazol) – ges peroralt/parenteralt. Invasiv aspergillusinfektion.
Dosering: 300 mg x 2 dag 1. Efterföljande dos: 300 mg en gång dagligen
- Ecalta (anidulafungin) – i första hand vid lever- eller njursvikt. Invasiv candidiasis.
Dosering: En startdos på 200 mg bör ges dag 1 följt av 100 mg per dag därefter.
- Cresemba (isavukonazonium) – invasiv aspergillos, mukormycos.
Dosering: 200 mg x 3 bör ges dag 1-2 följt av 200 mg per dag därefter.
- AmBisome (Amfotericin B) – svåra systemiska och djupa svampinfektioner.
AmBisome liposomal skall ges som intravenös infusion under 30-60 minuter. Påbörja behandling med 3 till 5 mg/kg, administrerad dagligen under minst 14 dagar.



