Författare:
Kai Knudsen
Uppdaterad:
9 februari, 2026
Mätning av central hemodynamik – metoder, indikationer och tolkning. Klinisk guide till övervakning av cirkulation och optimering av behandling vid kirurgi och intensivvård. Här beskrivs medicinteknisk utrustning samt mätvärden för mätning av central hemodynamik. Här beskrivs pulmonalisartärkateter (PA-kateter), PiCCO, NICO, LIDCO m m. Normalvärden beskrivs i lättlästa tabeller.
Hemodynamisk övervakning
Standardövervakning av hemodynamiken vid en anestesi är noninvasivt uppmätt blodtryck, puls, EKG och syremättnad. Vid instabil patient eller större kirurgi uppmäts invasivt blodtryck via en artärkateter och eventuellt centralt ventryck (CVP) via en central venkateter (CVK). Vid mer avancerad kirurgi eller väldigt instabil patient krävs ofta en utvidgad monitorering av central hemodynamik. Målsättningen är att kunna upprätthålla en stabil cirkulation per- och postoperativt med en vätskebehandling som ger god vävnadsperfusion och tillräcklig syrgasleverans till vitala organ utan att överbelasta hjärtat.
Grundläggande riktlinjer för monitorering (ASA)
För alla patienter under anestesi är kontinuerlig utvärdering nödvändig.
Sex huvudkomponenter i övervakningen
1. Kontinuerlig närvaro
En kvalificerad anestesipersonal ska närvara under hela ingreppet.
2. Oxygenering
Övervaka:
- Inandad syrgaskoncentration (FiO₂)
- Blodets syremättnad (SpO₂) med larmfunktioner.
3. Ventilation
Använd klinisk observation av:
- Bröstkorgsrörelser
- Bilaterala andningsljud vid lungauskultation
- Kolvens (”Bagen”) rörelser i respiratorn
- Kapnometri (EtCO₂), särskilt vid användning av kontrollerad ventilation
4. Cirkulation
- Kontinuerlig EKG-övervakning
- Non-invasivt blodtryck (NIBP) var 5:e minut
- Bedöm puls, perifer cirkulation (hud) och temperatur
5. Temperatur
Temperaturövervakning hos:
- Barn < 5 år
- Större kirurgiska ingrepp med risk för hypotermi
6. Neuromuskulär monitorering
Använd TOF-övervakning (train-of-four) om muskelrelaxantia administreras.
Minnesregel: VENT-O
- V – Ventilation (kapnografi + klinisk bedömning)
- E – EKG (hjärtfrekvens, rytm)
- N – Icke-invasivt blodtryck (var 5:e minut)
- T – Temperatur
- O – Oxygenation (SpO₂ + FiO₂)

Hemodynamiska ekvationer
- Hjärtminutvolym (CO) = Hjärtfrekvens (HR) × Slagvolym (SV)
- Hjärtindex (CI) = CO / Kroppsyta (BSA)
- Slagvolym (SV) = Slutdiastolisk volym (EDV) − Slutsystolisk volym (ESV)
- Medelartärtryck (MAP) = CO × Systemisk vaskulär resistans (SVR)
- MAP = 2/3 diastoliskt tryck + 1/3 systoliskt tryck
- Systemisk vaskulär resistans (SVR) = [(MAP − Centralt ventryck (CVP)) / CO] × 80
- Pulmonell vaskulär resistans (PVR) = [(medel pulmonellt artärtryck (PAP) − Pulmonellt kapillärt kiltryck (PCWP)) / CO] × 80
Frank-Starling-lagen
Ökad volym = ökad sträckning = ökad kontraktionskraft
Preload
Volymen blod i kamrarna vid slutet av diastole.
Afterload
Det motstånd som vänster kammare måste övervinna för att pumpa ut blod.
Ökat motstånd = ökad kontraktionskraft krävs för att övervinna motståndet.
Hjärtminutvolym (CO)
Hjärtminutvolymen (CO) beräknas som produkten av hjärtfrekvens (HR) och slagvolym (SV). Hjärtindex (CI) representerar hjärtminutvolymen normaliserad till kroppsyta (BSA). Slagvolym definieras som skillnaden mellan slutdiastolisk volym (EDV) och slutsystolisk volym (ESV). Medelartärtrycket (MAP) kan uppskattas antingen som produkten av hjärtminutvolym och systemisk vaskulär resistans (SVR) eller approximeras som två tredjedelar av det diastoliska trycket plus en tredjedel av det systoliska trycket. Systemisk och pulmonell vaskulär resistans beräknas med hjälp av tryckgradienter dividerade med hjärtminutvolymen och multiplicerade med en omvandlingsfaktor på 80.
Hjärtminutvolym (CO) = Volym blod som pumpas ut per minut
Normalvärde: 4–8 L/min
Hjärtfrekvens (HR) = Antal hjärtslag per minut
Normalvärde: 60–100 slag/min
Styrs huvudsakligen av det autonoma nervsystemet
Slagvolym (SV) = Volym blod som pumpas ut under systole
Påverkas av preload (förbelastning), kontraktilitet och afterload (efterbelastning)
Målstyrd vätsketerapi grundas på den s.k. Frank–Starling-mekanismen. Den innebär att hjärtat får större kontraktionskraft om det vidgas med högre fyllnad. När blodvolymen ökas genom att vätska infunderas ökar således hjärtminutvolymen. Ökningen avstannar dock vid en platå, varefter hjärtminutvolymen sjunker om ännu mer volym ges.

Den utvidgade och förbättrade monitoreringen ger möjligheter att nå en målstyrd vätskebehandling med optimering av cirkulationen och vätskebalansen. Tidigare har anestesiologisk standard varit en Swan-Ganz-kateter (arteria pulmonaliskateter/PA-kateter) med termodilutionsteknik som ger möjligheter att kontinuerligt mäta hjärtminutvolym (CO), centralt ventryck (CVP), slagvolym (SV) och system vaskulär resistans (SVR). PA-katetern är relativt komplicerad att lägga in och använda varför den under senare år kommit att ersättas av mindre invasiva tekniker som varit något enklare att använda. Flera olika mindre invasiva tekniker finns tillgängliga för monitorering av central hemodynamik, t ex. PiCCO, NiCO, LiDCO, Cardio-Q och Vigileo. Ett antal kliniska studier har visat bättre resultat när man kunnat optimera cirkulationen vid stor tarmkirurgi med hjälp av utvidgad central hemodynamik. Flera av de nya monitoreringsteknikerna är enklare att tillämpa jämfört med klassisk PA-kateterisering men innebär också vissa approximationer beräknade på algoritmer som medför en del felkällor och viss osäkerhet i tillförlitligheten. PA-kateter används primärt vid högerkammarsvikt eller uttalad pulmonell hypertension.


En utvidgad hemodynamisk monitorering ger bättre möjligheter till målstyrd vätskebehandling och balanserad anestesiteknik. Det är omdebatterat hur mycket vätska som är bäst att ge peroperativt men det har redan under 80-talet visats att patienter med supranormala värden på syrgasleveransen hade bättre utfall efter kirurgi vilket senare har kunnat bekräftas i metaanalyser. Syrgasleveransen beror på hemoglobinkoncentrationen, arteriell syrgasmättnad samt hjärtminutvolymen. Hjärtminutvolymen beror i sin tur på pulsen och hjärtats slagvolym. Idag är det i första hand hjärtminutvolymen som optimeras och inte syrgasleveransen. För att få en bättre uppfattning om optimal syrgasleverans måste även metabola parametrar mätas som centralvenös syrgasmättnad (SvO2), NT-ProBNP och laktat.
Hjärtminutvolym (CO) = HR × SV
Hjärtats slagvolym (SV) = EDV − ESV
Faktorer som påverkar hjärtfrekvensen (HR)
- Autonom innervation
- Hormoner
- Konditionsnivå
- Ålder
Faktorer som påverkar slagvolymen (SV)
- Hjärtats storlek
- Konditionsnivå
- Kön
- Kontraktilitet
- Kontraktionens duration
- Preload (”Förbelastning” (EDV)
- Afterload (”Efterbelastning”)
Det bör dock noteras att de patienter som studerades av bl.a. Shoemaker hade en relativt låg medelålder vilket gör att den gruppen skiljer sig från de ofta betydligt äldre som idag ofta opereras på svenska sjukhus. Det är troligt att äldre patienter tål vätskebelastning sämre än yngre och hjärtfriska. Det är rimligt att tänka sig att både för mycket och för lite vätska kan ha negativa effekter på cirkulationen och vävnadsperfusionen. Ödem i tarmanastomoser och i inre organ i buk och thorax som lever, pancreas och lungor kan ge negativa effekter.

Målet är att optimera hjärtats slagvolym och därmed hjärtminutvolymen i stället för att ge en bestämd mängd vätska per tidsenhet och därmed säkerställa en bra syrgasleverans till vävnaden utan överdriven vätsketillförsel. Det är känt att hög puls och högt blodtryck under en längre tid inte är bra för cirkulationen liksom för lågt blodtryck eller en strypt cirkulation till vitala organ eller splanchnikus. Det är inte heller bra med uttalade blodtrycksfall (> 40% av systoliskt utgångsvärde) eller takykardi med hjärtischemi. Man försöker alltid att undvika hypoxi, blodtrycksfall, takykardi och hjärtischemi. Överdriven inotrop behandling riskerar att trötta ut hjärtat med negativa effekter på sikt även om hjärtminutvolymen kan hållas uppe peroperativt. I stället försöker man i första hand optimera cirkulationen med kontrollerad vätsketillförsel. Målsättningen är att hålla normala centrala fyllnadstryck samt SaO2 > 94%, SvO2 > 70%, Hb 80-100 g/L, temp 37o och MAP på 60-100 mmHg (> 65 mmHg). Man eftersträvar ett cardiac index (CI) på över 3,0 l/min/m2, global enddiastolisk volym (indexerat) (GEDI) över 700 ml/m2, intrathorakal blodvolym (ITBI) mellan 850-1000 ml/m2 och global ejektionsfraktion (GEF) > 30%, extravaskulärt lungvatten (ELWI) bör ligga under 10 ml/kg och pulstrycksvariationer under 10 % (SVV% och PPV%). Tecken på bra hemodynamik är en stabil lugn cirkulation med god perifer cirkulation (fin kapillärfyllnad), god urinproduktion, normal, ST-T sträcka på EKG, fina blodgaser inklusive SvO2 och ingen laktatproduktion. NT-ProBNP bör ligga < 450 ng/L.

I de flesta anestesifall räcker grundläggande mätningar med invasivt blodtryck, puls och CVP förhållandevis långt. Enskilda mätningar av CVP har lågt kliniskt värde men en balanserad bedömning av hemodynamik med arteriellt blodtryck, puls, CVP och klinisk bild räcker ofta väldigt långt. Den perifera kapillärfyllnaden i fingrar och tår skall vara välfylld, fingerpulpan skall vara varm och rosig. Vid sepsis och perifer vasokonstriktion bör man oftast fylla patienterna med kolloider och kristalloider tills CVP når en nivå mellan 8-12 mmHg, ibland ända upp till 15-20 mmHg, därefter dilatera patienten tills man får en god perifer cirkulation. Urinproduktionen bör vara > 0,5 ml/kg/tim. Ett förhöjt laktat bör vara i sjunkande när man optimerat vätsketillförseln, helst under 4 mmol/L. Man kan dock inte generalisera och säga att CVP alltid skall ligga högt, detta måste individualiseras i den målstyrda vätskebehandlingen. Vid vissa typer av kirurgi förefaller snarare ett lågt CVP vara en fördel, t ex vid leverkirurgi.

Målstyrd vätskebehandling kräver att man kan mäta de hemodynamiska effekterna av tillförd vätskevolym, ofta givet som en vätskestöt, t ex 250 ml koksalt över 5 min (eller 200 ml kolloid). Man kan då få en uppfattning om patientens ökade fyllnad av slagvolymen ger bättre hjärtminutvolym och bättre vävnadsperfusion (”fluid responsiveness”). Vanligen mäter man effekterna på slagvolym, hjärtminutvolym och slagvolymsförändringar eller pulstrycksvariationer. Att enbart mäta centralt ventryck och blodtryck har visats vara otillräckligt i flera studier. Graden av svar på vätskebolus ger en uppfattning om var på den s.k. Frank-Starling-kurvan man befinner sig, dvs. vilken grad av optimal fyllnad man har erhållit. När preload ökas med intravenöst given vätska ökar slagvolymen betydligt mer om patienten är intorkad och befinner sig på den nedre delen av Frank–Starling-kurvan. Då varierar den arteriella tryckkurvan också betydligt mer med andningen. Från ett enskilt värde på slagvolymen går det alltså inte att säga om patienten är vätskeoptimerad. För att få optimal fyllnad krävs upprepade mätningar och kontinuerlig mätning av hjärtminutvolymen (CO) och central hemodynamik. Ytterligare information får man av att mäta venös syremättnad SvO2 som bör överstiga 70% och system vaskulär resistens (SVR) som ett uttryck för afterload.
Slagvolymsförändringar (SVV%) och pulstrycksförändringar (PPV%) kan ge en uppfattning om det fysiologiska svaret på vätskebehandling eller farmakologisk intervention. Preload motsvarar fyllnaden av hjärtats kammare omedelbart för en kontraktion. Preload kan skattas med GEDV, global enddiastolisk volym (indexerat) (GEDI) eller intrathorakal blodvolym (ITBI). Slagvolymsförändringar (SVV% – stroke volume variation) och pulstrycksförändringar (PPV% – puls pressure variation) ger också i huvudsak information om förändringar i preload (% SVV = SVmax-SVmin/SVmean). SVR (system vaskulär resistans) ger främst information om förändringar i afterload.
Valet av minimalinvasiv teknik varierar mellan olika kliniker i Sverige och styrs i hög grad av lokala rutiner och praxis. Mycket tyder dock på att dessa tekniker skulle kunna användas betydligt oftare för att optimera patienterna hemodynamiskt per- och postoperativt.
Hemodynamiska normalvärden finns här nedan.
Hemodynamiska normalvärden
| Förkortning | Svensk benämning | Parameter | Normalvärde | Enhet/kommentar |
|---|---|---|---|---|
| CO | Cardiac Output | Hjärtminutvolym | 4,0-8,0 | l/min |
| CI | Cardiac Index | Hjärtminutvolym (indexerat) | 3,0-5,0 | l/min/m2 |
| ScVO2 | Centralvenös mättnad | Central Venous Oxygenation | 70-80 | % |
| DO2I | Syrgasleverans indexerat | Oxygen Delivery Index | 400-650 | ml/min/m2 |
| VO2I | Syrgaskonsumtion indexerat | Oxygen Consumption Index | 125-175 | ml/min/m2 |
| GEDV | Global Enddiastolic Volume | Global enddiastolisk volym | 900-1280 | ml. Ett mått på fyllnad i alla hjärtrum och kontraktilitet. Preload. |
| GEDVI | Global enddiastolisk volym indexerat | Global Enddiastolic Volume Index | 680-800 | ml/m2 . GEDV/BSA. |
| GEF | Global Ejection Fraction | Global Ejektionsfraktion | 25-35 | %. Ett mått på tömningen av hjärtats alla fyra rum (4xVS/GEDV). Kontraktilitet. |
| ITBI | Intrathorakal blodvolym indexerat | Intrathoracic Blood Volume Index | 850-1000 | ml/m2 |
| SV | Stroke Volume | slagvolym | 60-100 | ml/slag |
| SVI | Stroke Volume indexerat | slagvolym | 33-47 | ml/slag/m2 |
| SVV | Slagvolymsvariationer | Stroke Volume Variation | < 10 | % Ett mått på preload. Högt värde vid hypovolemi (>15%). SVmax-SVmin/SVmean |
| PPV | Pulstrycksvariationer | Pulse Pressure Variation | < 10 | %. Ett mått på preload. Högt värde vid hypovolemi. |
| SVR | Systemic Vascular Resistance | System vaskulär resistens | 900-1400 | Dyn*s*cm-5*m2. Mäter perifer kärltonus, ett mått på afterload. Lågt när patienten är dilaterad. |
| SVRI | System vaskulär resistens indexerat | Systemic Vascular Resistance Index | 1700-2400 | Dyn*s*cm-5*m2 |
| CFI | Hjärtfunktions index | Cardiac Function Index | 4,5-6,5 | 1/min |
| GEF | Global Ejektionsfraktion | Global Ejection Fraction | 25-35 | % |
| dPmx | Vänster kammarkontraktilitet indexerat | Index of Left Ventricular Contractility | -/- | mmHg/s |
| LVSWI | Vänster kammares arbetsindex. | Left Ventricular Stroke Work Index | 50-62 | gm/m2. Ett kontraktilitetsmått. Vid lågt värde behövs sannolikt inotropa läkemedel. |
| CPI | Hjärtkraftsindex | Cardiac Power Index | 0,5-0,7 | W/m2 |
| ELWI Index | Extravaskulärt lungvatten indexerat | Extravascular Lung Water | 3,0-7,0 | ml/kg |
| PVPI | Lungkärlspermeabilitet indexerat | Pulmonary Vascular Permeability Index | 1,0-3,0 | -/- |
Cirkulationsbefrämjande behandling
| Kategori | Läkemedel/Åtgärd | Dosering | Effekt / Notering |
|---|---|---|---|
| Vasopressorer och inotropa | Noradrenalin | 0.2–1.0 µg/kg/min | ↑ CO, blodtryck, koronar perfusion; ↓ vävnadsperfusion; ↑↑ SVR → eller ↑ PVR |
| Vasopressorer och inotropa | Vasopressin | 0.03 U/kg/min | → eller ↑ CO; ↑ SVR; ↓ PVR |
| Vasopressorer och inotropa | Dobutamin | <5 µg/kg/min | ↑ CO; ↓ fyllnadstryck, blodtryck, PVR |
| Vasopressorer och inotropa | Dobutamin | 5–15 µg/kg/min | ↑↑ CO; → PVR; ↓ SVR |
| Vasopressorer och inotropa | Milrinon | 0.375–0.75 µg/kg/min | ↑↑ CO; ↓↓ SVR; ↓ PVR |
| Vasopressorer och inotropa | Levosimendan | 0.1–0.2 µg/kg/min | ↑↑ CO; ↓ fyllnadstryck, blodtryck, PVR |
| PAH-specifik behandling | Epoprostenol | 50 µg/kg/min i.h. | ↑ Cardiac output; ↓ PVR; ↓ SVR |
| PAH-specifik behandling | Epoprostenol | 0.5–2 µg/kg/min i.v. | ↑ Cardiac output; ↓ PVR; ↓ SVR |
| PAH-specifik behandling | Iloprost | 2.5–5 µg/kg/min i.h. | ↑ Cardiac output; ↓ PVR; ↓ SVR |
| PAH-specifik behandling | Iloprost | 1 µg/timme i.v. (upp till 0.12 µg/kg/h) | ↑ Cardiac output; ↓ PVR; ↓ SVR |
| PAH-specifik behandling | Treprostinil | 3–30 ng/kg/min s.c. | ↑ Cardiac output; ↓ PVR; ↓ SVR |
| PAH-specifik behandling | Treprostinil | 1.25–2.5 ng/kg/min i.v. | ↑ Cardiac output; ↓ PVR; ↓ SVR |
| Mekaniskt cirkulationsstöd | Indirekt RV-bypass (VA-ECMO) | Vena cava → descenderande aorta | ↑ LV afterload; ↓ RAP, ↓ LV SV; → eller lätt ↓ native CO |
| Mekaniskt cirkulationsstöd | Direkt RV-bypass (Impella RP / Protek Duo) | Höger förmak → lungartär | ↑ RV- och PA-tryck; ↑ LVEDP, ↑ LV SV, ↑ CO; ↓ RAP |
| Reperfusion vid lungemboli | Systemisk trombolys (Alteplas) | 100 mg totalt (10 mg bolus + 90 mg över 2 h) | Observera kontraindikationer / blödningsrisk |
| Reperfusion vid lungemboli | Halv dos trombolys (Alteplas) | 0.6 mg/kg över 15 min (max 50 mg) | Observera kontraindikationer / blödningsrisk |
| Reperfusion vid lungemboli | Kateterstyrd trombolys (Alteplas) | 9 mg/7 h per kateter | Observera kontraindikationer / blödningsrisk |
| Reperfusion vid lungemboli | Kateterburen trombektomi | Mekanisk trombusextraktion | Storkalibrig trombektomi/aspiration |
PA-kateter Swan-Ganz
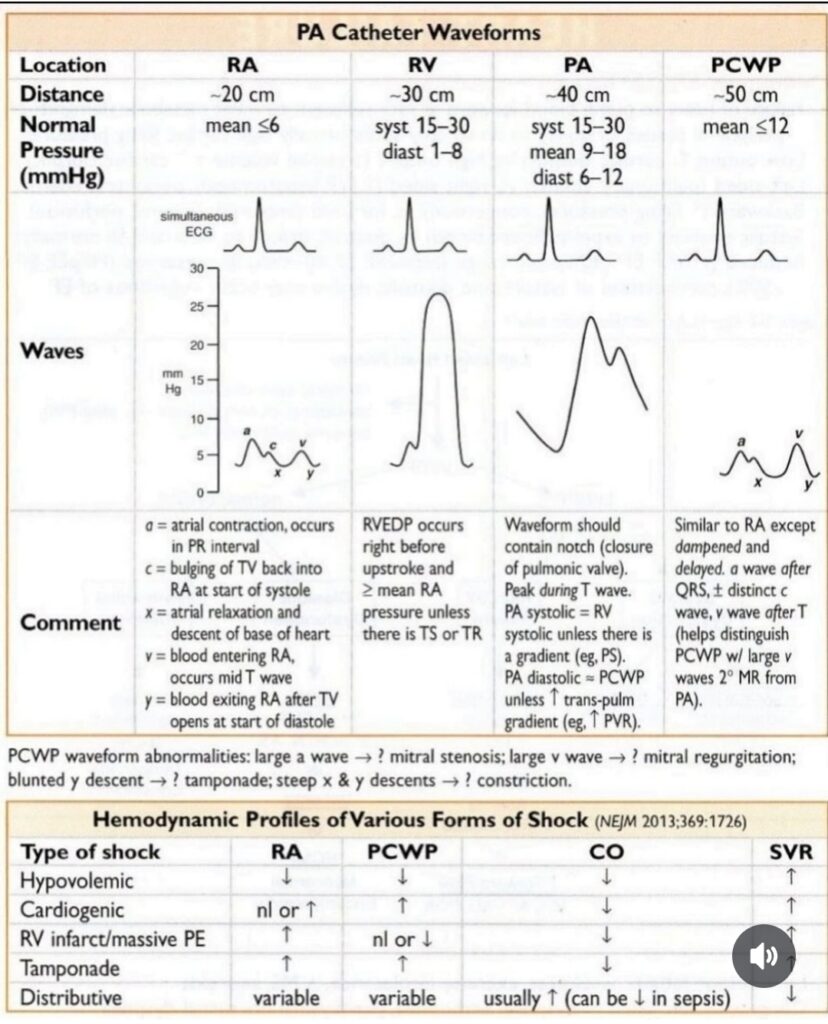
Vid mer avancerad anestesi eller väldigt instabil patient krävs ofta en utvidgad monitorering av central hemodynamik utöver artärtryck och CVP. Målsättningen är att kunna upprätthålla en stabil cirkulation per- och postoperativt med en vätskebehandling som ger god vävnadsperfusion och tillräcklig syrgasleverans till vitala organ utan att överbelasta hjärtat. PA-kateter används ofta på patienter med nedsatt hjärtfunktion, särskilt vid högerkammarsvikt, pulmonell hypertension eller uttalad global svikt. Sedan 1970-talet har anestesiologisk standard varit en Swan-Ganz-kateter (PA-kateter/arteria pulmonaliskateter) med termodilutionsteknik som ger möjligheter att kontinuerligt mäta hjärtminutvolym (CO), centralt ventryck (CVP), slagvolym (SV), wedgetryck (PCWP), pulmonalisartärtryck (PA-tryck systoliskt/diastoliskt) och system vaskulär resistans (SVR). PA-katetern är en fyrlumenkateter med en termistor samt en uppblåsbar ballong i distala änden. Ballongen tillåter att katetern fångas av blodflödet och styrs ut i arteria pulmonalis. Termistorn används för att kunna använda termodilutionsteknik för mätning av central hemodynamik.

Med termodilutionstekniken utnyttjar man Stewart-Hamiltons formel för beräkning av hjärtminutvolymen enligt CO = V(TB-TI) x K1 x K2/∫ ΔTB(t)dt. Nämnaren uttrycker arean under termodilutionskurvan. Tekniken kan användas för intermittenta beräkningar av hjärtminutvolymen med hjälp av injektion av kall vätska, vanligen kylskåpskall koksalt. Man sprutar in en bestämd mängd vätska (10-20 ml) i den proximala CVP-delen av PA-katetern. Temperaturförändringen registreras vid kateterspetsen och hjärtminutvolymen beräknas med termodilutionskurvan, vanligtvis krävs ett medelvärde av arean under kurvan i tre olika mätningar.
För kontinuerlig beräkning av CO används en automatisk metod som bygger på ett värmefilament på katetern som ligger i höger förmak. Med hjälp av pulsade uppvärmningar (0,050 C) i 15 sekunderssekvenser skapas en termodilutionskurva. Multipla cykler krävs, vanligen över 3-6 min. Användningen av PA-kateter är ”golden standard” för beräkning av central hemodynamik och är referensmetod för andra mindre invasiva metoder.
Inläggning av PA-kateter
Katetern läggs vanligen in under sterila förhållanden i v. jug. int. dx genom ett inläggningsinstrument som först läggs in i venen över ledare. Genom inläggningsinstrumentet förs en ballongförsedd PA-kateter in och den distala ballongen blåses upp i höger förmak för att fångas av blodflödet. PA-katetern förs in genom höger kammare och ut i en slynga i arteria pulmonalis. Den distala ballongen blåses upp när katetern förts in 15-20 cm i höger förmak med luft. Man använder kateterns preformerade kurvatur för att komma i rätt slynga runt genom höger kammare och ut i arteria pulmonalis. Vid inläggningen skall katetern vara kopplad til en tryckdom för att man skall kunna följa tryckkurvans förändring när katetern förs genom höger förmak och hö kammare och vidare upp i lungartären (arteria pulmonalis). Vid läge i kammaren har man i regel kommit in 35-45 cm från hudplanet och man når rätt läge i a. pulmonalis vid 45-55 cm. När man väl kommit ut i a. pulmonalis skall man fortsätta till ett inkilningsläge (”wedge position”). Då försvinner den systoliska komponenten och kurvans utseende liknar en CVP-kurva, därefter släpper man ballongen. Kateterläget bör bekräftas med röntgen. Ocklusiontrycket (wedgetrycket/inkilningstrycket) är ungefär detsamma som det end-diastoliska trycket i vänster kammare – LVEDP (left ventricular end-diastolic pressure), ett uttryck för preload.

PA-katetern är relativt komplicerad att lägga in och använda varför den under senare år kommit att ersättas av mindre invasiva tekniker som varit enklare att använda. PA-katetern har vetenskapligt blivit något kontroversiell. Det finns flera studier som visar på ökad mortalitet bland patienter som fått PA-kateter liksom det finns studier som visar förbättrade resultat och studier som i princip inte visar på någon skillnad mellan de som fått och de som inte fått PA-kateter. Bland de komplikationer som kan uppkomma kan nämnas hjärtarytmier, artärpunktioner, pneumothorax, infektioner, lungembolier, lunginfarkter, kärlruptur, klaffskada och knut på slangen som krävt kirurgiskt ingrepp för att kunna avlägsna katetern. Rätt använd av van personal har dock tekniken vanligen väldigt låg frekvens komplikationer. En annan nackdel är att när katetern väl är på plats är det fortfarande många som inte kan hantera de hemodynamiska data som man får ut varför man riskerar att inte kunna dra någon nytta av katetern. När man lägger en PA-kateter bör man därför väga fördelar mot nackdelar noggrant. För att kunna utnyttja PA-katetern rätt bör man ha viss vana. Som anestesiolog bör man rimligen ha lagt minst 20 st. för att få god kompetens och helst lägga 10-25 per år.
Indikationer för PA-kateter
- Septisk chock
- Stort trauma
- Omfattande multipel organsvikt
- Högerkammarsvikt
- Pulmonell hypertension
- Grav hjärtsvikt som inte svarar på initial behandling
- Levertransplantation
- Hjärttransplantation
- Annan monitorering av central hemodynamik anses otillräcklig
Hemodynamiska parametrar uppmätta med PA-kateter
| Beteckning | Parameter | Svensk benämning | Normalvärde | Kommentar |
|---|---|---|---|---|
| CO | Cardiac Output | Hjärtminutvolym | 4,0-8,0 l/min | SV x HR/1000. Ett mått på flöde. |
| CI | Cardiac Index | Hjärtminutvolym (indexerat) | 3,0-5,0 l/min/m2 | SV x HR/m2. Ett mått på flöde. CI=CO/BSA |
| PA-tryck | PA pressure | Pulmonalisartärtryck | 15-30 mmHg Syst: 20-30 mmHg Diast: 8-12 mmHg | Systoliskt tryck genereras av höger kammare i systole. Blodtrycket i lilla kretsloppet. |
| PA-tryck medel | Mean PA pressure | Pulmonalisartärtryck | 10-20 mmHg | Medelblodtryck i lilla kretsloppet. |
| PCWP/PAOP | Pulmonary Capillary Wedge Pressure Pulmonary Occlusion Pressure | PA-tryck inkilningstryck ”Wedgetryck” | 5-15 mmHg | Motsvarar LVEDP, ett uttryck för Preload. |
| SV | Stroke Volume | Slagvolym | 50-110 ml/slag | Slagvolym. CO/HR x 1000 |
| LVSWI | Left Ventricular Stroke Work Index | Vänster kammares arbetsindex. | 50-62 gm/m2 | Ett kontraktilitetsmått. Vid lågt värde behövs sannolikt inotropa läkemedel. LVSWI=SVI(MPA-MRA) x 0,0136 |
| PVR | Pulmonary Vascular Resistance | Resistans i lilla kretsloppet | 150-250 Dyn*s*cm-5*m2 | Motsvarar resistensen i lilla kretsloppet. PVR=(MPAP-PAWP)x80/CO |
| PVRI | Pulmonary Vascular Resistance Index | Resistans i lilla kretsloppet, indexerat värde | 240-400 Dyn*s*cm-5*m2 | Motsvarar resistensen i lilla kretsloppet (indexerat). |
| SVR | Systemic Vascular Resistance | System vaskulär resistens | 900-1400 Dyn*s*cm-5*m2 | Mäter perifer kärltonus, ett mått på afterload. Lågt när patienten är dilaterad. |
| SVRI | Systemic Vascular Resistance Index | System vaskulär resistens (indexerat) | 1700-2400 Dyn*s*cm-5*m2 | Mäter perifer kärltonus, ett mått på afterload. Lågt när patienten är dilaterad. |
| CaO2 | Arterial Oxygen Content | Arteriellt syrgasinnehåll | 18-20 ml/dl | Mänden syre bundet till hemoglobin plus fritt löst |
| Blandvenöst O2-innehåll | ScVO2 | ScVO2 | 70% 13-16 ml/dl | Ett mått på DO2-VO2. Speglar CO. |
| Arteriovenös O2-differens | CaO2-CvO2 | 4-5,5 ml/dl | Speglar syrgasförbrukningen. Högt vid syrgasskuld. | |
| DO2 | Oxygen delivery | Syrgasleverans | 800-1000 ml/min | Syrgasleverans |
| VO2 | Oxygen consumption | Syrgaskonsumtion | 150-300 ml/min | Syrgaskonsumtion |
PiCCO
Pulsions övervakningssystem PiCCO (Pulse Contour Continous Cardiac Output) mäter central hemodynamik kontinuerligt via pulskonturmetoden eller intermittent via termodilution. PiCCO mäter och gör beräkningar av artärtryckskurvan via anslutningar och mätningar från en artärkateter och en central venkateter.


PiCCO ger möjligheter att styra vätskebalansen och optimera cirkulationen på kritiskt sjuka eller hemodynamiskt instabila patienter vilket ofta benämns som målstyrd vätskebehandling.
Pulskonturanalys bygger på att ju större slagvolym, desto större blodvolym ackumuleras på artärsidan och desto större blir variationerna i systole och diastole. Slagvolymen beräknas ur den systoliska delen av pulsvågen. Pulstrycket är proportionellt mot slagvolymen (SV) och omvänt proportionellt mot kärlbäddens compliance. Pulstryckets variationer ändras med förändringar i kärltonus och slagvolym. Kärltonus är svårt att mäta och beräknas därför efter algoritmer baserade på ålder, kön, etnicitet och BMI. Utifrån dessa algoritmer och pulskonturanalysen beräknas hjärtminutvolym och central hemodynamik. Med PiCCO mäter man hjärtminutvolymen (CO), cardiac index (CI), global enddiastolisk volym (GEDV), intrathorakal blodvolym (ITBV), global ejektionsfraktion (GEF), extravaskulärt lungvatten (ELW), slagvolymsvariationer (SVV%) och pulstrycksvariationer (PPV%). CO (cardiac output)/PCCO (pulse continous cardiac output), system vaskulär resistens (SVR) och SVV beräknas från pulskonturanalysen. SVR beräknas ur formeln (MAP-CVP)/CO.
Hjärtminutsvolymsbestämning med termodilutionsteknik sker genom injektion av en indikator (kall vätska) i artärkatetern där en termistor registrerar temperaturförändring längs med blodflödet. Den kalla vätskan injiceras centralt på vensidan och temperaturförändringen mäts perifert på artärsidan via PiCCO-katetern. CO beräknas med hjälp av en modifierad algoritm enligt Stewart-Hamilton. CO, GEDV, ITBV och EVLW beräknas av modulen utifrån termodilutionsbestämningar.
Hemodynamiska parametrar uppmätta med PiCCO
| Beteckning | Parameter | Svensk benämning | Normalvärde | Kommentar |
|---|---|---|---|---|
| CO | Cardiac Output | Hjärtminutvolym | 4,0-8,0 l/min | SV x HR/1000. Ett mått på flöde. |
| CI | Cardiac Index | Hjärtminutvolym (indexerat) | 3,0-5,0 l/min/m2 | SV x HR/m2. Ett mått på flöde. CI=CO/BSA |
| GEDV | Global Enddiastolic Volume | Global enddiastolisk volym | 900-1280 ml | Ett mått på fyllnad i alla hjärtrum och kontraktilitet. Preload. |
| GEDVI | Global Enddiastolic Volume Index | Global enddiastolisk volym (indexerat) | 680-800 ml/m2 | Ett mått på fyllnad i alla hjärtrum och kontraktilitet. Preload. GEDV/BSA. |
| ITBI | Intrathoracic Blood Volume Index | Intrathorakal blodvolym (indexerat) | 850-1000 ml/m2 | Ett mått på fyllnad i alla hjärtrum och i lilla kretsloppet. Högre vid högre fyllnad. Ett mått på preload. |
| GEF | Global Ejection Fraction | Global Ejektionsfraktion | 25-35 % | Ett mått på tömningen av hjärtats alla fyra rum (4xVS/GEDV). Kontraktilitet. |
| ELWI | Extravascular Lung Water (Index) | Extravaskulärt lungvatten (indexerat) | 3-7 ml/kg | Ett mått på fyllnaden i lungorna. Högre vid lungödem. |
| SVV | Stroke Volume Variation | Slagvolymsvariationer | < 10 % | Ett mått på preload. Högt värde vid hypovolemi (>15%). SVmax-SVmin/SVmean |
| PPV | Pulse Pressure Variation | Pulstrycksvariationer | < 10 % | Ett mått på preload. Högt värde vid hypovolemi. |
| LVSWI | Left Ventricular Stroke Work Index | Vänster kammares arbetsindex. | 50-62 gm/m2 | Ett kontraktilitetsmått. Vid lågt värde behövs sannolikt inotropa läkemedel. |
| SVR | Systemic Vascular Resistance | System vaskulär resistens | 900-1400 Dyn*s*cm-5*m2 | Mäter perifer kärltonus, ett mått på afterload. Lågt när patienten är dilaterad. |
| SVRI | Systemic Vascular Resistance Index | System vaskulär resistens (indexerat) | 1700-2400 Dyn*s*cm-5*m2 | Mäter perifer kärltonus, ett mått på afterload. Lågt när patienten är dilaterad. |
PiCCO bygger på mätvärden ur två katetrar, dels en central venkateter, dels en artärkateter, vanligen lagd i a. femoralis. För att systemet skall vara tillförlitligt krävs att man har en fin artärtryckskurva varför svårigheter kan uppstå vid uttalad hypovolemi, kärlkonstriktion eller kärlocklusion. För att få tillförlitliga flödesdata måste PiCCO kalibreras med hjälp av en termal indikator via CVK (minst var 8:e timme). CVK:n bör vara en 3-lumen CVK. Artärkatetern är en särskild PiCCO-kateter med en termistor i den invasiva änden som förgrenas i en elektronisk skänkel och en vätskefylld skänkel som går till en tryckdom. Den elektroniska skänkeln från femoraliskatetern kopplas till PiCCO:s delade artärtryckskabel som också kopplas till CVK:n. Anslut tempmätaren och sladden till PiCCO-modulen. Skänkeln kopplad till CVK:n ger elektroniska mätvärden från injektioner som görs centralvenöst för termodilution. På vuxna ges vanligen ett kallt injektat för kalibrering om 5-20 ml natriumklorid. Injektatet injiceras under sju sekunder på kommando från PiCCO-modulen.

Hjärtminutvolymen bestäms som CO, eller kontinuerligt som PCCO eller indexerade värden som CI eller CCI. SVI är slagvolymsindex som är ett mått på hjärtats kontraktilitet. Intrathorakal blodvolym (ITBV) är ett mått på preload. Extravaskulärt lungvatten (ELW och ELWI), är ett mått på hur blöt lungan är, stiger vid svikt och lungödem.
En utvidgad hemodynamisk monitorering ger bättre möjligheter till målstyrd vätskebehandling och balanserad anestesiteknik. Det är omdebatterat hur mycket vätska som är bäst att ge peroperativt men det har redan under 80-talet visats att patienter med supranormala värden på syrgasleveransen hade bättre utfall efter kirurgi vilket senare har kunnat bekräftas i metaanalyser. Syrgasleveransen beror på hemoglobinkoncentrationen, arteriell syrgasmättnad samt hjärtminutvolymen. Hjärtminutvolymen beror i sin tur på pulsen och hjärtats slagvolym. Idag är det i första hand hjärtminutvolymen som optimeras och inte syrgasleveransen. För att få en bättre uppfattning om optimal syrgasleverans måste även metabola parametrar mätas som centralvenös syrgasmättnad (SvO2) och laktat.
Man eftersträvar vanligen ett cardiac index (CI) på över 3,0 l/min/m2, global enddiastolisk volym (indexerat) (GEDI) över 700 ml/m2, intrathorakal blodvolym (ITBI) mellan 850-1000 ml/m2 och global ejektionsfraktion (GEF) > 30%. Extravaskulärt lungvatten (ELWI) bör ligga under 10 ml/kg och pulstrycksvariationer under 10 % (SVV% och PPV%). Tecken på bra hemodynamik är en stabil lugn cirkulation med god perifer cirkulation (fin kapillärfyllnad), god urinproduktion, normal ST-T sträcka på EKG, fina blodgaser (normalt BE) inklusive SvO2 och ingen laktatproduktion (< 2 mmol/l).
Praktisk anvisning
Termodilution/kalibrering sker lämpligast med 20 ml koksalt < 8° C. Innan kalibrering görs en vanlig mätning av CVP. Det ska finnas 100 ml:s NaCl i kylen på medicinrummen. Lägg gärna i isbad (ispåsar i patientköket, temperaturen skall helst vara < 8o C). Luer-lock sprutor är att föredra. Tryck på ”Start”-knappen på PiCCO-modulen el ”Huvudmeny förval” + ”Cardiac Output”. Nu ska en stor meny dyka upp på skärmen. Kontrollera att mängden 20 ml är inskriven. Koppla sprutan med kall NaCl till CVK:n. Tryck på ”Starta CO-mätning”. Det skall då stå ”Stabil baslinje, injektera nu”. Injektionen skall starta inom 20 sek, ska ske med en jämn takt och får inte ta mer än 8 sek. Kontrollera att mätningen har fått en grön bock ”kal” = ok. Tryck på ”Starta CO-mätning” för ny mätning och upprepa enligt ovan. Tre godkända mätningar eftersträvas. Om något värde/kurva avviker kraftigt eller är underkänt av maskinen, så tryck bara på den gröna kurvrutan (så blir den röd) och då kommer den inte att räknas in i kalibreringen. Man har 15 min på sig att göra alla sina termodilutioner. När du har tre bra mätningar är det dags att trycka på ”Spara CO & kalibrera CCO”. De gröna kurvrutorna blir då grå-gröna och låsta, frågetecken försvinner från skärmens kontinuerliga värden. Beräkningar sker genom att trycka på knappen ”hemodynamiska beräkningar” (längst ned om föregående meny är kvar, annars får du knappa dig fram i menyn). För att få indexerade värden matas kroppsvikt och längd in. CVP behövs för SVR-(resistans)beräkning och matas in manuellt. Tryck sedan på ”utför beräkningar” och alla siffror kommer fram i tabellen. Omkalibrering bör ske var 8:e timma.
PiCCO decision tool. Pulskonturanalys
Uppdaterad 2023-08-03
Klicka på bilden för att hämta PDF-filen

NiCO
NiCO mäter central hemodynamik non-invasivt via luftvägarna – Non Invasive Cardiac Output. NiCO kräver ett slutet andningssystem varför denna metod vanligtvis används på sövda eller sederade patienter som vårdas i respirator. NiCO kan mäta hjärtminutvolymen baserat på förändringar i CO2 koncentrationen i utandningsluften orsakat av en kontrollerad period av återandning i ett slutet slangsystem. NiCO använder sig av en partiell koldioxidåterandningsmetod och en modifierad Fick’s ekvation för att beräkna hjärtminutvolym och central hemodynamik via sampling av koldioxid i utandningsluften. Till systemet hör en CO2-sensor (mäter med infrarött ljus), en luftflödesmätare (”differentiell tryckpneumotachymeter”), en extensibel återandningsgasslang (slangloop) och en pulsoximeter. För detta system behövs därför ingen CVK.

Hjärtminutvolymen kan enligt Fick’s princip beräknas ur förhållandet mellan syrgaskonsumtionen (VO2) och den arteriovenösa syrgasdifferensen (AVDO2). Genom matematiska beräkningar kan Fick’s princip appliceras även på mätningar av koldioxidproduktion med och utan återandning. Venöst CO2 kan beräknas ur skillnaden i koldioxidkoncentrationen i inandning och utandning med och utan återandning. Metoden bygger på principen för uträkning av hjärtminutvolymen enligt formeln CO = VO2/CaO2-CvO2 som kan användas för koldioxidproduktionen i enlighet med CO = VCO2/CvCO2-CaCO2 med (å) och icke återandning (iå). Genom att VCO2iå/CvCO2iå – CaCO2iå= VCO2å/CvCO2å-CaCO2å så kan formeln skrivas som CO = VCO2iå-VCO2å/CaCO2å-CaCO2iå. VCO2iå-VCO2å = ΔVCO2. CaCO2å-CaCO2iå= ΔetCO2. VCO2 är lägre i återandning än i icke-återandning.EtCO2 är högre i återandning än i icke återandning.Denna formel kan då omskrivas till CO = ΔVCO2/ΔetCO2 x S. S är en koefficient för lutningen på koldioxidets dissociationskurva.
Till patientens slutna andningssystem kopplas slangloopen med en koldioxidmätare och en flödesmätare. Under en treminuters återandningscykel mäts skillnaden i koldioxidhalten i utandningsluften för endtidalt koldioxid före och efter återandningscykeln. Ett loopsystem för återandning gör att man kan inducera en stegring i CO2 produktionen följt av ett fall i CO2 produktionen. Differensen används för att kalkylera hjärtminutvolymen. Koldioxidproduktionen (VCO2, ml/min) beräknas från skillnaden i inandningsluften och utandningsluften, medan mängden koldioxid (CaCO2 ml/100 ml blod) uppskattas från etCO2 (mmHg). NiCO utnyttjar skillnaden i etCO2 och CO2 eliminationen för att beräkna hjärtminutvolymen. Delta VCO2 (koldioxidproduktionen) beräknas genom att mäta i normalandning och efter återandning (VCO2iå-VCO2å = ΔVCO2). Delta CaCO2 kan approximeras genom att multiplicera etCO2 med en faktor (S) för lutningen på koldioxidets dissociationskurva som är linjär mellan 15 och 70 mmHg i koldioxidets partialtryck (2-9,3 kPa).
CO2 produktionen beräknas från produkten av CO2 koncentrationen och luftflödet under en andningscykel och CaCO2 erhålls från etCO2 och koldioxidets dissociationskurva.
NiCO beräknar blodflödet (COeff) genom perfunderad lunga, dvs. enbart de delar av lilla kretsloppet som inte är shuntflöde. Shuntflödet (COshunt) måste adderas för att kunna visa hela hjärtminutvolymen (CO = COeff + COshunt). CO-shunt beräknas automatiskt från isoshuntdiagram. Hjärtminutvolymen är summan av COeff och COshunt. För att kunna använda NiCO förutsätts stabila förhållanden avseende hjärtminutvolym, metabolism, minutventilation, arterio-alveolär CO2-differens, ingen CO2 recirkulation och en korrekt shuntuppskattning. NiCO är olämpligt vid ytlig sedering, spontanandning, högt ICP (pga risk för koldioxidretention) och hyperkapné.
Hemodynamiska parametrar uppmätta med NiCO
Indexerade värden är beräknade per m2 kroppsyta (BSA)
| Beteckning | Parameter | Svensk benämning | Normalvärde | Kommentar |
|---|---|---|---|---|
| CO | Cardiac Output | Hjärtminutvolym | 4,0-8,0 l/min | SV x HR/1000. Ett mått på flöde. |
| CI | Cardiac Index | Hjärtminutvolym (indexerat) | 3,0-5,0 l/min/m2 | SV x HR/m2. Ett mått på flöde. CI=CO/BSA |
| SV | Stroke Volume | slagvolym | 60-100 ml/slag | Den mängd blod som kastas ut ur vänster kammare i varje hjärtslag. |
| SVI | Stroke Volume Index | slagvolym | 33-47 ml/slag/m2 | Den mängd blod som kastas ut ur vänster kammare i varje hjärtslag/BSA. |
| HR | Heart Rate | Puls | 60-90 slag/min | |
| Cdyn | Dynamic Compliance | Dynamisk compliance | 0-500 ml/cm H2O | Den volym som lungan expanderar för ett givet tryck. |
| ETCO2 | Endtidal Carbon Dioxide | Endtidalt koldioxid värde | 0-20 kPa | Maximalt CO2-platå i slutet av andningscykeln, endtidalt. |
| Insp CO2 | Inspired Carbon Dioxide | Inandningsvärde av koldioxid | 0,4-6,7 kPa | |
| PCBF | Pulmonary Capillary Blood Flow | Blodflödet genom perfunderad lunga. | 0,5-20 l/min | Blodflödet genom ventilerad del av lungan |
| VCO2 | Carbon Dioxide Elimination | Koldioxidelimination | 0-3000 ml/min | Utandad mängd koldioxid per minut. |
| Vte | Expired Tidal Volume | Utandad tidalvolym | 200-3000 ml | Utandad mängd luft per andetag |
| PiP | Peak Inspiratory Pressure | Inspiratoriskt topptryck | 0-120 cm H2O |
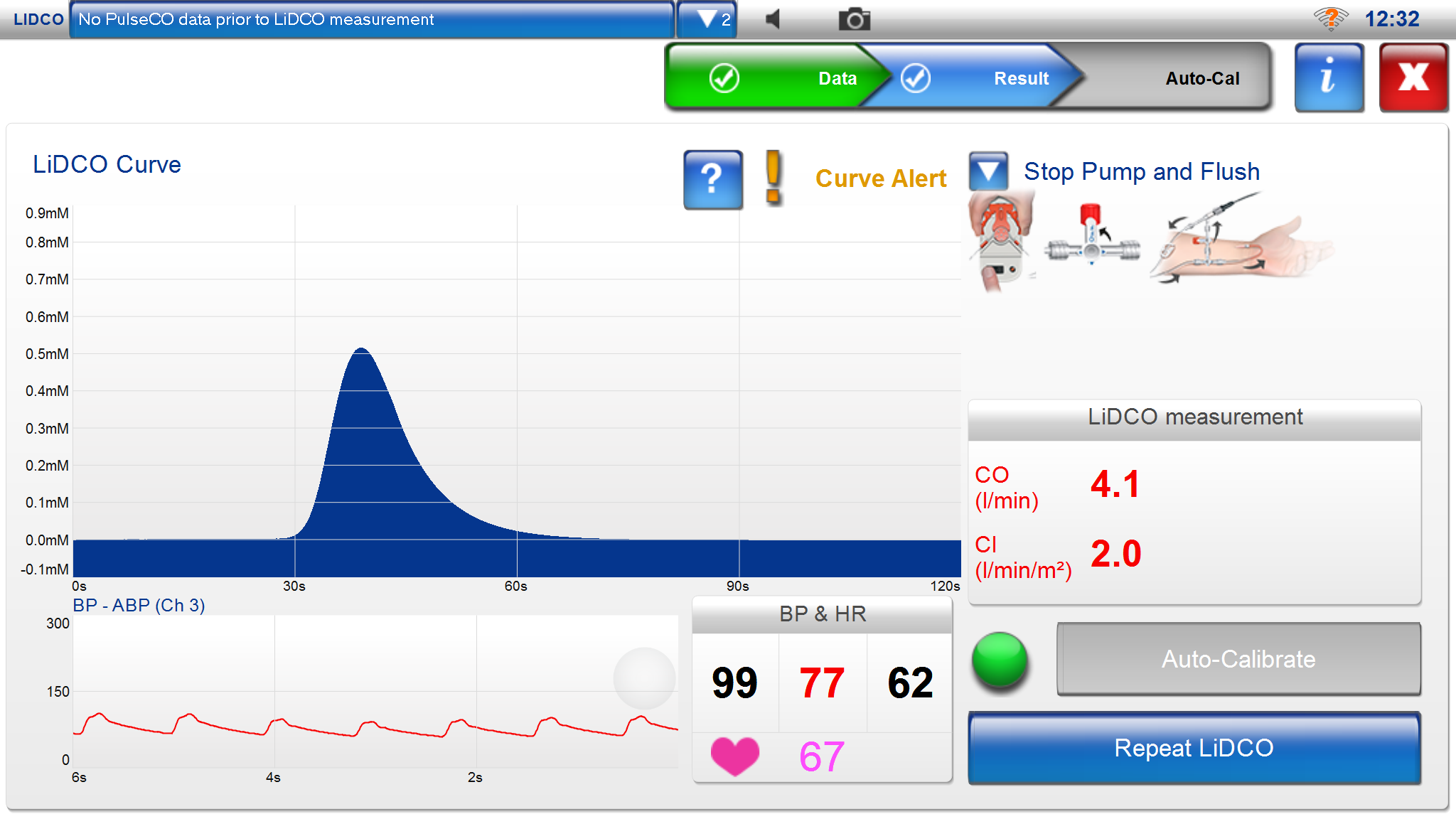
LiDCO
LiDCO:s övervakningssystem (LiDCO rapid/LiDCO plus) mäter central hemodynamik via artärtryckskurvan och ger möjligheter att styra vätskebalans och optimera cirkulationen på kritiskt sjuka eller hemodynamiskt instabila patienter. LiDCO använder sig av litiumkalibrering i LiDCO plus systemet och utan litiumkalibrering med direkta analyser av artärtryckskurvan i LiDCO rapid. Man kan nå målstyrd vätskebehandling antingen med LiDCO rapid som i huvudsak är avsett för temporärt bruk på operationssalen eller LiDCO plus som i huvudsak är avsett för kontinuerligt bruk på IVA.

Med LiDCO rapid kan man koppla upp sig mot artärtryckskurvan via en artärkateter och få ut artärtryck (SP, DP, MAP), hjärtfrekvens, hjärtminutvolymen (CCO), slagvolymen (SV), slagvolymsförändringar (SVV%) och pulstrycksförändringar (PPV%). Slagvolymsförändringar (SVV% – stroke volume variation) och pulstrycksförändringar (PPV% – puls pressure variation) ger i huvudsak information om förändringar i preload (% SVV = SVmax-SVmin/SVmean.). LiDCO använder en algoritm för att beräkna central hemodynamik kallad PulsCO-algoritmen.
LiDCO plus kan med litiumkalibrering (litiumdilutionsteknik) mäta kontinuerliga värden på hjärtminutvolymen (CCO), slagvolymen (SV), slagvolymsförändringar (SVV%) och pulstrycksförändringar (PPV%). En litiumkänslig elektrod kopplas till artärkatetern vid kalibreringen. Hjärtminutvolymen beräknas genom att Q = Li x 60/A x (1-PCV*). Slagvolymsförändringar (SVV%) och pulstrycksförändringar (PPV%) ger en uppfattning om det fysiologiska svaret på vätskebehandling eller farmakologisk intervention. Slagvolymsförändringar beräknas ur volymen på artärtryckskurvan (arean) medan pulstrycksförändringar beräknas ur amplitudförändringar på artärtryckskurvan. SVR (system vaskulär resistans) ger främst information om förändringar i afterload. Vid litiumkalibrering injiceras litium för en extern kalibrering av pulskonturanalys. Litium injiceras i en perifer eller central ven. En grafisk litiumanalys görs av patientens arteriella blod som tas ut i bestämd mängd från en befintlig artärkateter. Denna analys beräknar utsköljningsskurvan av litium över tiden. Kurvan liknar en termodilutionskurva som används med PA-kateter och ger en bestämning av hjärtminutvolymen. Litiumdilutionstekniken har god korrelation med termodilutionstekniken.
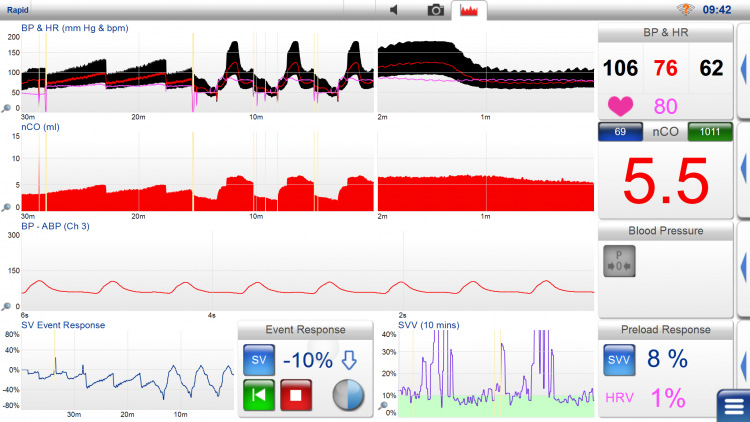
LiDCO ger en kontinuerlig övervakning av central hemodynamik med en minimal invasiv utrustning. LiDCO är validerad mot Swan-Ganz kateteruppmätta mätningar av central hemodynamik. LiDCO rapid monitorn kan även visa kontinuerligt non-invasivt blodtryck (non invasive CNAP) och vakenhetsregistrering med BIS. LiDCO rapid kopplas upp via en elektronisk kabel till den monitor eller enhet som registrerar arteriellt blodtryck. För varje patientregistrering krävs inloggning med ett SmartCard i LiDCO rapid monitorn som är patientspecifikt och avgiftsbelagt.
LiDCO monitorn visar artärtryck (SP, DP, MAP), hjärtfrekvens, CO/CI, SV/SVI, SVV% och PPV% och vid behov även BIS och BIS trender. Slagvolymen visas som nSV i ml samt intermittent registrerade värden, t ex varannan minut. Förändringar på volymsersättning registreras som procentuell förändring i slagvolymen (SV Event Response) vilket ger en uppfattning om volymstatus och kan användas för att styra vätskebehandlingen mot en optimal syrgasleverans. Ett vanligt förfarande är att ge en vätskebolus på 250 ml koksalt på mindre än 5 min och utvärdera förändringar i slagvolym. Positivt svar tolkas som mer än 10% ökning i SV (fluid responsive). Om positivt svar ges förnyad bolus om 250 ml koksalt tills slagvolymsökningen är mättad. Om slagvolymen inte ökar med mer än 10% är patienten ”fluid non responsive” och ligger högre upp på Starlingkurvan med ett högre pre-load. Slagvolymen kontrolleras var 15:e minut.
Målsättningen är att hålla SaO2 > 94%, Hb 80-100 g/L, temp 37o och MAP på 60-100 mmHg.
LiDCO använder en algoritm för att beräkna hjärtminutvolymen. I denna algoritm multipliceras pulsen med ett värde från standardavvikelsen av förändringar av den arteriella artärtryckskurvan uppmätt i mm Hg. Denna standardavvikelse har approximerats som slagvolymen som multiplicerat med hjärtfrekvensen ger hjärtminutvolymen. Detta mått multipliceras även med en faktor som kompenserar för förändringar i vaskulär tonus uppmätt i artärtryckskurvan.
Litiumkalibrering fungerar ej till litiumbehandlade patienter. Bör ej heller användas till gravida kvinnor i första trimestern. Vissa muskelrelaxantia, vecuronium, pancuronium, atracurium kan påverka mätvärdet.
*PCV= packed cell volume. A= arean under litiumdilutionskurvan.
Cardio-Q
Cardio-Q mäter central hemodynamik kontinuerligt via esofagusdopplerteknik (tranesofageal Doppler) som mäter blodflödeshastigheten i aorta med hjälp av en ultraljudssond som sätts ner i esofagus. Sonden har en dopplertransducer i änden som riktas mot nedåtstigande delen av thorakalaorta. Proben använder en ultraljudsvåg på 4 MHz våg för kontinuerligt doppleranalys eller 5 MHz för en pulsvågsanalys och utnyttjar sambandet att hjärtminutvolymen Q = v x A (v = Df x s/2 x f x cosθ).
I M-mode går ultraljudsvågen tvärs igenom aorta medan den i Doppler-mode mäter omfånget av aorta. Genom att flödet och arean kan mätas kan hjärtminutvolymen beräknas. Sonden kräver i regel en sövd och mekaniskt ventilerad patient som ligger still där sonden förs ner i esofagus genom munnen på samma vis som en magsond. Optimal plats är i nivå med Th5-Th6. Sonden måste sedan vridas så att en optimal signal från aorta kan fångas in, proben kan därför vara relativt känslig för rotationer, glidningar och vridningar. Den som sätter ner sonden måste justera djup, position och rotation. Hjärtminutvolymen kalkyleras från diametern på aorta, fördelningen av hjärtminutvolymen till aorta och den uppmätta blodflödessignalen. En suboptimal position tenderar att undervärdera hjärtminutvolymen. Cardio-Q har i flera studier kunnat nå en god överensstämmelse med PA-kateter för bestämning av hjärtminutvolymen, ända upp till 86% korrelation. Framför allt har denna teknik kunnat fungera väl när förändringar i hemodynamiken inträffat peroperativt och proben legat still. Fördelen med tekniken är att den är non-invasiv och enkel att applicera. Förändringar i peroperativ hemodynamik har högre tillförlitlighet än absolutvärden av den centrala hemodynamiken. Felkällor är att flödet i descenderande aorta endast utgör cirka 70 % av hjärtminutvolymen. Mätfel kan uppstå av uppmätt area, medelhastighet och vinkeln mot aorta. En annan nackdel är att diatermi stör mätningen och att proben kan behöva lägesjusteras under pågående procedur. Cardio-Q ger möjligheter att styra vätskebalansen och optimera cirkulationen på kritiskt sjuka eller hemodynamiskt instabila patienter vilket ofta benämns som målstyrd vätskebehandling.
Med Cardio-Q mäter man hjärtminutvolymen (CO), cardiac index (CI), slagvolym (SV), korrigerad flödeshastighet (FTc), slagvolymsavstånd (SD), puls (HR), och toppflödeshastighet i aorta (PV).
Hemodynamiska parametrar uppmätta med Cardio-Q
| Beteckning | Parameter | Svensk benämning | Normalvärde | Kommentar |
|---|---|---|---|---|
| CO | Cardiac Output | Hjärtminutvolym | 4,0-8,0 l/min | SV x HR/1000. Ett mått på flöde. |
| CI | Cardiac Index | Hjärtminutvolym (indexerat) | 3,0-5,0 l/min/m2 | SV x HR/m2. Ett mått på flöde. CI=CO/BSA |
| SD | Stroke Distance | slagvolymsavstånd | 4-7 cm (?) | Den sträcka som varje slagvolym kastas iväg i varje hjärtslag i aorta. |
| SV | Stroke Volume | slagvolym | 60-100 ml/slag | Den mängd blod som kastas ut ur vänster kammare i varje hjärtslag. |
| SVI | Stroke Volume Index | slagvolym | 33-47 ml/slag/m2 | Den mängd blod som kastas ut ur vänster kammare i varje hjärtslag/BSA. |
| FTc | Flow Time Corrected | korrigerad flödeshastighet | 330-360 ms | Tiden på flödet under systole korrigerat för hjärtfrekvens. Ett lågt värde vid hypovolemi. Högt värde vid kärldilatation. |
| PV | Peak Velocity | toppflödeshastighet i aorta | 90-120 cm/s för en 20-åring. 70-100 cm/s för en 50-åring. 50-80 cm/s för en 70-åring. | Ett mått på hjärtats kontraktilitet. |
| HR | Heart Rate | Puls | 60-90 slag/min |
Hemosphere advanced monitor
Edwards Life Sciences erbjuder system som kan övervaka central hemodynamik såväl via artärtryckskurvan (tidigare: Vigileo) som via Swan-Ganz PA-kateter som via Edwards oximetriska CVK. En ny övervakningsenhet benämnd HemoSphere Advanced Monitor ger god visuell överblick över central hemodynamik med en tydlig display i färg som kan visa kontinuerlig mätning av central hemodynamik med bl.a. SvO2, SV, CO och CI (se kapitlet om PA-kateter). Med uppkoppling till en Swan-Ganz PA-kateter får man fullständig överblick över central hemodynamik. Edwards oximetriska CVK ger möjlighet till kontinuerlig mätning av blandad venös syrgasmättnad (SvO2).
HemoSphere Advanced Monitor kan mäta central hemodynamik via artärtryckskurvan och ger möjligheter att styra vätskebalans och att optimera cirkulationen på kritiskt sjuka eller hemodynamiskt instabila patienter. Med detta system får man goda möjligheter att nå målstyrd vätskebehandling. Med HemoSphere kan man välja om man enbart vill koppla upp sig mot artärtryckskurvan och få ut hjärtminutvolymen (CCO), slagvolymen (SV) och slagvolymsförändringar (SVV) eller om man också vill lägga in en central venkateter (FloTrac) och även få ut system vaskulär resistans (SVR). Slagvolymsförändringar (SVV – stroke volume variation) ger information om förändringar i preload. (% SVV = SVmax-SVmin/SVmean.) SVR ger information om förändringar i afterload.
HemoSphere ger en kontinuerlig övervakning av central hemodynamik med en minimal invasiv utrustning. Den kateterburna utrustning som används kallas för FloTrac sensorn och PreSep (eller PediaSat) oximetri-katetrar som ger hemodynamisk information på en enda monitor. Tillsammans med FloTrac-sensorn ges kontinuerlig information om central hemodynamik med automatiska beräkningar av hjärtminutvolymen (CCO), slagvolym (SV), slagvolymsförändringar (SVV) och system vaskulär resistans (SVR). SVR beräkningar kräver CVP från en central venkateter. Med PreSep eller PediaSat oximetrikatetrar får man även kontinuerlig information om central venös syrgasmättnad (ScvO2). Dessa katetrar läggs in på samma vis som en central venkateter. FloTrac sensorn använder artärtryckskurvan från en befintlig perifer artärkateter, vanligen från a. radialis. Sensorn utför automatiskt en självkalibrering där den tar hänsyn till kärltonus (compliance och resistans) och kalkylerar aktuella parametrar var 20:e sekund. HemoSphere är validerad mot Swan-Ganz kateteruppmätta mätningar av central hemodynamik.
HemoSphere monitor visar CO/CI, SV/SVI, SVV och SVR/SVRI.
FloTrac-sensorn använder en algoritm för att beräkna hjärtminutvolymen. I denna algoritm multipliceras pulsen med ett värde från standardavvikelsen av förändringar av den arteriella artärtryckskurvan uppmätt i mm Hg. Denna standardavvikelse har approximerats som slagvolymen som multiplicerat med hjärtfrekvensen ger hjärtminutvolymen. Detta mått multipliceras även med en faktor som kompenserar för förändringar i vaskulär tonus uppmätt i artärtryckskurvan.