Författare:
Kai Knudsen
Uppdaterad:
12 februari, 2026
I detta kapitel beskrivs genomgående barnanestesins olika delar. Här hittar du normalfysiologiska värden samt rätt tubstorlekar, rätt läkemedel och rätt doser för barn i olika åldrar och olika vikter. Här beskrivs praktiska moment för att utföra en barnanestesi med moderna teknik och god säkerhet.
- Premedicinering till barn. Sedering av barn.
- Praktiska råd inför anestesi av barn
- Anestesiinduktion
- Muskelrelaxantia
- Opioider
- MAC värden för Sevofluran
- Antiemetika
- Perifera analgetika
- Maxdoser för lokalanestesimedel till barn
- Regional anestesi
- Storlek på endotrachealtuber till barn
- CVK storlekar på barn
- Larynxmask storlek till barn
- Laryngoskopblad storlek till barn
- Normalfysiologiska värden för barn
- Barnanestesi Pocketguide
- TIVA för barnanestesi
- Cirkulation hemodynamik
- MAC-värden för barn vid inhalationsanestesi
- Laryngospasm hos barn
- Vätsketerapi till barn
- Respiratorbehandling av barn
- Sedering av barn i respirator
- Intuberade barn – farmakologisk grundbehandling
- Läkemedel för sedering
- Optiflow (högflödesgrimma) för barn
- Resuscitering av barn
- HLR till barn
- A-HLR till barn
- Glasgow Coma Scale Children
- Hudanestesi (topisk anestesi)
- Kärlaccess
- Nutrition till barn
- Smärtbehandling av barn
- FLACC – Face, Legs, Activity, Cry, Consolability (Ansikte, Ben, Aktivitet, Gråt, Tröstbarhet)
- Face, Legs, Activity, Cry, Consolability 0–10 poäng, barn 0–18 år
- Comfort B smärtskattning hos barn
- Läkemedel för smärtlindring och sedering av barn
- Sprutstorlekar för läkemedel till barn
- Trombosprofylax vid immobilisering
- Urinproduktion barn
- Antiemetika till barn
- Premedicinering med intranasalt sufentanil till barn
- Akuta förgiftningar barn
Premedicinering till barn. Sedering av barn.
Det finns en mängd olika läkemedel som används i premedicinering till barn för att få analgesi och anxiolys. Huvudprincipen är att dessa läkemedel skall vara smärtstillande och avslappnande. Det allmänna preoperativa omhändertagandet av barn med föräldrar är väsentligt för att få tilltro från patienten och föräldrar med en god och säker anestesiinledning. Rädda och ängsliga föräldrar kan lätt sprida sin oro till barnet, preoperativ information är a och o. Under anestesiinduktionen är det lämpligt om endast den förälder som är lugnast är närvarande.

Sedering
- Mild sedering = ”anxiolysis”
- Moderat sedering = ”conscious sedation”
——> Gräns för bibehållna svalgreflexer och opåverkad andning = Gräns för fasta och PVK! <——
- Djup sedering
- Narkos
Premedicinering
- Paracetamol oralt 30 mg/kg
- Midazolam (Anslag 20 min – t ½ 2 h) po 0,5 mg/kg (max 15 mg)
- Midazolam rektalt 0,3 mg/kg
- Ketamin (Ketalar) (kombinera med midazolam) po 5 mg/kg (max 300 mg)
- Klonidin (Catapresan) Tid till anslag 90 min – t ½ 5-10 h) po 2-4-6 μg/kg
- Dexmedetomidin (Dexdor). Anslag 30-60 min – t ½ 2 h) nasalt 2-4 μg/kg
- Sufenta (Sufentanil). Anslag 10-15 min – nasalt 1-2 μg/kg

Klonidin
Dosering: 2-5 μg/kg per os, ger god sedation i premedicineringen. Nackdelen är att medlet har lång anslagstid och måste ges i god tid, 60-90 minuter i förväg. Premedicinering med Mixtur Klonidinhydroklorid 20 μg/ml eller Tabl Klonidin 75 μg.
Dosering
Doseringsintervall: 2-4-(6) μg/kg. Dos: Vi rekommenderar 3 μg/kg. Barn < 3 år och alla ÖNH-barn 2-3 μg/kg. Ex; barnets vikt 15 kg x 3 μg/kg = 45 μg och 2,2 ml (20 μg/ml) klonidinhydroklorid.
Dexmedetomidin och klonidin till barn. Sedation ("Sedalgesi")
| Dexmedetomidin 100 µg/ml | Klonidin 150 µg/ml (Catapresan®) | |||
|---|---|---|---|---|
| Intravenöst | Intranasalt | Intravenöst | Per os | Epiduralt (EDA) |
| 1 µg/kg (max 200 µg) i infusion el. långsam injektion | 1,5-2 µg/kg (MR 4 µg/kg) Max 200 µg | 1-4 µg/kg x 3 | 1-4 µg/kg x 3 | 0,1-0,3 µg/kg/tim |
Dexmedetomidin
Ger en god premedicinering till små barn som kommer för öron- näs- och halsingrepp. Injektionsvätska dexmedetomidin (Dexdor®) 100 µg/ml kan ges både nasalt och buccalt. Nasal administrering är att föredra då det ger bättre absorption och snabbare effekt. Lösningen har ingen smak och svider inte i näsan. Dexmedetomidin är en specifik alfa2 receptor agonist och dess effekt är snarlikt Clonidin, men med mer uttalad effekt. De huvudsakliga effekterna är sedation och viss analgesi. Dexmedetomidin har en kortare halveringstid, cirka 2 timmar jämfört med Clonidin 5-10 timmar. Anslagstiden är betydligt längre i jämförelse med oralt administrerat Midazolam, cirka 20-40 minuter.

Dosering
Barn 1-3 år ges 1 µg/kg. Barn 3-10 år ges 1-2 µg/kg. Barn över 10 år ges 1-3 µg/kg. Dosen kan höjas med stigande ålder till max 3 µg/kg. Enklast sker nasal administrering med MAD (Mucosal Atomization Device) eller MADdy (pediatrisk variant) kopplad till injektionsspruta. Ordinerad dos läkemedel spädes till önskad volym (oftast 0,3-0,5 ml) med fysiologisk koksaltlösning.
Övervakning
Patienterna måste ha närvaro av föräldrar eller personal under väntetiden efter applikation. Peroperativ övervakning med blodtryck och EKG. Barnet kan behöva något förlängd uppvakningstid jämfört med patienter utan premedicinering.
Paracetamol
Ges ensamt eller i kombination. Vanliga kombinationer av farmakologisk premedicinering till barn innehåller oftast paracetamol (30 mg/kg x 1) i kombination med bensodiazepiner eller bensodiazepinliknande läkemedel, ibland med tillägg av ett NSAID-preparat. Paracetamol ges antingen som tablett, mixtur eller suppositorium (Tabell 4). Barn under 6 månader premedicineras i regel inte. Flera olika läkemedelskombinationer är vanliga. Olika varianter av sederande sympatikusstimulerande läkemedel har blivit vanligare under senare tid, som klonidin och dexmedetomidin. Dessa ges vanligen som peroral lösning men kan även ges intravenöst.
Rutinmässigt ges laddningsdos av paracetamol (max oralt 30 mg/kg) i premedicineringen. Praktiskt är att ge mixtur paracetamol 24 mg/ml, 1 ml/kg på vårdavdelningen inför de flesta operationer. Inför mer smärtsamma ingrepp ges barn > 6 mån också NSAID-preparat. De yngsta barnen, <6 månader, premedicineras vanligen inte.
Premedicinering och underhåll med paracetamol
Mixtur, Supp, Tablett. Barn 6-25 kg
| Premedicinering | Underhåll första 2 dygnen 20 mg/kg kroppsvikt |
|||||
|---|---|---|---|---|---|---|
| Barnets vikt (kg) | Mixtur Alvedon 24 mg/ml | Supp Alvedon (mg) | Tablett Panodil (mg) | Mixtur Alvedon 24 mg/ml | Tablett Panodil (mg) | Supp Alvedon (mg) |
| 6-8 kg | 8,5 ml | 250 mg | - | 2,5 ml x 4 | - | 60 mg x 4 |
| 8-10 kg | 12 ml | 310 mg | - | 3,5 ml x 4 | - | 125 mg x 3 |
| 10-12 kg | 14 ml | 375 mg | - | 5 ml x 3 | - | 125 mg x 4 |
| 12-15 kg | 17,5 ml | 500 mg | - | 5 ml x 4 | - | 185 mg x 4 |
| 15-20 kg | 22 ml | 625 mg | - | 7,5 ml x 4 | - | 250 mg x 3 |
| 20-25 kg | 28 ml | 750 mg | 500 mg | 10 ml x 4 | 500 mg x 3 | 250 mg x 4 |
Paracetamol i v till barn
| Paracetamol intravenöst | Koncentration 10 mg/ml |
|---|---|
| Vikt (kg) | Dosering |
| <1 mån | 7,5 mg/kg |
| >1 mån | 15 mg/kg |
| 4-10 kg | 6-15 ml x 4 |
| 10-20 kg | 15-30 ml x 4 |
| 20-33 kg | 30-50 ml x 4 |
| 33-50 kg | 50-75 ml x 4 |
| 50-66 kg | 75-100 ml x 4 |
| >66 kg | 100 ml x 4 |
Paracetamol i uppladdningsdos och underhållsdos
| Uppladdningsdos | Underhållsdos | ||||
|---|---|---|---|---|---|
| Vikt (kg) | Mixtur 24 mg/ml | Supp. | Vikt (kg) | Mixtur 24 mg/ml | Supp. |
| 3 | 2,5 ml | S. 60 mg | 3 | 2,5 ml x 3 | S. 60 mg x 3 |
| 4 | 3,5 ml | S. 60 mg | 4 | 3,5 ml x 3 | S. 60 mg x 4 |
| 5 | 5 ml | S. 125 mg | 5 | 4 ml x 4 | S. 125 mg x 3 |
| 6-8 | 7 ml | S. 250 mg | 6-8 | 5 ml x 4 | S. 125 mg x 4 |
| 9-12 | 12 ml | S. 310 mg | 9-12 | 7,5 ml x 4 | S. 185 mg x 4 |
| 13-15 | 16 ml | 13-15 | 11 ml x 4 | ||
| Vikt (kg) | Mixtur | Tablett | Vikt (kg) | Mixtur | Tablett |
| 16-19 | 20ml | T. 500 mg | 16-19 | 13 ml x 4 | T. 250 mg x 4 |
| 20-24 | 25ml | T. 500 mg | 20-24 | 17 ml x 4 | T. 500 mg x 3 |
| 25-30 | 30 ml | T. 750 mg | 25-30 | 21 ml x 4 | T. 500 mg x 4 |
| 31-34 | 40 ml | T. 1000 mg | 31-34 | 25 ml x 4 | T. 750 mg x 3 |
| 35-42 | 40 ml | T. 1000 mg | 35-42 | 30 ml x 4 | T. 750 mg x 4 |
| 43-50 | 50 ml | T. 1250 mg | 43-50 | 35 ml x 4 | T. 1000 mg x 3 |
| 50-70 | 60 ml | T. 1500 mg | 50-70 | 40 ml x 4 | T. 1000 mg x 4 |
| >70 | 80 ml | T. 2000 mg | >70 | 40 ml x 4 | T. 1000 mg x 4 |
Bensodiazepiner
Ges ensamt eller i kombination. En vanlig standardblandning till barn är midazolam + atropin i mixtur. Denna blandning doseras enligt schema baserat på vikt. Midazolam ger ofta problemfri nålsättning om EMLA har använts. Rektalt ger man 0,3 mg/kg (max 10 mg), som nässpray 0,2 mg/kg (max 5 mg) och oralt kan 0,5 mg/kg (max 15 mg) ges.
Midazolam till barn för sedering
| Intravenöst | Rektalt | Nasalt | Oralt/PEG |
|---|---|---|---|
| 0,1 mg/kg (max 5 mg) | 0,2-0,3 mg/kg (max 7,5-10 mg) | 0,2 mg/kg (max 5 mg) | 0,3-0,5 mg/kg (max 10-15 mg) |
| Ytterligare dos kan ges enligt schema nedan | |||
| 0,05 mg/kg (efter 5 minuter) | 0,05 mg/kg (efter 20 minuter) | 0,05 mg/kg (efter 10 min) | 0,05 mg/kg (efter 20 min) |
| Minst en timmes övervakning efter senaste dos | En och en halv timmes övervakning efter senaste dos | Minst en timmes övervakning efter senaste dos |
Vissa barn, t.ex. de som är mycket oroliga eller som tidigare upplevt stora problem vid narkos kan erbjudas en tyngre premedicinering. Flunitrazepam i tablettform 0,05 mg/kg, ger efter c:a 20 minuter tung sedation som varar minst 1 timme. Denna premedicinering kan ges på vårdavdelningen och tidpunkten måste samordnas med operationsavdelningen. I vissa fall kan midazolam ges av anestesipersonal för att underlätta en besvärlig induktion. Barnet får inte vara ensamt efter det att flunitrazepam eller midazolam getts. Ett alternativ till midazolam är triazolam (Halcion). Dosering T. Halcion 0,125 mg, ½ tablett till barn som väger 20-30 kg och 0,125 mg, 1 tablett till barn som väger 30-40 kg. Äldre barn kan tycka att väntan på vårdavdelningen inför en operation är lång och orolig. Diazepam (Stesolid), tablett eller supp, 0,5 mg/kg avrundat neråt, max 25 mg rektalt, kan ge lindring.
Atropin ges efter läkarordination på operation, antingen intravenöst, p o, s c, rektalt eller sublingualt.
Premedicinering med midazolam (barn 10-25 kg)
En vanlig standardblandning till barn är midazolam + atropin i mixtur som ges per os. I tillägg ges vanligen paracetamol 30 mg/kg x 1.
Apoteksmixtur Midazolam 1 mg/ml + Atropin 0,05 mg/ml. Dosering: 0,4 mg (=0,4 ml)/kg enl. nedanstående lista. Maxdos för mixturen är 10 ml (apelsinsmak).
Midazolam 1 mg/ml + Atropin 0,05 mg/ml per os
Barn 10-25 kg. Dosen ges oralt i mixtur.
| Vikt (kg) | Mängd i ml |
|---|---|
| 10 | 4,0 |
| 11 | 4,5 |
| 12 | 5,0 |
| 13 | 5,0 |
| 14 | 5,5 |
| 15 | 6,0 |
| 16 | 6,5 |
| 17 | 7,0 |
| 18 | 7,0 |
| 19 | 7,5 |
| 20 | 8,0 |
| 21 | 8,0 |
| 22 | 8,5 |
| 23 | 9,0 |
| 24 | 9,5 |
| 25 | 10,0 |
Premedicinering med midazolam (barn 10-25 kg)
Midazolam + atropin i mixtur som blandas klart på operationsavdelningen. Midazolam 1 mg/ml blandas med Atropin 0,5 mg/ml och tillsätt stark saft till en lösning om 5–12 ml. Dosering: Midazolam 0,4 mg/kg + Atropin 0,02 mg/kg per os enl. nedanstående lista. I tillägg ges vanligen paracetamol 30 mg/kg x 1.
Midazolam 1 mg/ml + Atropin 0,05 mg/ml
Blandas på op.avd. till barn 10-25 kg. Dosen ges peroralt i mixtur.
| Vikt (kg) | Volym i ml. av blandningen | Mängd läkemedel midazolam/atropin (mg) |
|---|---|---|
| 10 | 4,4 | 4,0/0,20 |
| 11 | 4,9 | 4,5/0,225 |
| 12 | 5,5 | 5,0/0,25 |
| 13 | 5,5 | 5,0/0,25 |
| 14 | 5,55 | 5,5/0,275 |
| 15 | 6,6 | 6,0/0,30 |
| 16 | 7,15 | 6,5/0,325 |
| 17 | 7,7 | 7,0/0,35 |
| 18 | 7,7 | 7,0/0,35 |
| 19 | 8,25 | 7,5/0,375 |
| 20 | 8,8 | 8,0/0,40 |
| 21 | 8,8 | 8,0/0,40 |
| 22 | 9,35 | 8,5/0,425 |
| 23 | 9,9 | 9,0/0,45 |
| 24 | 10,45 | 9,5/0,475 |
| 25 | 11 | 10,0/0,50 |
Premedicinering för rektal administration av midazolam (barn 5-20 kg)
Midazolam + atropin i mixtur som blandas klart på operationsavdelningen för rektal administration. Midazolam 5 mg/ml blandas med 2 ml NaCl till styrkan 3 mg/ml. Dosering 0,3 mg/kg = 0,1 ml/kg. + Atropin 0,5 mg/ml blandas outspätt i midazolamblandningen.
| Vikt (kg) | Midazolam 3 mg/ml Mängd (mg) | Midazolam 3 mg/ml Volym (ml) | Atropin 0,5 mg/ml Mängd (mg) | Atropin 0,5 mg/ml Volym (ml) |
|---|---|---|---|---|
| 5 | 1,5 | 0,5 | 0,15 | 0,3 |
| 7,5 | 2,25 | 0,75 | 0,15 | 0,3 |
| 10 | 3 | 1 | 0,15 | 0,3 |
| 12,5 | 3,75 | 1,25 | 0,25 | 0,5 |
| 15 | 4,5 | 1,5 | 0,25 | 0,5 |
| 20 | 6,0 | 2 | 0,25 | 0,5 |
Flumazenil till barn
| Flumazenil 0,1 mg/ml iv | Antidot till bensodiazepinderivat | ||||
|---|---|---|---|---|---|
| 5 µg/kg (0,05 ml/kg) intravenöst en gång per minut upp till 40 µg/kg (maxdos 2 mg) | Vid utebliven effekt: kont. inf. 2-10 µg/kg/tim |
Ketamin
Ett annat alternativ, ff.a. till hjärtsjuka barn i åldern 1-4 år, är ketamin 7 mg/kg blandat med midazolam 0,3 mg/kg. I de fall barnet inte alls medverkar kan man ge ketamin intramuskulärt. Man ger 3-5 mg/kg, i enstaka fall upp till 10 mg/kg, helst i m.deltoideus. Om man inte vill ge någon injektion och barnet inte samarbetar kan undantagsvis ketamin per os ges. Detta induktionssätt är tidsödande, c:a 20 minuter, tills nålsättning kan ske. Man ger 6 mg/kg blandat i lite vätska, t.ex. Coca Cola.
Ketamin till barn
| Ketamin (Ketalar®) | 10 mg/ml | 50 mg/ml |
|---|---|---|
| Iv bolus: | 0,5 mg/kg | Iv infusion 0,02-0,12 mg/kg/tim |
| Rektalt | 4-5 mg/kg | |
| Esketamin (Ketanest®) | 5 mg/ml | 25 mg/ml |
| Rektalt | 3 mg/kg | |
| Nasalt | 1,5 mg/kg | |
| Skall kombineras med Midazolam eller Dexmedetomidin! | ||
Pentothal
Rektal induktion med tiopental (Pentocur – ”Pentorect/Sovsvans”) kan ges till små barn 1-4 år (10-20 kg) om man inte vill sätta nål då barnet är vaket. Detta är en äldre form av anestesi som knappast används alls längre. Pentotal kan ges rektalt i dosen 30 mg/kg från en lösning om 100 mg/ml. Denna premedicinering fungerar som narkosinduktion och ges på operationsavdelningen. Viktgränserna är inte skarpa, denna induktion fungerar ofta bra till känsliga barn med vikt 5-30 kg. Maxdosen rektalt är 600 mg Pentotal. Pentorect kan användas som enda narkosform för mindre kirurgiska ingrepp eller då man endast vill att barnet skall ligga still som t.ex. under röntgenundersökningar och vissa radiologiska interventioner.
Pentothal för intravenös induktion 25 mg/ml: 5 mg/kg i v 0,2 ml/kg

NSAID-preparat som kan användas till mindre barn är mixtur Brufen och supp Voltaren
Premedicinering med mixtur Brufen® 20 mg/ml
Till barn 6-10 kg (> 6 mån)
| Vikt (kg) | Dosering (ml) |
|---|---|
| 7 kg | 2,5 ml x 3 |
| 8 kg | 3,0 ml x 3 |
| 9 kg | 3,5 ml x 3 |
| 10 kg | 4,0 ml x 3 |
Ibuprofen till barn (postoperativt)
| Ibuprofen | Oral suspension 20 mg/ml |
|---|---|
| ≥ 6 mån 7,5 mg/kg x 4 alt. 10 mg/kg x 3 | Max 1200 mg/dygn |
| 0,375 ml/kg x 4 alt. 0,5 ml/kg x 3. | Max 60 ml/dygn. |
Premedicinering med stolpiller diklofenac (Voltaren®) 25 mg
Till barn > 1 år och > 10 kg.
| Vikt (kg) | Dosering av stolpiller (antal) |
|---|---|
| 10 kg | ½ supp x 2 |
| 12,5 kg | ½ supp x 2 |
| 15 kg | ½ supp x 3 |
| 20 kg | 1 supp x 2 |
| 25 kg | 1 supp x 3 |
| 30-40 kg | 1½ supp x 3 |
Diklofenac (Voltaren®) till barn
| Vikt (kg) | Supp. | Tablett |
|---|---|---|
| 8-14 | 25 mg | 25 mg |
| 15-19 | 25+0+25 mg | 25+0+25 mg |
| 20-24 | 25+0+25 mg | 25+0+25 mg |
| 25-27 | 50+0+25 mg | 25+0+25 mg |
| 30-34 | 50+0+25 mg | 50+0+25 mg |
| 35-40 | 50+0+50 mg | 50+0+50 mg |
| 40-50 | 50+0+50 mg | 50+0+50 mg |
| >50 kg | 50+50+50 mg | 50+50+50 mg |

Praktiska råd inför anestesi av barn
Fasta för barn inför anestesi
- 2 timmars fastetid på klara vätskor
- 6 timmars fastetid på allt annat än klara vätskor
- Före 6 månaders ålder gäller 4 timmars fasta på bröstmjölk (och likvärdig ersättning)
- Amning efter 6 månaders ålder – 4 eller 6 timmars fasta?
- Piggelin är inte att betrakta som klar vätska

Några anestesirutiner
- En (1) förälder följer med in till operationssalen om barnet är över 4 månader.
- Gräns för poliklinisk vård: 3 månaders ålder (korrigerad ålder).
- Atropin bara på indikation
- Alltid kuffade tuber
- Tubläge (cm i mungipan) = patientlängd (cm)/10 + 5. Nasalt: + 20%
- Propofol 5 mg/ml, lidokain behövs ej
- Volympumpar (20 kg gräns), inga barnaggregat
- Ofta TIVA men aldrig TCI < 16 års ålder
- Mkt EMLA, även nyfödda.
Några vanliga anestesiformer för barn
- Induktion: Propofol 5 mg/ml (som infusion 10 mg/ml); Pentothal 25 mg/ml (bara på hjärtsal); Esketamin (olika koncentrationer beroende på barnets storlek, ofta 1 eller 5 mg/ml)
- Gas: Sevofluran (maskinduktion, larynxmask). Isofluran (hjärtanestesier, neurokirurgi). Desfluran (övriga intubationsnarkoser).
- Opioid: Fentanyl 50 mcg/ml; Remifentanil 10 eller 25 mcg/ml. Alfentanil används inte rutinmässigt. Morfin finns.
- Relaxantia: Rocuronium 10 mg/ml. (Celokurin 50 mg/ml finns alltid uppdraget, liksom atropin)
Anestesiinduktion
- Propofol 3-6 mg/kg iv (10 mg/ml = 0,3-0,6 ml/kg)
- Propofol i infusion 15-12-9-6 mg/kg/h (sänk var 10:e min)
- Ketamin (Ketalar) 2 mg/kg iv (10 mg/ml = 0,2 ml/kg)
- + Midazolam 0,1-0,3 mg/kg iv (5-10 mg/kg im)
- Pentothal 4-5 mg/kg iv (25 mg/ml = 0,2 ml/kg)
- Atropin 10 μg/kg (max 0,5 mg) iv (0,5 mg/ml = 0,02 ml/kg)
- Robinul 5 μg/kg (max 0,2 mg) iv (0,2 mg/ml=0,025 ml/kg)
Antkolinergika ges endast på indikation!


Muskelrelaxantia
- Suxameton (Celocurin®) 1-2 mg/kg iv (50 mg/ml=0,03 ml/kg). Ge alltid atropin i förväg = histaminfrisättning kan ge bronkospasm
- Rocuronium 0,6 mg/kg iv (10 mg/ml=0,06 ml/kg)
- Robinul-Neostigmin® 0,02 ml/kg iv (max 2,5 mg) (2,5 mg/ml)
- Vid TOF-mätning: Justera ned strömstyrkan till 25 mA på barn under 2 år
Opioider
- Fentanyl
- Induktion: iv 2 μg/kg (50 μg/ml=0,04 ml/kg)
- Alfentanil
- Induktion: iv 10-20 μg/kg
- Underhåll TIVA: 30 μg/kg/h
- Morfin
- Bolus: < 3 mån: iv 30-50 μg/kg
- 3-12 mån: iv 50-100 μg/kg
- > 12 mån: iv 100-200-(300) μg/kg
- Infusion iv: 5-30 μg/kg/h
- Remifentanil (Ultiva)
- Induktion med relax: iv 1-3 μg/kg
- Intubation utan relax (> 6 mån): iv 4 μg/kg
- Underhåll TIVA: 0,25-1 μg/kg/min
- Icke intuberat barn: iv 0,2-0,3 μg/kg
- Naloxon
- (400 μg/ml -10 kg ≈ 0,075 ml) iv 2-4-(10) μg/kg
MAC värden för Sevofluran
- Nyfödd: 3,3%
- 6 mån: 3%
- 12 år: 2,5%

Antiemetika
- PONV-risk: > 3 års ålder, lång anestesi, ögon/ÖNH-kirurgi, åksjuka, tid PONV
- Profylax: Propofolinduktion – Evakuera luft ur ventrikeln – Håll pat väl syresatt
- Ondansetron iv 0,1 mg/kg (max 4 mg)
- Betapred iv 0,2 mg/kg (max 4 mg)
- Dridol (ej till barn < 2 år) iv 0,02 mg/kg (max 1,25 mg)
Perifera analgetika
- Ketorolak (Toradol®) 0,3 mg/kg x 4 iv (ej < 3-6 mån, COX 1+2)
- Parecoxib (Dynastat®) 0,5 mg/kg x 1 iv (ej < 3-6 mån COX 2)
- Ibuprofen 7,5 mg/kg x 3-4 po (ej < 3 mån COX 1+2)
- Paracetamol po 15 mg/kg x 4 (första 3 dygnen 20-25 mg/kg x 4)
- Paracetamol iv 15 mg/kg x 4 (använd iv ffa första postoperativa dygnet)
Maxdoser för lokalanestesimedel till barn
- Lidokain: 5 mg/kg
- Lidokain + adrenalin: 7 mg/kg
- Ropivakain: 2-3 mg/kg
- Mepivakain: 5 mg/kg
- Bupivakain 2 mg/kg
- Levobupivakain: 2 mg/kg
Gäller barn > 3 mån. baseras på idealvikt
Regional anestesi
- Spinal: Marcain spinal®: 0,3-0,4 mg/kg
- Sacral: Ropivakain 1-2 mg/kg
- EDA (1-12 år): Ropivakain (Narop)
- Bolus: 2 mg/kg
- Infusion 0,4-1 mg/kg/h
Storlek på endotrachealtuber till barn
| Ålder | 0 | 3 mån | 1 år | 5 år | 9 år | 12 år | 14 år | > 15 år |
|---|---|---|---|---|---|---|---|---|
| Vikt | 3 kg | 5 kg | 10 kg | 20 kg | 30 kg | 40 kg | 50 kg | > 50 kg |
| Endotrakealtub inv. diameter (mm) | 3 | 3.5 | 4 | 5 | 6 | 7 | 7 | 7 |
CVK storlekar på barn
| Kroppsvikt | Grovlek på CVK | Kateterlängd |
|---|---|---|
| <10 kg | 3–5 French | 4–6 cm |
| 10–30 kg | 5–6 French | 6–8 cm |
| >30 kg | 7 French | 10–15 cm |
Larynxmask storlek till barn
| LMA-storlek | Patientvikt | Kuffvolym (ml) | Max ETT-diameter |
|---|---|---|---|
| 1 | < 5 kg | 4 ml | 3.5 |
| 1.5 | 5–10 kg | 7 ml | 4 |
| 2 | 10–20 kg | 10 ml | 4.5 |
| 2.5 | 20–30 kg | 14 ml | 5 |
| 3 | 30–50 kg | 20 ml | 6 |
| 4 | 50–70 kg | 30 ml | 6 |
| 5 | 70–100 kg | 40 ml | 7 |
Laryngoskopblad storlek till barn
| Ålder | Macintosh | Miller |
|---|---|---|
| Mycket för tidigt född | ej tillämpligt | 0 |
| För tidigt född | 0 | 0 |
| Nyfödd / litet spädbarn | 0 | 0 |
| Spädbarn upp till 2 års ålder | 1 | 1 |
| 2–8 års ålder | 2 | 2 |
Normalfysiologiska värden för barn

Normal längd och vikt hos barn
| Ålder | Längd (cm) | Vikt (kg) |
|---|---|---|
| Nyfödd | 50 | 3,5 |
| 3 mån | 60 | 6 |
| 1 år | 75 | 10 |
| 3 år | 95 | 15 |
| 7 år | 120 | 25 |
| 10 år | 140 | 30 |
Normalfysiologiska värden för barn
| Puls hr/min | Blodtryck Syst/Dias mmHg | Andningsfrekvens | Blodvolym | Hb-värden (g/l) |
|
|---|---|---|---|---|---|
| Nyfödd | 100-180 | 60/35 (MAP 40-45) | 40-60 | 85 ml/kg | 150-180 |
| 0-6 mån | 100-160 | 60-90/30-60 | 30-60 | 85 ml/kg | 90-100 |
| 6-12 mån | 100-160 | 80-95/45-65 | 25-50 | 85 ml/kg | 100 |
| 1-2 år | 100-150 | 85-105/55-65 | 25-35 | 80 ml/kg | 100 |
| Förskola | 70-110 | 95-105/55-65 | 20-35 | 75 ml/kg | 100-110 |
| Skolålder | 65-110 | 95-115/55-70 | 18-30 | 75 ml/kg | 110-120 |
| Tonår | 60-90 | 110-130/65-80 | 12-16 | 75 ml/kg | 120-130 |
Barnanestesi Pocketguide

TIVA för barnanestesi
Arbetsbeskrivning
- Fast placering av sprutpumpar med läkemedel: remifentanil överst och propofol längst ner.
- Sprutpumpen med remifentanil skall vara inställd på mikrogram/kg/minut.
- Sprutpumpen med propofol skall vara inställd på mg/kg/timme.
- Backventil till infusionen med remifentanil.
- Undvik blodtrycksmanschett på samma arm.
Inledning anestesi
Preoxygenering ges med 80% syrgas. Patienten ventileras med andningsmask och andningsblåsa tills patienten är redo för nedläggning av larynxmask eller intubation.
- Bolus propofol 5 mg/ml (”barnpropofol”) 3 – 6 mg/kg iv.
- Bolus fentanyl 1 – 3 mikrogram/kg iv vid indukation.
- Påbörja infusionen med remifentanil 0,5 mikrogram/kg/min när barnet har somnat.
- Atropin 0,01 mg/kg iv ges enbart på indikation.
Om anestesin börjar med sevofluran i inhalation (till exempel när venkanyl saknas) kan den omvandlas till TIVA efter att barnet har somnat. Halva bolusdosen med propofol ges då och övriga mediciner enligt tidigare protokoll.
Intubation
- Minimera användningen av muskelrelaxantia.
- Remifentanil 4 mikrogram/kg ger vanligtvis bra intubationsförhållanden i kombination med
- Propofol 3,5 mg/kg
- Obs! Intubera inte när stämbanden är centrerade! Detta kan skada stämbanden.
Underhåll
- Remifentanil 0,5 – 1,0 mikrogram/kg/min
- Propofol 8 – 12 mg/kg/h som gradvis kan reduceras till 6 mg/kg/h.
Doserna justeras i förhållande till kliniken.
Avslutning
Infusioner med propofol och remifentantil stängs av när man närmar sig slutet av operationen.
Tänk på att ge bolus fentanyl 1 – 2 mikrogram/kg iv för postoperativ smärtlindring.
Ventilatorn fortsätter att gå tills patienten vaknar och kan extuberas eller larynxmasken tas ut.
Lokalbedövning
God lokalanestesi/regionalanestesi bör ges till så många patienter som möjligt. Vid hudförslutning av operationssår kan lokal sårinfiltration ges med bupivacain 2,5 mg/kg 0,5 ml/kg.
Läkemedelsblandning
- Remifentanil 50 mikrogram/ml: 2 mg remifentanil löses i 40 ml 0,9 % NaCl.
- Propofol ges i koncentrationen 5 mg/ml
Referenser
- Solheim A, Raeder J. Remifentanil kontra fentanyl för propofolbaserad anestesi vid ambulatorisk operation hos barn. Ambulatorisk kirurgi. 2011 mars; 17 – 20.
- Klemola UM, Hiller A. Tracheal intubation efter induktion av anestesi barn med propofol – remifentanil eller propofol rokuronium. Kan J Anaesth. 2000 September, 47 (9): 854 – 9.
- Förfaranden från Ahus: ”Narkos för barn – TIVA hos patienter under 16 år”, version 1.4, datum 24.01.2014.
Cirkulation hemodynamik
- Det finns inga bra data på blodtrycksgränser för barn (delvis för att komplikationer är ovanliga)
- Cirkulation och perfusion får bedömas med hjälp av flera modaliteter (laktat, diures osv.)
- Man får klara sig utan PA katetrar och även de flesta andra invasiva CO mätningar
- NIRS används mycket
- Glöm inte bort kapillär återfyllnad! Mest användbart i akutlägen (kan användas för att uppskatta CO, dock ej SVR
Tumregler för peroperativt MAP
- Prematur eller nyfödd: MAP ≥ antalet gestationsveckor
- Upp till ett års ålder: MAP ≥ 45 mm Hg
- 1-5 år: MAP ≥ 50 mm Hg
- 5 år och uppåt: MAP ≥ 50-60 mm Hg
Målvärden för blodtryck på barn i generell anestesi (Mean arterial pressure - MAP i mmHg)
| Ålder | Sövd | Vaken |
|---|---|---|
| 0-3 mån | 42-47 | 52 |
| 3-6 mån | 45-52 | 57 |
| 6-12 mån | 51-57 | 63 |
| 1-3 år | 51-57 | 63 |
| 3-6 år | 54-61 | 68 |
| 6-14 år | 58-65 | 70 |
| > 14 år | 58-65 | 73 |
Blodtryckshöjande och inotropa läkemedel
- Samma läkemedel kan användas som för vuxna
- Noradrenalin är normalt första valet, startdos 25-100 ng/kg/min
- Adrenalin kan ges som inotropi, 10-30 ng/kg/min
- Dopamin är ett alternativ, 5-20 ng/kg/min
- Milrinon för inotropi + afterload-reduktion, 0,3-0,7 μg/kg/min
- Ca2+ infusion kan användas om S-Ca ligger lågt
Vasopressor/Inotropi
- Calciumgluconat 10 ml = 2,25 mmol Ca2+ : 0,25-0,5 ml/kg iv
- Fenylefrin 100 μg/ml, 1-5 μg/kg iv
- Efedrin 50 mg/ml → späd till 5 mg/ml: 0,1 mg/kg iv
- Noradrenalin 20 μg/ml – bör ges i kontinuerlig infusion i CVK: 0,05-0,5 μg/kg/min iv
- Adrenalin 0,1 mg/ml: i bolusdoser: 0,1→1→10 μg/kg iv
- Adrenalin i kontinuerlig infusion 20 μg/ml – bör ges i CVK : 0,01-0,5 μg/kg/min iv

MAC-värden för barn vid inhalationsanestesi
MAC-värden för Sevofluran i olika åldrar på barn
| Patientens ålder (år) | Sevofluran i syrgas (%) | Sevofluran i 65% N2O/ 35% O2 |
|---|---|---|
| 0 - 1 månad * | 3.3% | Ej bestämd |
| 1 - < 6 månader | 3.0% | Ej bestämd |
| 6 månader - < 3 år | 2.8% | 2,0 %** |
| 3 till 12 år | 2.5% | Ej bestämd |
**Hos pediatriska patienter 1- <3 år gamla användes 60% N2O/40% O2

Laryngospasm hos barn
Riskfaktorer
- Övre luftvägsinfektion (nyligen genomgången viros)
- feber
- produktiv hosta
- färgad slemsekretion inom 2 veckor
- Astma
- Kikhosta inom 6 månader
- RS virus
- Låg ålder
- ÖNH-kirurgi
- Luftvägsmanipulationer
- Slemsekretion i luftvägarna eller blödning
Profylax
- Överväg att skjuta upp operationen om möjligt
- IV-induktion
- Nasalt sammandragande droppar (”Nezeril”)
- Antikolinergika; Glykopyrronium (Robinul) eller Atropin i.v.
- Extubation i sidoläge
- Små doser propofol vid uppvaknande och extubation
- Undvik slem från luftvägarna eller blödning
- Lidokain iv 1 mg/kg
- Racepinefrin (racemiskt adrenalin)
Åtgärder och behandling
- Ta bort utlösande stimuli
- Käklyft
- 100% O2 med mask
- Ring en kollega (be om assistans)
- Maskventilation för hand + PEEP
- Muskelavslappning i uttalade fall – mättnad under 90% (subklinisk dos suxametonium kan vara tillräckligt)
- Atropin för att undvika bradykardi och hypotoni
- Intubation vid otillfredsställande luftväg
- HLR till slut
Om intravenös infart finns
- Propofol 0,5-3,0 mg/kg
- Suxametonium (Celocurin) 0,25-2 mg/kg (subklinisk dos kan vara tillräcklig)
- + Atropin 10 mikrogram/kg vid hög dos suxametonium
Om intravenös infart inte finns
- Överväg intraosseös nål!
- i.o. Suxametonium 4 mg/kg


Vätsketerapi till barn
- Albumin 5% är standard vid volymsbehov
- Ringer-Acetat fungerar i de flesta lägen
- Blod, trombocyter osv. baserat på behov
- Allt kan ges i bolusar om 10 ml/kg över 1-4 timmar
- Om det är bråttom är det enklast att ge volym direkt med en spruta (går snabbt till små barn < 10 kg)
- Hb gränser är omdiskuterat för hjärtfriska barn, bör dock klara sig med Hb 80-90 g/L
Basalt vätskebehov (Använd 4/2/1-regeln)
- 0 – 10 kg → 4 ml/kg/timme
- 10 – 20 kg → 40 ml/timme + 2 ml/kg/timme för vikt > 10 kg
- > 20 kg → 60 ml/timme + 1 ml/kg/timme för vikt > 20 kg
Kliniska tecken på dehydrering barn
| Symtom/ tecken | Mild | Måttlig | Svår |
|---|---|---|---|
| Viktminskning | < 5 % | 5–10 % | > 10 % |
| Deficit (ml/kg) | < 50 | 50–100 | > 100 |
| Allmäntillstånd | Törstig och orolig | Törstig, orolig eller slö, halonerad | Mycket slö till komatös, kall, grå, cyanotisk |
| Slemhinnor | Normala, fuktiga | Torra | Mycket torra |
| Hudturgor | Normal | Nedsatt | Uttalat nedsatt |
| Fontanell | Normal | Insjunken | Mycket insjunken |
| Puls | Normal | Takykard | Takykard, svag puls |
| Kapillär återfyllnad | < 2 sek | Långsam > 2 sek | Mycket långsam |
| Blodtryck (systoliskt) | Normalt | Normalt/lågt | Lågt |
| Andning | Normal | Djup | Djup och snabb |
| Diures | < 2 ml/kg/h | < 1 ml/kg/h | < 0,5 ml/kg/h |
Barnets totala vätskebehov
Vätskebehov per kg kroppsvikt (Holliday-Segar)
| Vikt (kg) | Mängd per dygn |
|---|---|
| Barn födda före v.37 och under neonatalperioden | Se PM för patienter på Neonatal |
| < 5 kg | 150 ml/kg |
| 5 -10 kg | 100 ml/kg |
| 11 - 20 kg | 1000 ml + 50 ml för varje kg över 10 kg |
| > 20 | 1500 ml + 20 ml för varje kg över 20 kg |
Peroperativt vätskebehov (Ringer-Acetat = standard)
- Barn < 10 kg: 10 ml/kg/timme första 1-2 timmarna
- Barn > 10 kg: 3 – 5 ml/kg/timme första 1-2 timmarna
- Sedan 1-2 ml/kg/timme + uppmätta/uppskattade förluster
- 3:e rumsförlust: 1-10 ml/kg/timme beroende på typ av kirurgi
Vid behov av bolusdoser av vätska
- Ringer-Acetat: 5 – 10 – 20 ml/kg
- Albumin 5% 5 – 10 – 20 ml/kg
- Blodprodukter: 5 – 10 – 20 ml/kg
Rekommendationer för barn vid stor blödning
- Erytrocytkoncentrat 10 ml/kg i upprepade doser
- Plasma 10–20 ml/kg
- Trombocytkoncentrat 5–10 ml/kg
- Kryoprecipitat 5 ml/kg
- Fibrinogenkoncentrat 30 mg/kg
- Tranexamsyra 10–15 mg/kg
- Rekombinant faktor VIIa 90 μg/kg
Glukostillförsel peroperativt
- Glukos 10% + 40 Na/20 K
- 3 ml/kg/h → styr efter b-glukos!
- Indikationer
- Barn < 1 vecka om pågående glukos-infusion preoperativt
- Metabol sjukdom
- Tillväxthämmade nyfödda
Postoperativt vätskebehov
- Ge 75% av 4/2/1-regeln 1:a operationsdygnet (pga förhöjt ADH)
- Ringer-Acetat
- Glukos 10% + 120 Na/20 K (Reducera elektrolyter för barn < 6 mån)
Bolusdoser vätska till barn
| Typ av infusion | Volym | Storlek av volymsförlust |
|---|---|---|
| Kristalloid | 10-20 ml/kg | Vid 5-10 % volymsförlust |
| Albumin 5% | 5-10 ml/kg | Vid 10-20% volymsförlust |
| Blod | 10-20 ml/kg | Vid >20% blodförlust alt efter Hb |
| Plasma | 10-20 ml/kg | Vid >50% blodförlust alt efter ROTEM |
Elektrolytinnehåll i förluster av olika kroppsvätskor (mmol/l)
| Lokal | Na (mmol/l) | K (mmol/l) | Cl (mmol/l) | HCO3 (mmol/l) | H (mmol/l) |
|---|---|---|---|---|---|
| Ventrikel | 20–60 | 14 | 140 | 60–80 | |
| Galla | 145 | 5 | 105 | 30 | |
| Diarré/kolostomiförluster | 30–140 | 30–70 | 20–80 | ||
| Förluster från ileum vid höga flöden | 100–140 | 4–5 | 75–125 | 0–30 | |
| Förluster från ileum vid lägre flöden | 50–100 | 4–5 | 25–75 | 0–30 | |
| Dränage eller fistel från pancreas | 125–138 | 8 | 56 | 85 | |
| Förluster från jejunum | 140 | 5 | 135 | 8 | |
| Polyuri | Varierar | Varierar |
Total intravenös vätsketillförsel att utgå ifrån under de första levnadsdygnen
| Ålder | Volym |
|---|---|
| Levnadsdygn 1 | 60–70 ml/kg/dygn |
| Levnadsdygn 2 | 70–80 ml/kg/dygn |
| Levnadsdygn 3 | 80–100 ml/kg/dygn |
| Från fyra dygns ålder | 100 ml/kg/dygn |
Beräknat vätskebehov för intravenös underhållsbehandling av barn och ungdomar
| Vikt | Dagligt vätskebehov (ml/24 tim) | Vätskebehov per timme (ml/tim) |
|---|---|---|
| < 10 kg | 100 ml/kg/24 timmar | 4 ml/kg/tim |
| 10–20 kg | 1 000 ml + (50 ml/kg/24 tim för varje kg mer än 10 kg) | 40 ml/tim + (2 ml/kg/tim för varje kg mer än 10 kg) |
| > 20 kg | 1 500 ml + (20 ml/kg/24 tim för varje kg över 20 kg*) | 60 ml/tim + (1 ml/kg/tim för varje kg över 20 kg)* |
Preoperativ tillförsel av volym underhållsvätska
| Patientvikt | Volymsbehov enligt Holliday och Segar/dygn | Exempel basal tillförsel (ml/dygn) | Preoperativ underhållsvätska (ml/dygn) |
|---|---|---|---|
| ≤ 10 kg | 100 ml/kg | 8 kg 8 × 100 = 800 | 800 × 0,8 = 640 |
| 10–20 kg | 1 000 ml + 50 ml/kg för varje kg över 10 kg | 15 kg 1 000 + 5 × 50 = 1 250 | 1 250 × 0,8 = 1 000 |
| ≥ 20 kg | 1 500 ml + 20 ml/kg för varje kg över 20 kg | 25 kg 1 500 + 5 × 20 = 1 600 | 1 600 × 0,8 = 1 280 |
Peroperativ vätskeersättning
| Patientvikt | Basal vätskeersättning | Efter 1-2 timmar | Kompensera för tredje rums förluster: |
|---|---|---|---|
| ≤ 10 kg | 10 ml/kg första 1-2 timmarna | 1-2 ml/kg/t + uppmätta / uppskattade förluster | 1-10 ml/kg/t beroende på typ av operation |
| 10–20 kg | 3-5 ml/kg första 1-2 timmarna | 1-2 ml/kg/t + uppmätta / uppskattade förluster | 1-2 ml/kg/t + uppmätta / uppskattade förluster |
| ≥ 20 kg | 3-5 ml/kg första 1-2 timmarna | 1-2 ml/kg/t + uppmätta / uppskattade förluster | 1-2 ml/kg/t + uppmätta / uppskattade förluster |
Volym postoperativ underhållsvätska
| Patientvikt | Basalt volymsbehov, /dygn | Exempel basal tillförsel (ml/dygn) | Efter postoperativ reduktion (ml/dygn) |
|---|---|---|---|
| ≤ 10 kg | 100 ml/kg | 8 kg 8 × 100 = 800 | 800 × 0,7 = 560 |
| 10–20 kg | 1 000 ml + 50 ml/kg för varje kg över 10 kg | 15 kg 1 000 + 5 × 50 = 1 250 | 1 250 × 0,7 = 875 |
| ≥ 20 kg | 1 500 ml + 20 ml/kg för varje kg över 20 kg | 25 kg 1 500 + 5 x 20 = 1 600 | 1 600 × 0,7 = 1 120 |
Blödning
Blodvolym: 70-90 ml/kg
Blödning ersätts efter volymsförlust i % av blodvolymen
- 5-10 % Ringer-Acetat
- > 10 % + Albumin 5%
- > 20 % + Blod
- > 50 % + Plasma
Massiv blödning
- Styr via tromboelastogram!
- Utan tromboelastogram:
- Ge Blod/Plasma/Trombocyter i förhållandet: 1:1:0,5
Om koagulationsrubbning
- + Trombocyter 5-10 ml/kg
- + Fibrinogen 30-70 mg/kg
- + Cyklokapron 15 mg/kg
OBS
- Temperatur > 36,5°C
- pH > 7,2
- följ s-Ca
- Hb > 90 g/L


Regionalanestesi till barn

Regional anestesi
- Spinal: Marcain spinal®: 0,3-0,4 mg/kg
- Sacral: Ropivakain 1-2 mg/kg
- EDA (1-12 år): Ropivakain (Narop®)
- Bolus: 2 mg/kg
- Infusion 0,4-1 mg/kg/h
Respiratorbehandling av barn
- Mindre lungvolym/kg, större anatomiskt dead space, och större andningsarbete än vuxna
- Högre metabolism = högre O2 konsumtion
- En normal expiration i vila gör att lungan hamnar under sin closing capacity
- Avsaknad av bronkioalveolära förbindelser (ökad atelektasrisk)
- Små barn desaturerar snabbt vid apné
- Preoxygenering kan vara svårt vid induktion
- Man har sällan tid att leta efter rätt prylar när det blir allvar…
Ventilation respiratorinställningar
- Vanligtvis tryckkontrollerad ventilation på barn (TK, TU eller VKTS vanligaste mode)
- Tidalvolym vanligen 6-7 ml/kg , PEEP 5 som standard (ibland högre)
- Helst FiO2 < 0,5
- Rekryteringar kan (och bör) göras som vanligt men ger ofta inte lika goda resultat som på vuxna
- Hur mycket läckage som kan tolereras från en okuffad tub är en omdiskuterad fråga…
- NAVA ventilation används ibland (kanske för sällan)
NIV
- Kan köras med hel mask, nasal mask, ”stickpropp” eller nasal tub
- Hel mask fungerar bäst på större barn, nasal mask eller stickpropp på små barn
- Nasal tub kan funka men stör ofta patienterna => mycket fäktande och dålig andning bäst förutsättningar om patienten går från nasal intubation till NIV
- NIV har blivit ovanligt på barn-IVA efter att högflödesgrimmorna kom
- Kräver kompetenta usk för att fungera
Ventilation – tips inför extubation
- Små barn måste vara ganska vakna för att undvika apné efter extubation
- Helst PEEP 5 och TU 5-7, FiO2 < 0,35
- Sug rent i svalg och lediga näsborrar, ge näsdroppar v.b
- Solu Cortef 5 mg/kg (max 100 mg) kan ges när patienten legat i respirator några dagar
- Micronefrin racemiskt adrenalin) i nebulisator är bra för mindre barn som avsvällande i övre luftvägarna, 0,05 ml/kg, max 0,75 ml (ej i tub eller i tät mask)
- Högflödesgrimma är mycket användbart om man tror att det blir jobbigt för patienten efter extubation
Sedering av barn i respirator
Målsättning
- Lugna barn utan stresspåslag eller smärta
- Får gärna vara helt vakna om de tål det
- Mindre barn tolererar ofta att vara vakna med tub klart bättre än vuxna
- Viktigt att förklara målsättningen för föräldrarna
- Smärta kan vara svårtolkat (magknip t.ex.)
- Övertyga kollegorna på operation om att lägga en EDA så ofta det bara går (förenklar enormt mycket)
Behandling
- Morfin är standardbehandling som analgesi (normalt upp till 30 mikrog/kg/h)
- Man kan rotera till ketobemidon eller oxycodon efter en vecka
- Dexmedetomidine är nu förstahandsval för sedering , normalt 0,4 -1,4 mikrog/kg/h (Barn < 3 månader skall troligen max ha 1,0 mikrog/kg/h)
- Propofol kan användas, helst inte för barn < 1 år och helst inte > 4 mg/kg/h underlättar dock extubation av större barn
- Fenemal (fenobarbital ) är ett bra komplement som sällan påverkar andning eller cirkulation; 5 mg/kg, max 3 ggr/dygn kan ges
Förslag på strategi inför extubation
- Skruva ned opioidtillförseln till den lägsta nivå du tror behövs, helst redan dagen innan
- Komplettera med paracetamol
- Sänk dexmedetomidin till 0,4-0,8 mikrog/kg/h , byt till propofol eller kombinera dem
- Om midazolam används, sätt ut detta tidigt på morgonen (ett jobb för jouren)
- När respiratorinställningarna medger det, stäng av propofol, behåll lite dexmedetomidin om detta pågår, och vänta på att patienten vaknar
- Större patienter kan extuberas med lite propofol kvar (1-2 mg/kg/h) för att få ett lugnare uppvaknande
Intuberade barn – farmakologisk grundbehandling
Infusion morfin/oxikodon + Infusion/intermittent klonidin/dexdor
Tillägg vb:
- 0-1 månad: infusion midazolam
- 1-12 månader: Propofol <24 h annars midazolam
- >12 månader: Propofol
Obs barn <3 mån risk ackumulering bl.a. opioid och midazolam. Sänk dos efter några timmars uppladdning
Kort om tolerans och uttrappning
Opioidrotation 1 g/v morfin/oxykodon-infusion, konverteringsfaktor 1:1.
Vid beh >5d (gäller även midazolam) minskning 15-20% per dygn. Om mer än 9 dygns behandling minskning med 10% per dygn. Vid samtidig sänkning midazolam/opioid minskning 15% per LM och dygn. Vid låga doser (morfin 5 ug/kg/t, midazolam 0,05 mg/kg/tim) växla till p.o. beredning.
Exempel övriga vanliga läkemedel
- Sedativa LM:
- Ketamin/esketamin
- Fenobarbital (Fenemal) (obs ackumulering, s-konc efter 2-3 d beh)
- Smärtlindrande LM:
- Ketamin/esketamin
- Metadon (komplettering vid höga doser opioid >5 dagar eller vid uttrappning)
Läkemedel för sedering
| Läkemedel | Typ av läkemedel och receptorbindning | Indikation och dosering | Förlängd halveringstid | Övrig info |
|---|---|---|---|---|
| Alfentanil | Kortverkande opioid, x20 potents jämfört med iv morfin | Procedur-relaterad smärta 5–10 µg/kg | 1) leversvikt 2) barn 0–3 mån | Risk för apné och rigiditet i bröstkorgen (speciellt spädbarn) |
| Dexmedetomidin | Kortverkande α2-adrenoceptoragonist | Sedering Inf. 0.3–1.4 µg/kg/h | 1) leversvikt 2) barn 0–3 mån | Risk för bradykardi Undvik hos patienter med AV-block II–III utan pacemaker |
| Esketamin | S-enantiomer av racemiskt ketamin, NMDA-receptorantagonist | Sedering, smärtlindring Inf. 0.1–0.25 (0.6) mg/kg/h | 1) leversvikt 2) barn 0–3 mån | Ökad sekret i luftvägar Risk för oro, hallucinationer – dämpas av andra sedativa |
| Fenobarbital | Långverkande barbiturat, dämpar CNS via GABA-A-receptorer | Sedering, inj 5 mg/kg (max 100 mg per dos, x3 per dygn) | 1) leversvikt 2) barn 0–1 mån | Inducerar CYP450-enzymer i levern, kan öka nedbrytning av warfarin |
| Fentanyl | Opioid, x100 potents jämfört med iv morfin | Procedur-relaterad smärta Inf. 0.5–1 µg/kg | 1) leversvikt 2) barn 0–3 mån | Risk för apné och rigiditet i bröstkorgen (speciellt spädbarn) Takykardi vid infusion |
| Ketamin | R+S ketamin (racemist), S-delen är NMDA-receptorantagonist | Sedering, smärtlindring Inf. 0.2–0.5 (1) mg/kg/h | 1) leversvikt 2) barn 0–3 mån | Ökad sekret i luftvägar Risk för hallucinationer, oro – dämpas av andra sedativa |
| Klonidin | α2-adrenoceptoragonist (hämmar smärtsignaler till hjärnan) | Sedering, smärtlindring Inf. 0.5–2 µg/kg/h Inj. 1–2 µg/kg alt. po 2–3 µg/kg x4–8 | 1) njursvikt 2) barn 0–1 mån | Risk för bradykardi och hypotension vid högre doser |
| Melatonin | Epifyshormon, involverat i kontroll av dygnsrytm | 1–4 år: 1–2 mg 5–18 år: 2–5 mg | Ges 60–90 minuter innan önskad sömn | |
| Metadon | Långverkande opioid även NMDA-receptorantagonist (minskar opioidtoleransutveckling) | Uttrappning opioider Svår kronisk smärta Dosering se kapitel metadon | leversvikt | Lång halveringstid Farmakokinetik nyfödda–vuxna varierar Interaktion med många lm Risk för QT-förlängning |
| Midazolam | Bensodiazepin, GABA-A-receptoragonist | Sedering Infusion 0.05–0.2 mg/kg/h Helst po. vid uttrappning | 1) njursvikt 2) leversvikt 3) barn 0–3 mån | Andningsdepression Ökad risk för IVA-delirium Absorberas i ECMO-cirkeln |
| Morfin | Opioid | Smärtlindring Infusion 5–30 µg/kg/h | 1) njursvikt 2) leversvikt 3) barn 0–3 mån | Nyfödda: stor variation i halveringstid |
| Oxykodon | Opioid, ekvipotent med morfin iv | Smärtlindring Infusion 5–30 µg/kg/h | 1) leversvikt 2) barn 0–3 mån | |
| Propofol | Anestesi, sannolikt via GABA-receptor | Sedering Inf. intuberad: 1–4 mg/kg/h Spontanandning: 0.5–2 mg/kg/h | barn 0–1 mån | 0–2 mån: helst ej inf. 2–12 mån: inf max 24 h |
Sedering av barn i respirator
| Läkemedel | Infusionsdos | Koncentration | Övrigt |
|---|---|---|---|
| Dexmedetomidin | 0,4 - 1,4 μg/kg/h | <15 kg 4 μg/ml >15 kg 8 μg/ml | Startdos vanligen 0,7 μg/kg/h. Ge aldrig bolus. Behandlingstid max 2 veckor. OBS bradykardi, hypertermi |
| Klonidin | 0,5 - 2 μg/kg/h | 15 μg/ml | |
| Midazolam | 0,05 - 0,2 mg/kg/h | <15 kg 1 mg/ml >15 kg 5 mg/ml | Bolus: 0,05-0,1 mg/kg |
| Morfin | 5 - 30 μg/kg/h | <15 kg 0,1 mg/ml >15 kg 1 mg/ml | Bolus: 0,05-0,1 mg/kg |
| Propolipid | 1 - 4 mg/kg/h | 20 mg/ml | Barn >3 år. Bolus: 1-3 mg/kg |
| Fentanyl | 0,5 - 1 μg/kg/h | 50 μg/ml | Högre doser kan behöva ges. Max 6 μg/kg/h |
Optiflow (högflödesgrimma) för barn
Flöden i högflödesgrimma (Optiflow) för barn
| Vikt | Flöde (l/min) |
|---|---|
| 2-6 kg | Barnets vikt + 1 l/min upp till 2 l/min/kg |
| 7-9 kg | Barnets vikt + 1-2 l/min |
| 10-14 kg | Börja på 10 l/min öka upp efter behov till 15 l/min |
| 15-19kg | Börja på 15 l/min öka upp efter behov till 20 l/min |
| 20-49 kg | 20-25 l/min |
| >50 kg | 25 l/min upp till 40 l/min |
Resuscitering av barn

Läkemedel vid hjärtstopp hos barn
| Ålder | 0 | 3 mån | 1 år | 5 år | 9 år | 12 år | 14 år | 15 år och äldre | |
|---|---|---|---|---|---|---|---|---|---|
| Vikt | 3 kg | 5 kg | 10 kg | 20 kg | 30 kg | 40 kg | 50 kg | > 50 kg | |
| Adrenalin (0,1 mg/ml)* 0,01 mg/kg, 0,1 ml/kg | 0.3 | 0.5 | 1 | 2 | 3 | 4 | 5 | 10 | ml |
| Amiodaron (15 mg/ml)* 5 mg/kg, 0,33 ml/kg | 1 | 1.7 | 3 | 7 | 10 | 13 | 17 | 20 | ml |
| Glukos 100 mg/ml, 2 ml/kg | 6 | 10 | 20 | 40 | 60 | 80 | 100 | ml | |
| Ringer-Acetat 20 ml/kg | 60 | 100 | 200 | 400 | 600 | 800 | 1000 | ml | |
| Tribonat (0,5 mmol/ml) 2 ml/kg | 6 | 10 | 20 | 40 | 60 | 80 | 100 | 100 | ml |
| Defibrillering 4 J/kg | 12 | 20 | 40 | 80 | 120 | 150-200 | 150-200 | 150-360 | J |
| Endotrakealtub inv. diameter | 3 | 3.5 | 4 | 5 | 6 | 7 | 7 | 7 | mm |
Läkemedel under pågående HLR
Vid asystoli/bradykardi/PEA
- Adrenalin 0,01 mg/kg omedelbart
- Upprepa var fjärde minut
Vid VF/pulslös VT
- Adrenalin 0,01 mg/kg efter tredje defibrilleringen. Upprepa var fjärde minut.
- Amiodaron 5 mg/kg efter tredje defibrilleringen. Upprepa samma dos efter femte defibrilleringen.
Korrigera reversibla orsaker
- Hypoxi
- Hypovolemi
- Hypotermi
- Hyper/hypokalemi
- Hypoglykemi
- Tamponad
- Tryckpneumothorax
- Toxiska tillstånd
- Tromboembolier
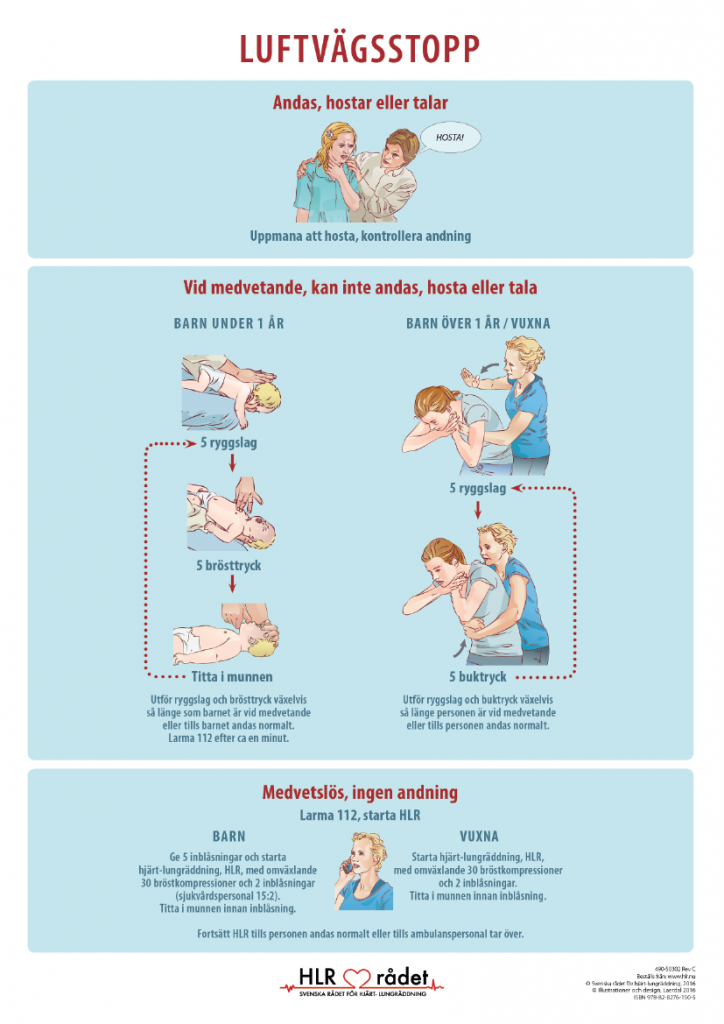
HLR till barn

Om det inte finns några livstecken hos barnet: Starta hjärt- och lungräddning (HLR) med fem inblåsningar. Gör sedan tre serier med 15 tryck och två inblåsningar. Larma. Fortsätt HLR med att växla mellan 15 tryck och två inblåsningar tills hjälp är på plats eller barnet andas normalt.

Hjärt- och lungräddning (HLR)
HLR ska pågå hela tiden. Gör inget uppehåll för kontroll av andning eller puls. Byt om möjligt av den som komprimerar varannan minut. Avsluta bara HLR om barnet börjar andas normalt. Tänk på att inte ta för lång tid mellan kompression och inblåsning.
Kontrollera i tur och ordning: Medvetande. Andning. Finns tecken på liv? Rör sig barnet, sväljer eller andas normalt? Ge sedan den hjälp som behövs.
- Är barnet vid medvetande? Ropa på barnet och nyp eller skaka det försiktigt i axlarna. Om barnet inte reagerar, ropa högt på hjälp från omgivningen. Lägg barnet på rygg.
- Andas barnet? Skapa öppen luftväg Se om bröst och buk rör sig och vilken färg barnet har. Lyssna om luft strömmar ut och in genom mun och näsa. Känn luftströmmen mot din kind. Om barnet andas normalt: Lägg det i stabilt sidoläge. Fortsätt att kontrollera att barnet andas. Larma. Om barnet inte andas: Ge fem långsamma inblåsningar. Om det inte går att blåsa eller om bröstkorgen inte höjs vid inblåsning kan det sitta något föremål i barnets hals.

Öppen luftväg kan skapas på två olika sätt: Haklyft. Böj försiktigt barnets huvud bakåt genom att lägga ena handen på barnets panna. Lyft barnets haka med den andra handens pek- och långfinger. Hos yngre spädbarn är det viktigt att inte böja huvudet för långt bakåt. Böjs huvudet tillbaka för kraftigt är det risk att luftvägen blockeras. Underkäkslyft. Lägg ena handen på barnets panna. Använd nu den andra handens tumme till att greppa tag om underkäkens blivande tandrad på det lilla barnet och undre tandraden på barn över ett år. Håll pekfingret om hakspetsen och lyft hakan uppåt. Inblåsningar. Spädbarn noll till ett. Gör haklyft. Lägg din mun över barnets mun och näsa. Blås långsamt in luft under 1-1,5 sekund, fem gånger. Blås in så mycket luft att bröstkorgen höjs och sänks. Kontrollera tecken efter liv, rörelse, sväljning eller normal andning i samband med inblåsningarna.
Spädbarn noll till ett år
Babyn kan ligga på hårt underlag. Starta med fem inblåsningar. Använd pek- och långfingret och tryck på nedre tredjedelen av bröstbenet. Tryck 15 gånger, nästan två tryck per sekund. Varje gång trycker du ner babyns bröstkorg en tredjedel. Släpp upp bröstkorgen mellan trycken (kompressionerna). Efter 15 tryck gör du två inblåsningar. Sedan börjar du om på nytt, med 15 tryck följda av två inblåsningar. Om du är ensam, larma 112 efter tre serier med 15 tryck och två inblåsningar. Fortsätt därefter med hjärt- och lungräddning, 15 tryck och två inblåsningar, tills hjälpen är på plats eller barnet andas normalt.

Barn 1 år till pubertet
Täpp till näsborrarna med tumme och pekfinger. Lägg din mun över barnets mun och blås långsamt in luft under 1-1,5 sekund, fem gånger. Blås in så mycket luft att bröstkorgen höjs och sänks. Kontrollera tecken efter liv, rörelse, sväljning eller normal andning i samband med inblåsningarna.
- Visar barnet livstecken?
Om barnet visar tecken på liv men inte andas normalt: Gör 20 inblåsningar under en minut och ring sedan 112. Bär om möjligt med dig barnet till telefonen om du är ensam. Fortsätt sedan att ge inblåsningar. Omkring 20 inblåsningar per minut är lagom. Om barnet inte visar livstecken: Ge hjärt- och lungräddning (HLR).
A-HLR till barn
Glasgow Coma Scale Children

Hudanestesi (topisk anestesi)

EMLA (medicinskt plåster: 25 mg lidokain/25 mg prilokain)
- 0-3 månader 1 plåster 1 h, inte längre!
- 3-12 månader 1-2 plåster 1 h
- > 1 år 1 eller flera (max 10 plåster enligt operation) 1-5 timmar
Rapydan (70 mg lidokain/70 mg tetrakain)
- Barn > 3 år 1-2 plåster (max 2/dag) 30 min till maximal effekt
- Tapin (kräm prilokain 25 mg/g + lidokain 25 mg/g)
- Maxilene Kräm lidokain 40 mg/g
- Versatis Medicinskt plåster lidokain 700 mg (5%)
Kärlaccess

Förslag på positioner och storlekar på artärnålar till små barn. Observera större och längre kanyl till a femoralis.

Centrala infarter
- Var inte rädda för att lägga CVK på sövda barn! Vakna är klurigare…
- Kolla om det är gjort UCG, särskilt på barn med syndrom (systemvensanatomi)
- Teknik i stort sett som på vuxna för större barn (> 10 kg)
- Välj ett kärl du känner dig bekväm med –men på mindre barn är v. jug. int.dx. säkrast
- Sikta med spetsen av katetern på hö förmak eller övergången cava superior/hö förmak
- Använd genomlysning om du är osäker
Centrala infarter – mindre barn
- När du får backflöde, plocka loss sprutan och släpp nålen
- Kolla att det fortfarande backar blod ur nålen
- Använd gärna Nitinolledare (ligger redan i de mindre CVK-seten som Arrow tillverkar) –säkrare och ökar lyckande frekvensen
- Plocka ut ledaren ur plastkringlan innan du börjar
- Raka änden först på mindre barn (böjen får inte plats i kärlet)
- Var lätt på handen när ledaren förs ned
CVK-storlek (central ven kateter)
- < 10 kg: 3-5 fr/4-6 cm
- 10-30 kg: 5-6 fr/6-8 cm
- > 30 kg: 7 fr/10-15 cm
CVK-djup – IJV dx (cm)
- 1,7 + (0,07 x cm längd)
Artärnålar
- Kan läggas på samma ställen som på vuxna
- a. brachialis är ett bra alternativ till a. radialis, men kan ge dålig cirkulation i armen
- a. femoralis oftast bäst om man har bråttom eller man vill ha hög tillförlitlighet (kan dock också ge försämrad cirkulation – bör möjligen undvikas på barn < 3 kg)
- Man rekommenderar heparin i spoldroppet till artärtryck på Biva (så man kan inte ta APTT o. dyl. ur artären)
- Ultraljud är ofta användbart för inläggning
Artärnål storlek
- < 6 månader – 0,7 mm (gul kanyl)
- > 6 månader – 0,9 mm (blå kanyl)
- > 25 kg – vuxen nål
Intraosseös nål
- 15 mm < 40 kg
- 25 mm > 40 kg
Nutrition till barn
Vätske och kaloribehov
- Fullgånget barn > en veckas ålder: 100-150 ml/kg/dygn (i normala fall för IVA patienter bör man hålla sig i det lägre intervallet)
- Ett års ålder: ca 100 ml/kg/dygn
- 10 års ålder: ca 50 ml/kg/dygn
- Anpassningar till aktuellt tillstånd får förstås göras. Postoperativt efter större ingrepp rekommenderas 2-3 ml/kg/h första dygnet
Normalt energibehov i olika åldrar
- Prematurfödd – neonatal: 110-120 kcal/kg/dygn
- Fullgången nyfödd – 1 månad: 90-100 kcal/kg/dygn
- 1-7 månader: 75-90 kcal/kg/dygn
- 7-12 månader: 60-75 kcal/kg/dygn
- 12-18 månader: 30-60 kcal/kg/dygn
Enteral nutrition
- Enteral nutrition kan påbörjas direkt, om ingen kirurg har invändningar
- Till mindre barn ges 5 ml x 6 –8, trappas upp om ventrikelretentionerna är rimliga
- Addex-Na och Kajos kan tillsättas, helst då man kommit upp lite i matmängder för att undvika magknip
- Naloxon APL (10 µg/kg x 4 p.o.) ges enteralt till alla som har infusion av opioider (motilitetsmedel används i regel inte)

Parenteral nutrition
Initiering av parenteral nutrition
- Lite oklart när det är optimalt att sätta in parenteral nutrition, troligen olämpligt första dygnen hos svårt sjuka barn
- Rekommenderas ”om den enterala energitillförseln förväntas vara < 50% i > 2-5 dygn”
- Trekammarsystem kan användas till barn > 2,5 kg (t ex Numeta G16E). Energiinnehåll 1 kcal/ml. Ej lämpligt vid lever eller njursvikt (använd då separata infusioner)
- Tills nyligen användes separata infusioner av Clinoleic, Vamin och glukos
- Större barn (tonåringar) kan få Kabiven eller motsvarande på samma sätt som vuxna
- Samtliga blandningar bör trappas upp under tre dagar. Följ transaminaser, bilirubin och triglycerider i plasma
Indikationer för insättning av PN
Parenteral nutrition insätts när barnets näringsbehov inte kan tillgodoses med peroral och/eller enteral nutrition. I den mån det är möjligt bör PN kombineras med enteral nutrition. Påbörja PN om näringsintaget är mindre än 50 % av behovet under längre tid än vad som anges i tabell 1 (tumregel). Undantaget prematura barn där nutritionsbehandling påbörjas direkt efter födseln.
Maximal tidsperiod med näringsintag mindre än 50% av energibehov innan PN startas
| Barnets ålder | Dygn |
|---|---|
| Prematurt födda barn | Påbörjas direkt efter födseln |
| Fullgångna barn | Kan vänta högst |
| < 1 mån | 2 dagar |
| 1 mån – 1 år | 3 dagar |
| > 1 år | 4-5 dagar |
Vid förluster från tarm (drän, stomi), pleura (drän) eller centrala nervsystemet (likvordränage) ska dessa förluster ersättas separat genom isotona infusionsvätskor och inte inom ordinerade PN-volymer.
Vätske- och nutritionsbehov
Barnets energibehov styr vilken mängd PN som ordineras. PN-lösningar är energitäta och en ordination utifrån vätskebehov ger för höga intag av energi och näringsämnen. Om patienten behöver ytterligare vätsketillförsel ordineras det i form av annan infusionsvätska. Kontrollera att det inte föreligger dehydrering, syra/basrubbning, elektrolytrubbning eller påverkan på njur-eller leverfunktion innan start av PN. Dehydrering, syra/bas- eller elektrolytrubbning ska korrigeras innan PN-behandling påbörjas. Om barnet har en påtagligt nedsatt njur- eller leverfunktion kan PN behöva modifieras (t.ex. reducering av protein- eller fettmängd). Detta bör diskuteras med gastrokonsult.
Energibehovet påverkas av nutritionsstatus och sjukdomstillstånd. Hos kritiskt sjuka barn med metabol stress (sepsis, intensivvård) reduceras energibehovet till ca 50-70 % av det normala. Enligt den senaste forskningen är det inte fördelaktigt att påbörja PN-behandling inom de första dygnen hos mycket svårt sjuka barn på intensivvårdsavdelning 3.
Barnets totala proteinbehov
Proteinbehov per kg kroppsvikt
| Åldersgrupp | Gram/kg kroppsvikt/dygn |
|---|---|
| Barn födda före v.37 och under neonatalperioden | 1,5 - 4,0 |
| Fullgångna spädbarn | 1,5 - 3,0 |
| 2 mån – 3 år | 1,0 - 2,5 |
| 3-18 år | 1,0 - 2,0 |
Barnets totala vätskebehov
Vätskebehov per kg kroppsvikt (Holliday-Segar)
| Vikt (kg) | Mängd per dygn |
|---|---|
| Barn födda före v.37 och under neonatalperioden | Se PM för patienter på Neonatal |
| < 5 kg | 150 ml/kg |
| 5 -10 kg | 100 ml/kg |
| 11 - 20 kg | 1000 ml + 50 ml för varje kg över 10 kg |
| > 20 | 1500 ml + 20 ml för varje kg över 20 kg |
Normalt energibehov hos barn per kg/kroppsvikt efter ålder
| Ålder (år) | Kcal/kg/dygn |
|---|---|
| Prematurfödd - neonatal: | 120-110 kcal/kg/dygn |
| Fullgången nyfödd - 1 år: | 100-90 kcal/kg/dygn |
| 1-7 år: | 90-75 kcal/kg/dygn |
| 7-12 år: | 75-60 kcal/kg/dygn |
| 12-18 år | 60-30 kcal/kg/dygn |
Parenteral nutrition till barn efter vikt och ålder
Barnets totala energibehov med ml per kg. Energiinnehållet är cirka 1 kCal/ml
| Ålder (år) | Kcal/kg kroppsvikt/dygn | ml/kroppsvikt/dygn |
|---|---|---|
| Fullgångna nyfödda-1 | 100-90 | 100-90 |
| 1 till 7 år | 90-75 | 90-75 |
| 7 till 12 år | 75-60 | 75-60 |
| 12 till 18 år | 60-30 | 60-30 |
Vitaminer och mineraler ska ingå i fulla mängder redan från dag 1 vid start av PN (För dosering se tabell 5). I de produkter som beställs från APL är dessa redan tillsatta, men i de standardiserade trekammarpåsarna behöver dessa sättas till. De tillsatser som används i kombination är Soluvit, Vitalipid och Peditrace/Addaven.
Dosering av vitaminer och spårämnen per dygn
| Ålder | Yngre än 11 år | Äldre än 11 år | ||
|---|---|---|---|---|
| Vikt | < 10 kg | 10-15 kg | > 15 kg | |
| Soluvit® | 1 ml/kg | 10 ml | 10 ml | 10 ml |
| Vitalipid infant® | 10 ml | 10 ml | 10 ml | |
| Vitalipid adult® | 10 ml | |||
| Peditrace® | 1 ml/kg | 1 ml/kg | ||
| Addaven® | 0,1 ml/kg (max 10 ml) | 0,1 ml/kg (max 10 ml) | ||
Del av påse
En patient som är 2 månader och väger 4 kg ordineras 400 ml Numeta G16E® ( = 412 kCal). Påsens storlek är 500 ml så endast 80 % av påsen ges till patienten. För att dygnsbehovet av vitaminer och mineraler ska tillgodoses behöver tillsatserna anpassas.
Flera påsar
Om mer än en trekammarpåse ges under samma dygn ska tillsatser av vitaminer göras i den första påsen.
Upptrappning av PN
Upptrappning av parenteral nutrition sker utifrån barnets tillstånd. Under upptrappningen skall den resterande mängden vätska som fattas för att uppnå vätskebehovet ges separat. Nedan ges ett förslag på upptrappning av PN. Dag 1 33 %, Dag 2 67 %, Dag 3 100 %. Ordinerad mängd skall ges på så stor del av dygnet som möjligt, fullmängd bör inte ges på kortare tid än 16 timmar/dygn. Rekommenderad infusionstid är 20 timmar. PPN kan ges på kortare tid, men infusionshastigheten får inte överskrida den maximala infusionshastigheten enligt produktresumén som är 5,5 ml/kg/timme.
Bestäm barnets totala energibehov, se nedan. Ta hänsyn till patientens sjukdomstillstånd för att bestämma energibehovet. Då energiinnehållet är cirka 1 kCal/ml, kan det lätt räknas om till volym, se nedan.
Barnets totala energibehov
| Ålder (år) | Kcal/kg kroppsvikt/dygn | ml/kg/dygn |
|---|---|---|
| 1 - 7 år | 90-75 | 90-75 |
| 7 - 12 år | 75-60 | 75-60 |
| 12 - 18 år | 60-30 | 60-30 |
Utveckling av stegrade levervärden under PN-behandling signalerar vanligen pågående inflammation, steatos (ansamling av fett i leverceller) och/eller försämrat gallflöde (kolestas) i levern. Man ska vara särskilt observant för utveckling av kolestas (dvs konjugerad bilirubin > 20 mikromol/L), men även lindrig stegring i andra levervärden som varar mer än enstaka dagar är anledning att ta kontakt med gastroläkare för diskussion om lämplig handläggning och ställningstagande till utredningsbehov avseende eventuella andra bakomliggande orsaker. Om denna bedömning landar på att orsaken till leverpåverkan är PN-relaterad kan det behövas justering av mängden och typen av fett i PN-lösningen, ofta i kombination med justeringar även avseende mängden av glukos och protein. Denna typ av leverpåverkan som uppträder vid relativt kortvarig användning av PN är i regel godartad och reversibel.
Den allvarligaste formen av leversjukdom som ses under PN-behandling är den som drabbar tarmsviktspatienter under långtids-PN. Detta tillstånd kallas för Intestinal failure associated liver disease, IFALD (tidigare även kallat för parenteral nutrition associated liver disease/cholestasis, PNALD/PNAC) och syftar till en progressiv leversjukdom som ses hos dessa patienter. Diagnosen är klinisk och för den krävs utöver tarmsvikt och långtids-PN även förekomst av kolestas (konjugerad bilirubin > 20 mikromol/L). Genesen är multifaktoriell, men risken att utveckla IFALD kan minskas bl. a. genom användning av optimalt sammansatt PN-lösning främst avseende fett. Modifierad fettkomposition (fiskoljebaserad fettemulsion) i PN utgör även grunden vid behandling av redan utvecklad IFALD.
Komplikationer under behandling med TPN
| Komplikation till TPN | Orsak | Förslag till åtgärd |
|---|---|---|
| Infektion i central infart | Bakteriell kontamination av infart | Antibiotikabehandling Överväg byte av infart Taurolock® kan användas för att förebygga infektioner |
| Hyperglykemi | Hög glukostillförsel För snabb tillförsel Diabetes | Sänk tillförselhastigheten Ge ev. insulin |
| Illamående | För snabb tillförsel För hög energinivå Dehydrering | Uteslut annan orsak än PN Sänk energinivå och hastighet Ge lösning med lägre osmolalitet Ev. antiemetika |
| Takykardi Feber Snabb viktökning | Refeeding syndrome Fat overload syndrome Njursvikt Infektion | Sänk energinivå och hastighet Viktkontroll 1 gång/dygn Tempkontroller Kontrollera elektrolyter (fosfat, magnesium och kalium sjunker, vid refeeding syndrome) Sepsis utredning, infektionsprover Koagulationsprover vid Fat overload syndrome |
| Stigande levervärden | Kolestas Leversteatos Hypertriglyceridemi Kronisk inflammation | Byt fettemulsion (till t.ex. Omegaven®) Stimulera tarmen med enteral nutrition Minska fettmängd och hastighet Sätt ev. in Ursofalk® Överväg antibiotikabehandling |
| Stigande urea | Nedsatt njurfunktion För hög kvävetillförsel För låg energitillförsel | Utredning njurar/urinvägar Minska tillförsel av kväve Öka tillförsel av energi |
| Hypertriglyceridemi | Felaktig provtagning För hög fettillförsel Leversvikt | Omkontroll av S-TG Diskutera ev. fettreduktion med gastrokonsult |
Smärtbehandling av barn

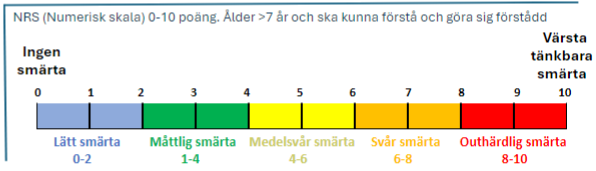
Smärtskattningsskala för barn 0-7 år
FLACC – Face, Legs, Activity, Cry, Consolability (Ansikte, Ben, Aktivitet, Gråt, Tröstbarhet)
För smärtskattning av barn 0-7 år används en beteendeskala för smärtskattning, den kan också användas till barn med flerfunktionshinder.
- Observera barnet några minuter och titta sedan på kategorierna ansikte/ben/aktivitet/gråt/tröstbarhet om det är siffran 0,1 eller 2 som stämmer in på barnet.
- Summera därefter poängen, maximalt är 10 poäng.
- Ett värde på < 3 eftersträvas. Vid värden < 4 kan omvårdnadsåtgärd vara tillräcklig, vid värden > 4 skall smärtlindring övervägas.
- När helst smärta misstänks och omvårdnadsåtgärder inte hjälper barnet görs en prövning med analgetika tillförsel. Värdera resultatet med smärtskattning.
Face, Legs, Activity, Cry, Consolability 0–10 poäng, barn 0–18 år
FLACC Beteendeskala barn
| Försök observera barnet i minst 2 minuter | 0 poäng | 1 poäng | 2 poäng |
|---|---|---|---|
| Ansikte | Neutralt ansiktsuttryck eller ler | Bister uppsyn, rynkar pannan av och till, tillbakadragen, ointresserad | Frekvent eller konstant rynkad panna, darrande haka, hopbitna käkar |
| Ben | Normal ställning eller avslappnad | Oroliga, rastlösa eller spända ben | Sparkar eller uppdragna ben |
| Aktivitet | Ligger lugnt, normal position, rör sig obehindrat | Skruvar sig, ändrar ofta ställning, spänd | Sprättbåge, rycker till eller stel |
| Gråt | Ingen gråt (vaken eller sover) | Gnäller eller jämrar sig, klagar av o till | Gråter ihållande, skriker eller snyftar, klagar ofta |
| Tröstbarhet | Nöjd, avslappnad | Kan lugnas med beröring, kramar eller prat. Avledbar | Svår att trösta eller lugna |
Comfort B smärtskattning hos barn
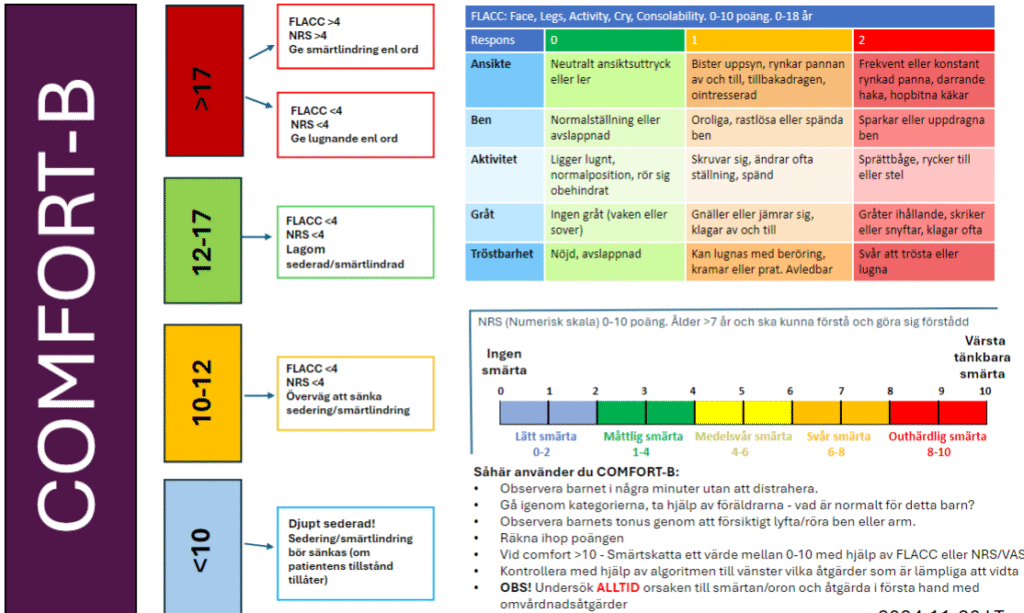
Så här använder du COMFORT-B:
- Observera barnet i några minuter utan att distrahera.
- Gå igenom kategorierna, ta hjälp av föräldrarna – vad är normalt för detta barn?
- Observera barnets tonus genom att försiktigt lyfta/röra ben eller arm.
- Räkna ihop poängen.
- Vid COMFORT-B > 10: Smärtskatta ett värde mellan 0–10 med hjälp av FLACC eller NRS/VAS.
- Kontrollera med hjälp av algoritmen till vänster vilka åtgärder som är lämpliga att vidta.
- OBS! Undersök ALLTID orsaken till smärtan/oron och åtgärda i första hand med omvårdnadsåtgärder.
Nyfödda och spädbarn
Ett lugnt nyfött/spädbarn är inte alltid smärtlindrat!
- Icke-adekvat smärtlindrad passiviseras med tiden med mindre rörelser, uttryckslöst ansiktsuttryck, sänkt hjärtfrekvens och saturation
- Distinktion smärta/hunger/magknip
Icke-farmakologisk smärtlindring spädbarn
- Stödja barnets försök till självreglering
- Hud mot hud
- Suga på napp, finger +/- socker
- Föräldrar
Icke-farmakologisk smärtlindring förskola/skolålder
- Förklara, förbereda utifrån ålder (visa på docka t.ex)
- Avledning (padda, såpbubblor)
- Större barn autonomi – ex ligga/sitta?
- Föräldrar
Intuberade barn – farmakologisk grundbehandling
Grundsedering
- Infusion morfin/oxikodon + Infusion/intermittent klonidin/dexdor
- Obs barn <3 månader risk för ackumulering av bl.a. opioid och midazolam. Sänk dosen efter några timmars uppladdning
Tillägg vb:
- 0-1 månad: infusion midazolam
- 1-12 månader: Propofol<24 h annars midazolam
- Över 12 månader: Propofol
Kort om tolerans och uttrappning
- Opioidrotation 1 g/v morfin/oxykodon-infusion, konverteringsfaktor 1:1.
- Vid beh >5d (gäller även midazolam) minskning med 15-20% per dygn.
- Om över 9 dygns behandling minskning med 10% per dygn.
- Vid samtidig sänkning midazolam/opioid minskning 15% per läkmedel och dygn
- Vid låga doser (morfin 5 mikrog/kg/t, midazolam 0,05 mg/kg/tim) växla till p.o. beredning
Sedativa LM:
- Ketamin/Esketamin
- Fenobarbital (Fenemal) (obs ackumulering, s-konc efter 2-3 d beh)
Smärtlindrande LM:
- Ketamin/esketamin
- Metadon (komplettering vid höga doser opioid >5 dagar eller vid uttrappning)
Läkemedel för smärtlindring och sedering av barn
| Läkemedel | Typ av läkemedel och receptorbindning | Indikation och dosering | Förlängd halveringstid | Övrig info |
|---|---|---|---|---|
| Alfentanil | Kortverkande opioid, x20 potents jämfört med iv morfin | Procedur-relaterad smärta 5–10 µg/kg | 1) leversvikt 2) barn 0–3 mån | Risk för apné och rigiditet i bröstkorgen (speciellt spädbarn) |
| Dexmedetomidin | Kortverkande α2-adrenoceptoragonist | Sedering Inf. 0.3–1.4 µg/kg/h | 1) leversvikt 2) barn 0–3 mån | Risk för bradykardi Undvik hos patienter med AV-block II–III utan pacemaker |
| Esketamin | S-enantiomer av racemiskt ketamin, NMDA-receptorantagonist | Sedering, smärtlindring Inf. 0.1–0.25 (0.6) mg/kg/h | 1) leversvikt 2) barn 0–3 mån | Ökad sekret i luftvägar Risk för oro, hallucinationer – dämpas av andra sedativa |
| Fenobarbital | Långverkande barbiturat, dämpar CNS via GABA-A-receptorer | Sedering, inj 5 mg/kg (max 100 mg per dos, x3 per dygn) | 1) leversvikt 2) barn 0–1 mån | Inducerar CYP450-enzymer i levern, kan öka nedbrytning av warfarin |
| Fentanyl | Opioid, x100 potents jämfört med iv morfin | Procedur-relaterad smärta Inf. 0.5–1 µg/kg | 1) leversvikt 2) barn 0–3 mån | Risk för apné och rigiditet i bröstkorgen (speciellt spädbarn) Takykardi vid infusion |
| Ketamin | R+S ketamin (racemist), S-delen är NMDA-receptorantagonist | Sedering, smärtlindring Inf. 0.2–0.5 (1) mg/kg/h | 1) leversvikt 2) barn 0–3 mån | Ökad sekret i luftvägar Risk för hallucinationer, oro – dämpas av andra sedativa |
| Klonidin | α2-adrenoceptoragonist (hämmar smärtsignaler till hjärnan) | Sedering, smärtlindring Inf. 0.5–2 µg/kg/h Inj. 1–2 µg/kg alt. po 2–3 µg/kg x4–8 | 1) njursvikt 2) barn 0–1 mån | Risk för bradykardi och hypotension vid högre doser |
| Melatonin | Epifyshormon, involverat i kontroll av dygnsrytm | 1–4 år: 1–2 mg 5–18 år: 2–5 mg | Ges 60–90 minuter innan önskad sömn | |
| Metadon | Långverkande opioid även NMDA-receptorantagonist (minskar opioidtoleransutveckling) | Uttrappning opioider Svår kronisk smärta Dosering se kapitel metadon | leversvikt | Lång halveringstid Farmakokinetik nyfödda–vuxna varierar Interaktion med många lm Risk för QT-förlängning |
| Midazolam | Bensodiazepin, GABA-A-receptoragonist | Sedering Infusion 0.05–0.2 mg/kg/h Helst po. vid uttrappning | 1) njursvikt 2) leversvikt 3) barn 0–3 mån | Andningsdepression Ökad risk för IVA-delirium Absorberas i ECMO-cirkeln |
| Morfin | Opioid | Smärtlindring Infusion 5–30 µg/kg/h | 1) njursvikt 2) leversvikt 3) barn 0–3 mån | Nyfödda: stor variation i halveringstid |
| Oxykodon | Opioid, ekvipotent med morfin iv | Smärtlindring Infusion 5–30 µg/kg/h | 1) leversvikt 2) barn 0–3 mån | |
| Propofol | Anestesi, sannolikt via GABA-receptor | Sedering Inf. intuberad: 1–4 mg/kg/h Spontanandning: 0.5–2 mg/kg/h | barn 0–1 mån | 0–2 mån: helst ej inf. 2–12 mån: inf max 24 h |
AS-Ansiktsskala

AS är en modifierad VAS-skala för barn 5-18 år. Den består av sex ansikten, 1:a ansiktet räknas som 0 poäng och det 6:e ansiktet som 10 poäng. Vid 4 poäng och däröver bör man överväga smärtlindring. Tänk på att en del barn kan förväxla känslotillstånd med smärta. Fråga inte ”Gör det ont” fråga istället ”Känner du någonting från såret. Om svaret blir Ja, fråga ”Hur känns det”? Om barnet bejakar smärta fråga” Hur ont har du”? ”Kan du visa på skala”.
Ansiktsskalan är en analog till The Faces Pain Scale (FPS; Bieri et al., Pain 41 (1990) 139).
Sprutstorlekar för läkemedel till barn
Val av sprutstorlekar för barn upp till 15 kg
| Läkemedel | Sprutstorlek |
|---|---|
| Propofol® | 5 ml spruta |
| Ketalar® (ketamin) | 5 ml spruta |
| All muskelrelaxantia | 1 ml spruta |
| Fentanyl® | 1 ml spruta |
| Morfin® | 1 ml spruta |
| Rapifen® (alfentanil) | 1 ml spruta |
| Antikolinergika | 1 ml spruta |
| Robinul-Neostigmin® | 1 ml spruta |
| Pentothal® (thiopentalnatrium) | 5 ml spruta |
Val av sprutstorlekar till barn över 15 kg
| Läkemedel | Sprutstorlek |
|---|---|
| Propofol® | 10 ml spruta |
| Ketalar® (ketamin) | 10 ml spruta |
| All muskelrelaxantia | 3 ml spruta |
| Fentanyl® | 3 ml spruta |
| Morfin® | 3 ml spruta |
| Rapifen® (alfentanil) | 3 ml spruta |
| Antikolinergika | 1 ml spruta |
| Robinul-Neostigmin® | 1 ml spruta |
| Natriumklorid: | 10 ml alternativt 5 ml spruta |
| Celokurin | Märks med vit sprutetikett med röd text. |
| Pentothal® | 10 ml spruta (thiopentalnatrium) |
Trombosprofylax vid immobilisering
- Ingen immobiliseringsprofylax på barn innan puberteten
- Efter detta Fragmin ca 100 E/kg x 1 upp till normala vuxendoser
- Vid behandling av befintlig trombos krävs ofta högre doser, särskilt för små barn. Monitorera anti-Xa (skall vara 0,5 –1,0)
- Vi kontrollerar även antitrombin och håller värdet > 0,7 vid all heparinbehandling
Urinproduktion barn

Urinproduktion hos barn per timma
- 0-2 år: 1,5-2 ml/kg/h
- 3-5 år: 1-1,5 ml/kg/h
- 6-12 år: 0,5-1 ml/kg/h
Blåskapacitet
- Barn < 12 år = ålder x 30 ml + 30 ml
- Barn > 12 år: 350-500 ml
Kateterstorlek (KAD)
- < 1 år: 6 fr
- 1-6 år: 8 fr
- 8-12 år: 10-12 fr
- 13-16 år: 10-14 fr
Antiemetika till barn
PONV-risk
- > 3 års ålder
- Lång anestesitid
- Ögon/ÖNH-kirurgi
- Åksjuka
- Tidigare PONV
Profylax
- Propofolinduktion
- Evakuera luft ur ventrikeln
- Håll patienten väl syresatt
Behandling
- Ondansetron iv 0,1 mg/kg (max 4 mg)
- Betapred iv 0,2 mg/kg (max 4 mg)
- Dridol (ej till barn < 2 år) iv 0,02 mg/kg (max 1,25 mg)
Ondansetron till barn
| Intravenöst Dosering 0,1 mg/kg | Dos intravenöst | Dos per os | Dos per os |
|
|---|---|---|---|---|
| Vikt (kg) | Lösning 2 mg/ml | Vikt (kg) | Lösning 0,8 mg/ml | Tablett |
| ≥1 mån: 0,1 mg/kg. | Max 4 mg x 4 | ≥1 mån: 0,2 mg/kg. | Max 8 mg x 4 |
|
| 8-14 kg | 1 mg = 0,5 ml | < 15 kg | 2 mg = 2,5 ml | 2 mg |
| 15-24 kg | 2 mg = 1 ml | 15-30 kg | 4 mg = 5 ml | 4 mg |
| 25-34 kg | 3 mg = 1,5 ml | > 30 kg | 8 mg = 10 ml | 8 mg |
| >35 kg | 4 mg = 2 ml |
Antiemetika till barn
| Betametason 4 mg/ml | Intravenös injektion | |
|---|---|---|
| Dosering | 0,2 mg/kg | Maxdos 4 mg x 1 |
| Metoklopramid 5 mg/ml | Intravenös injektion | Barn ≥ 1 år |
| Dosering | 0,15 mg/kg/dos | Maxdos 10 mg x 3 |
| Phenergan (Lergigan) 25 mg/ml | Barn ≥ 2 år | |
| Intravenöst | 0,25-0,5 mg/kg | Maxdos 12,5 mg. Max tre gånger per dygn. Ej till barn under 2 år. |
| Oralt | Tablett eller Lösning | Barn ≥ 2 år. Maxdos 25 mg x 4 |
| Droperidrol (Dridol) 2,5 mg/ml | Intravenöst 0,010-0,075 mg/kg. | Maxdos 1,25 mg x 4-6 |
Premedicinering med intranasalt sufentanil till barn
Indikation
Barn som skall få anestesi där sedering anses lämpligt före induktionen.
Kontraindikation
Pågående näsblödning eller annan nasal obstruktion.
Administrering av sufentanil intranasalt förutsätter närvaro av anestesipersonal, möjlighet till kontinuerlig övervakning och eventuellt ventilationsunderstöd.
Effekt
Sedation uppnås vanligen inom 10 – 15 minuter och maximal analgetisk effekt uppträder efter 20 – 25 minuter. Hos vissa patienter kan effekten inträffa inom några minuter.
Dosering/Administrering
- Sufentanil 1 mikrogram/kg (50 mikrogram/ml) ges med 2 ml sprutansluten Mucosal Aerosol Device (MAD). Använd Luer Lock-sprutan för att förhindra att MAD lossnar under injektionen.
- Total dos 1 – 2 mikrogram/kg: Halva dosen administreras i varje näsborre.
- Ge en spruta med 0,1 – 0,2 ml åt gången. Vid appliceringen sikta uppåt inne i näsborren i riktning mot ögonen (i kraniell riktning).
- Applicera i båda näsborren så snabbt som möjligt. Viktigt att använda kraft på kolven för att uppnå aerosol.
- Osäker effekt vid större volym, då en del av dosen passerar förbi nässlemhinnan och sväljes.
Doseringstabell
Sufentanil nasalt till barn
| Kilo | Mikrogram | Volym (ml) |
|---|---|---|
| 10 | 20 | 0.4 |
| 13 | 26 | 0.5 |
| 15 | 30 | 0.6 |
| 18 | 36 | 0.7 |
| 20 | 40 | 0.8 |
| 23 | 46 | 0.9 |
| 25 | 50 | 1 |
| 28 | 56 | 1.1 |
| 30 | 60 | 1.2 |
| 35 | 70 | 1.4 |
| 40 | 80 | 1.6 |
| 45 | 90 | 1.8 |
| 50 | 100 | 2 |
| 55 | 110 | 2.2 |
| 60 | 120 | 2.4 |
Referenser
- Bayrak F, Gunday I, Memis D, Turan A. A comparison of oral midazolam, oral tramadol, and intranasal sufentanil premedication in pediatric patients. J Opioid Manag. 2007 Mar-Apr;3(2):74-8.
- Zedie N, Amory DW, Wagner BK, O’Hara DA. Comparison of intranasal midazolam
Akuta förgiftningar barn
Barn som förgiftats av läkemedel, kemikalier eller andra hushållsprodukter ska i första hand
transporteras till barnklinik, men om tillståndet är livshotande måste det transporteras till närmaste akutsjukhus för primärt omhändertagande. Vid kolmonoxidförgiftning som lett till medvetslöshet bör barnet om möjligt köras direkt till en klinik som kan ge hyperbar syrgasbehandling i tryckkammare.
Hos barn utgörs de vanligaste förgiftningarna av hushållsprodukter, kemikalier och rengöringsmedel. Allvarliga förgiftningar förekommer efter intag av läkemedel som kalciumkanalhämmare, betablockerare, antidepressiva läkemedel och digitalis. Förgiftning med tungmetaller och olika svampar förekommer också och är då ofta förenad med intensiva kräkningar och diarréer.
När barnets vitalparametrar bedömts ombesörjs fri luftväg. Barnet får syrgas och placeras i framstupa sidoläge om det är somnolent eller medvetslöst. Eventuellt får det även en perifer venkanyl och vätska (Ringer-acetat, natriumklorid). Vid opiatförgiftning ges antidotbehandling med naloxon (den rekommenderade initiala dosen är 0,01–0,02 mg/kg), och vid bensodiazepinförgiftning ges flumazenil (i rekommenderad startdos 0,01 mg/kg upp till 0,2 mg).
Dosering av kräksirap till barn
| Barnets ålder | < 1 år | 1–5 år | > 5 år |
|---|---|---|---|
| Dosering | 5–10 ml | 7,5–15 ml | 15–30 ml |
Medicinskt kol bör ges vid livshotande överdosering eller förgiftning av medel som adsorberas till kol när en uttalad toxisk reaktion kan befaras. Så gott som alla läkemedel binds till medicinskt kol utom järn och litium, men även kalium adsorberas dåligt till kol. Inte heller etanol, metanol eller cyanider binds till medicinskt kol. Medicinskt kol uppslammat i vatten kan även ges prehospitalt om patienten är samarbetsvillig. Det får dock inte ges om påtaglig risk föreligger för kräkning och lungaspiration av kol.

Tillförsel av medicinskt kol utan ventrikelsköljning kan tillämpas då förgiftningen bedöms som lätt till måttlig (opåverkade vitalparametrar) eller då patienten inkommer relativt sent efter förgiftningstillbudet, t ex senare än en timma efter intag av läkemedel eller vid svampförgiftning även i sent skede.
Barn upp till ett års ålder ges 1 g/kg kroppsvikt. Barn mellan 1 och 12 års ålder ges 25-50 g. Ungdomar och vuxna ges 25-100 g kol i en engångsdos.
Dosering av utspätt medicinskt kol till barn
| Ålder | Dosering |
|---|---|
| < 1 år | 50–100 ml |
| 1–3 år | 100 ml |
| 3–5 år | 100–250 ml |
| > 5 år och vuxna | 250 ml |
Vid vissa allvarliga förgiftningar skall tillförsel av medicinskt kol upprepas fyra till sex gånger det första dygnet. Denna procedur kallas helt enkelt för ”Upprepat medicinskt kol”.
Oxynorm till barn (postoperativ smärtbehandling)
| Oxynorm | 1 mg/ml |
|---|---|
| Oral lösning | 0,1-0,2 mg/kg (max 10 mg) upp till 4 ggr/dygn. |
| Ges vid svår opoidkänslig smärta. | OBS! Minst en timmes övervakning efter senaste dos! |
Fentanyl till barn
| Fentanyl | 50 µg/ml (0.05 mg/ml) |
|---|---|
| Intravenöst | 1 µg/kg |
| I kontinuerlig infusion för sedering på IVA | 0,5-1 μg/kg/timma |
| Nasalt | > 3 år 1,5 µg/kg |
Naloxon i v till barn (Nexodal®)
| Naloxon iv | Dosering 2 µg/kg | Dosen kan upprepas vid behov |
|---|---|---|
| Vikt (kg) | Lösning 20 µg/ml | Lösning 0,4 mg/ml (barn > 20 kg) |
| 3-5 kg | 0,3-0,5 ml | |
| 5-10 kg | 0,5-1,0 ml | |
| 10-20 kg | 1,0-2,0 ml | |
| 20-40 kg | 2,0-4,0 ml | 0,1-0,2 ml |
| 40-80 kg | 4,0-8,0 ml | 0,2-0,4 ml |